
 Zawał płuca jest niedotlenieniem tlenu w obszarze tkanki płucnej, co obserwuje się ze względu na fakt, że krew, która przenosi tlen, nie przepływa do tkanek. Przeszkodą w przepływie krwi jest z kolei pojawienie się bariery w naczyniu krwionośnym zaopatrującym pewną część miąższu płucnego.
Zawał płuca jest niedotlenieniem tlenu w obszarze tkanki płucnej, co obserwuje się ze względu na fakt, że krew, która przenosi tlen, nie przepływa do tkanek. Przeszkodą w przepływie krwi jest z kolei pojawienie się bariery w naczyniu krwionośnym zaopatrującym pewną część miąższu płucnego.
Istota choroby
 Najczęściej dochodzi do niedoboru tlenu w płucach z powodu zakrzepicy (tworzenie skrzepów krwi na wewnętrznej ścianie tętnicy blokującej jej światło) lub zatoru (zablokowanie przez obce ciało przyniesione krwią z dowolnej części ciała ludzkiego - w tym przypadku nazywane jest zatorem). Rzadziej dochodzi do patologicznego procesu z powodu wyciskania naczynia krwionośnego z zewnątrz. Zawał płucny nazywany jest również zatorowością płucną, co oznacza zatorowość naczynia w ogóle, niezależnie od czynnika blokującego.
Najczęściej dochodzi do niedoboru tlenu w płucach z powodu zakrzepicy (tworzenie skrzepów krwi na wewnętrznej ścianie tętnicy blokującej jej światło) lub zatoru (zablokowanie przez obce ciało przyniesione krwią z dowolnej części ciała ludzkiego - w tym przypadku nazywane jest zatorem). Rzadziej dochodzi do patologicznego procesu z powodu wyciskania naczynia krwionośnego z zewnątrz. Zawał płucny nazywany jest również zatorowością płucną, co oznacza zatorowość naczynia w ogóle, niezależnie od czynnika blokującego.
Ze względu na cechy anatomiczne zawał płuc występuje w ograniczonym odcinku tkanki płucnej., jako zakrzepy krwi lub zator, poszczególne tętnice są zablokowane - płatowe, segmentowe lub mniejsze. Statki małego kalibru mogą ulegać wielokrotnym zatorom, ale dostarczają niewielką część płuc z krwią - z tego powodu niedobór tlenu narządu nie jest całkowity, ale ograniczony.
Według statystyk:
- prawy zawał płuc obserwowany jest 2 razy częściej niż lewy;
- dolne płaty płuc są dotknięte 4 razy częściej niż górna.
W ten sposób, najczęściej lokalizacja zawału - dolne płaty prawego płuca. Każda patologia, która się w nich rozwija (w szczególności z wyraźną symptomatologią niedokrwienia tkanki), powinna za każdym razem wywoływać czujność pulmonologów w przypadku zawału płucnego..
Powody
Jedną z głównych przyczyn tej choroby jest choroba zakrzepowo-zatorowa tętnicy płucnej (PE): powoduje ona od 10 do 25% klinicznych przypadków zawału płuc.. Sugeruje się, że w rzeczywistości są one znacznie większe - ale często patologia nie jest wykrywana w życiu z powodu błędnej diagnozy i nie jest potwierdzona po śmierci z powodu etyki lekarskiej (potrzeba pozytywnej reakcji na odmowę krewnych zmarłego z jego autopsji). W tej chwili uważa się, że z powodu zatorowości płucnej śmierć z zawału płuc występuje u 5-30% pacjentów z tą chorobą.
Zator płucny jest uważany nie tylko za patologię z wysokim prawdopodobieństwem niedotlenienia tkanki płucnej - ryzyko śmiertelnych przypadków z zawałem płuc spowodowanym przez tę chorobę jest dodatkowo zwiększone z powodu czynników takich jak:
- brak leczenia;
- powtarzająca się zakrzepica - ponowne tworzenie się zakrzepu krwi w tym samym naczyniu, często w tym samym miejscu. Przyczyną nawrotów jest fizykochemiczne zaburzenie wewnętrznej wyściółki naczynia;
- choroba zakrzepowo-zatorowa obserwowana w rodzinie (obciążenie dziedziczne PE);
 wiek powyżej 60 lat;
wiek powyżej 60 lat;- przyjmowanie hormonalnych środków antykoncepcyjnych;
- otyłość;
- guzy trzustki;
- nadciśnienie płucne (zwiększone ciśnienie w tętnicy płucnej);
- choroby współistniejące, które pogarszają ogólny stan pacjenta;
- niewłaściwe stosowanie cewników dożylnych stosowanych do infuzji kroplowych (mogą one wywoływać zakrzepicę w miejscu wstrzyknięcia).
Choroby krwi są uważane za jedną z najniebezpieczniejszych chorób w tle pod względem występowania zatorowości płucnej i późniejszego zawału płuc - w szczególności:
- anemia sierpowata (erytrocyty mają kształt sierpa);
- DIC (brak równowagi układu krzepnięcia krwi, który prowadzi do powstawania wielu zakrzepów krwi).
Oprócz zatorowości płucnej, większość przypadków klinicznych zawału płuc rozwija się u pacjentów cierpiących na inne choroby sercowo-naczyniowe (szczególnie przewlekłe).. Przede wszystkim są to patologie serca, takie jak:
 migotanie przedsionków (chaotyczny skurcz poszczególnych włókien mięśnia sercowego);
migotanie przedsionków (chaotyczny skurcz poszczególnych włókien mięśnia sercowego);- zwężenie zastawki dwudzielnej (zwężenie lewego otworu przedsionkowo-komorowego serca);
- choroba niedokrwienna serca (uszkodzenie mięśnia sercowego z powodu braku tlenu);
- zawał mięśnia sercowego jako powikłanie choroby wieńcowej (martwica mięśnia sercowego);
- kardiomiopatia (zmiany różnego pochodzenia, z wyjątkiem zaburzeń zaopatrzenia w krew);
- infekcyjne zapalenie wsierdzia (zakaźne zapalenie wewnętrznej wyściółki serca);
- śluzak przedsionkowy (łagodny nowotwór);
- niewydolność serca;
- zapalenie naczyń (zapalenie naczyń krwionośnych z późniejszym zniszczeniem)
i tak dalej.
W przypadku patologii serca, skrzepy krwi w większości przypadków tworzą się na wewnętrznej powierzchni prawego przedsionka. Przez pewien czas mogą być trzymane w miejscu formacji, dopóki przepływ krwi ich nie oderwie i nie wprowadzi małego krążka krwi do tętnic, dzięki czemu płuca będą miały krew.
Z innych przyczyn, które nie są związane z patologią serca, najczęściej z powodu zatoru płucnego, który wywołuje zawał płucny, mogą wystąpić następujące choroby i stany:
- zakrzepica żył (częściej - głęboka) kończyn dolnych;
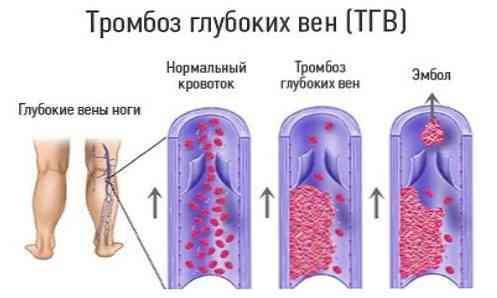
- zakrzepowe zapalenie żył głębokich żył miednicy;
- Leżanka, zalecana w okresie poporodowym lub pooperacyjnym, w przypadku poważnych chorób lub wymagana ze względu na określone warunki (na przykład pacjent jest w stanie śpiączki);
- unieruchomienie (unieruchomienie) kończyn górnych i dolnych złamań.
Oparcie łóżka i unieruchomienie kończyn na czas nawet jednego tygodnia znacznie zwiększa ryzyko zakrzepicy prowadzącej do zawału..
W okresie pooperacyjnym ryzyko zakrzepicy z rozwojem zawału płuc jest największe:
- cięcie cesarskie;
- chirurgia brzuszna;
- interwencje ginekologiczne;
- operacje na narządach klatki piersiowej;
- hemoroidektomia (usuwanie hemoroidy);
- operacje żylaków kończyn dolnych powikłane zakrzepicą lub zakrzepowym zapaleniem żył (stan zapalny ściany naczynia i tworzenie się skrzepliny w tym miejscu).
Zakrzepy są szczególnie niebezpieczne, które są przymocowane do wewnętrznej powierzchni naczynia za pomocą bardzo małej powierzchni (w porównaniu z całym obszarem jego powierzchni). Takie skrzepy krwi nazywane są pływającymi (pływającymi). Prawie zawsze odpadają i są wprowadzane do płata i segmentarnych naczyń płucnych przez przepływ krwi..
Oprócz skrzepu krwi (zakrzep), jako zator zamykający można zastosować następujące elementy:
- cząsteczki tłuszczowe;
- skupiska komórek nowotworowych;
- nagromadzenia mikroorganizmów lub ich fragmentów;
- konglomeraty jaj pasożytów uwięzionych we krwi;
- pęcherzyki gazu.
Zator tłuszczowy naczyń krwionośnych w płucach może wystąpić z:
- błędne wprowadzenie zawiesiny tłuszczu (zawiesin) do krwioobiegu;
- złamanie kości rurowych - szczególnie w przypadku urazu wielonarządowego (wiele urazów pourazowych - na przykład w ciężkich wypadkach), gdy pęknie kilka kości, a ryzyko zatorowości znacznie wzrośnie.
Zator nowotworowy może teoretycznie powodować powstawanie komórek nowotworowych, ale w przytłaczającej liczbie przypadków jest to spowodowane skupiskami komórek powstałych podczas rozpadu nowotworów złośliwych w końcowych stadiach.

Jeśli miejsce, z którego pochodził zator, nie jest znane, taki zawał płucny nazywany jest pierwotnym, jeśli jest określony - wtórnym.
Postęp choroby
Klasycznie, zawał płucny może rozwijać się od 2-3 godzin do kilku dni. Po ostrym okresie związki soli są odkładane w dotkniętych tkankach - proces zwany organizacją. Trwa nie więcej niż 7 dni.
Ze względu na strukturę płuc, jego miejsce, które cierpi z powodu braku tlenu, ma kształt piramidy (lub klina). Jego końcówka jest skierowana w stronę korzenia płuca, a podstawa - w przeciwnym kierunku.
 Ponieważ dotknięta tkanka cierpi na brak tlenu, staje się ciemno-wiśniowa, o gęstej teksturze i wybrzusza nad sąsiednimi zdrowymi obszarami. Pomimo tego, że dopływ krwi do opłucnej przylegający do uszkodzonego fragmentu płuca nie cierpi, zmienia się również - staje się matowy, a następnie matowy, w odpowiedniej części jamy opłucnej może gromadzić się krwawa zawartość.
Ponieważ dotknięta tkanka cierpi na brak tlenu, staje się ciemno-wiśniowa, o gęstej teksturze i wybrzusza nad sąsiednimi zdrowymi obszarami. Pomimo tego, że dopływ krwi do opłucnej przylegający do uszkodzonego fragmentu płuca nie cierpi, zmienia się również - staje się matowy, a następnie matowy, w odpowiedniej części jamy opłucnej może gromadzić się krwawa zawartość.
Niedotlenienie fragmentu płuc spowodowane zablokowaniem gałęzi tętnic płucnych powoduje, że komórki tkanki płucnej zaczynają się uszkadzać.. Zdarza się, że krew spływa tutaj z sąsiednich obszarów płuc z prawidłowym zaopatrzeniem w krew - rozwija się tak zwany krwotoczny (krwotoczny) zawał płucny. Infekcja często infekuje zmiany, więc zawałowi płucnemu może towarzyszyć tak zwany zawał płucny, który znacznie komplikuje przebieg choroby..
Atak serca płuc nie jest ostatecznym rezultatem upośledzonego dopływu krwi. Jego możliwe wyniki to:
- resorpcja (resorpcja tkanki zmieniona z powodu głodu tlenu);
- zmiany infiltracyjne (zagęszczenie);
- bliznowacenie;
- ropień (ropienie) dotkniętego obszaru płuca;
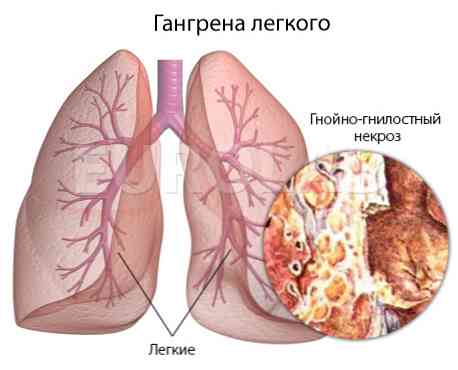
- zgorzel (destrukcja) tkanki płucnej.
Objawy zawału płucnego
Objawy zawału płuc zależą od poziomu, w jakim nastąpiło zablokowanie naczynia krwionośnego. Jest to jeden z następujących typów:
- zator małych gałązek tętnic płucnych;
- podświadomy (zator zatyka gałęzie odpowiedzialne za dopływ krwi do segmentów płuc lub całych płatów);
- masywny (zablokowanie centralnego tułowia tętnicy płucnej lub jego głównych gałęzi).
Zgodnie z tymi kryteriami rozróżnia się te typy zawału płuc, takie jak:
- ograniczone - te gałęzie tętnicy płucnej, które dostarczają krew do segmentów płuc, a mniejsze jej części są zablokowane;
- rozległe - dotknięte są większe naczynia lub wiele małych statków (wiele zatorów).
Objawy zawału płucnego nie rozwijają się natychmiast po zablokowaniu naczynia krwionośnego, zaczynają pojawiać się wyraźnie średnio 2-3 dni po zablokowaniu. Główne objawy kliniczne choroby:
- ból klatki piersiowej;
 hemoptysis - plwocina zmieszana z krwią ("zardzewiała plwocina");
hemoptysis - plwocina zmieszana z krwią ("zardzewiała plwocina");- gorączka;
- z ciężką hipertermią, dusznością (do 20 uderzeń na minutę) i zwiększoną częstością akcji serca (ponad 100 uderzeń na minutę);
- bladość, a następnie sinica (sinica) skóry i widoczne błony śluzowe;
- możliwe przerwy w funkcjonowaniu serca o charakterze arytmii, a także obniżenie ciśnienia krwi - w krytycznych przypadkach z rozwojem zapaści (nagły rozwój niewydolności sercowo-naczyniowej).
Ból w klatce piersiowej w zawałach płucnych ma następujące cechy:
- ostry;
- intensywny (podobnie jak ból dławicy piersiowej - dławica piersiowa);
- zwiększa się wraz z aktywnością - kaszel, głębsze wdechy, zginanie tułowia.
Ból oznacza, że opłucna jest dotknięta (sama tkanka płucna nie boli) - w miejscu dotkniętego fragmentu płuc rozwija się tzw. Reaktywny zapalenie opłucnej, a około połowa pacjentów z zawałem płuc cierpi na to.
Hemoptysis obserwuje się u prawie połowy pacjentów z zawałem płuc.. 5-6% pacjentów może mieć krwawienie z płuc..
Hipertermia wynosi od 37,1 do 37,8 stopni Celsjusza. Jest w stanie pozostać przez długi czas - do 2 tygodni. Jeśli rozwinie się zapalenie płuc z zawałem serca - temperatura ciała może wzrosnąć do 39 stopni Celsjusza..
Należy pamiętać, że gdy atak serca w płucach może wywoływać objawy nie tylko układu sercowo-naczyniowego i oddechowego, ale także innych narządów i układów - przede wszystkim:
- mózg;
- układ trawienny.
Możliwe zaburzenia mózgowe:
- omdlenie;
- drgawki;
- śpiączka.
Objawy os strony strony przewodu pokarmowego:
- nudności;
- niejedzące wymioty;
- żółtaczka (występuje z powodu wtórnych zmian w tkance wątrobowej, które prowadzą do rozpadu hemoglobiny).
Jeśli dotyczy to obszaru płuc znajdującego się w pobliżu opłucnej przepony, mogą to być oznaki ostrego brzucha - przede wszystkim silny ból brzucha i dysfunkcja jelit..
Zawał płucny to:
- nieskomplikowany;
- skomplikowane.
Najczęstsze powikłania tej patologii to:
- bakteryjne zapalenie płuc;
- kandydoza (zakażenie grzybicze);
- ropień płuca (ograniczone ropienie);
- zgorzel (nekroza) płuc;
- ropień opłucnej (ropienie z rozmytymi granicami);
- sepsa (całkowita infekcja organizmu).
Rozpoznanie zawału płuc
Zawał płucny zdiagnozowano wspólnie pulmonologa i kardiologa. Rozpoznanie odbywa się na podstawie skarg, fizycznych danych badawczych (badanie, dotykanie klatki piersiowej, stukania i słuchania fonendoskopu) oraz wyników dodatkowych metod badawczych.
W przypadku zawału płuc wiele instrumentalnych metod badawczych ma charakter informacyjny:
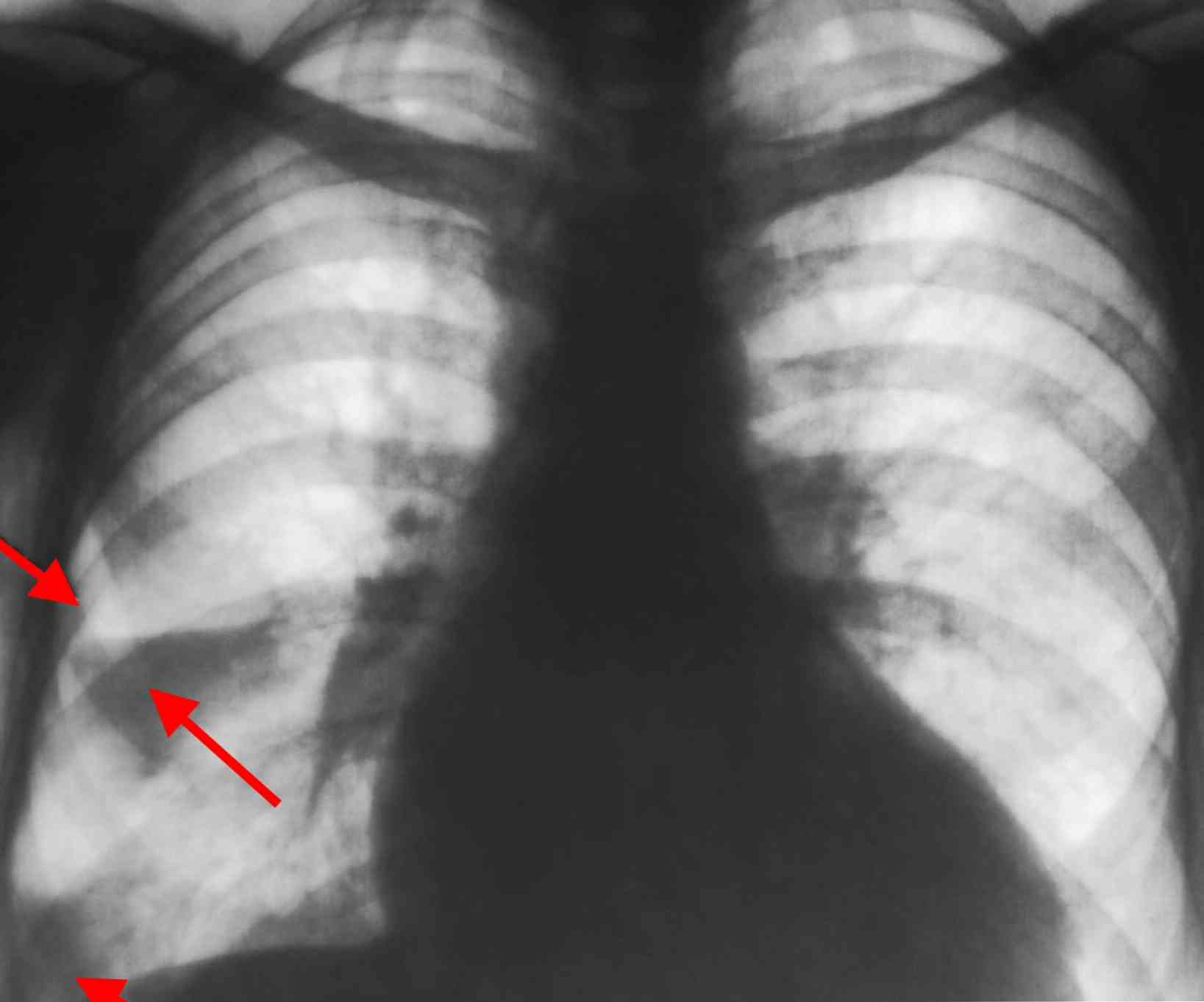 radiografia płuc w dwóch projekcjach - na zdjęciu widać ten sam "klin" tkanki płucnej, dotknięty brakiem tlenu, a także płyn w jamie opłucnej;
radiografia płuc w dwóch projekcjach - na zdjęciu widać ten sam "klin" tkanki płucnej, dotknięty brakiem tlenu, a także płyn w jamie opłucnej;- tomografia komputerowa i jej bardziej progresywny typ wieloośrodowej tomografii komputerowej (MSCT) - wyniki będą takie same jak w przypadku radiografii;
- EKG - rejestrowane są oznaki przeciążenia prawej połowy serca;
- Echokardiografia (EchoCG) - w jej trakcie występują oznaki (zwane również markerami EchoCG) wzrostu ciśnienia krwi w tętnicy płucnej, a także skrzepy krwi w rozszerzonych prawych rejonach serca;
- USG Dopplera kończyn dolnych (UZDG) lub USG naczyń krwionośnych - można go stosować do wykrywania skrzepów krwi w żyłach kończyn dolnych;
- angiopulmonografia - demonstruje zablokowanie gałęzi tętnicy płucnej;
- scyntygrafia płucna - za pomocą tej metody potwierdza pogorszenie dopływu krwi do tkanki płucnej.
Laboratoryjne metody badawcze stosowane w diagnostyce zawału płuc są następujące:
- pełna liczba krwinek - umiarkowany wzrost liczby białych krwinek jest rozpoznawany jako reakcja na "uszkodzone" komórki płuc;
- biochemiczna analiza krwi - zwiększy dehydrogenazę mleczanową (powstałą podczas oddychania komórkowego) i bilirubinę całkowitą (z powodu rozkładu hemoglobiny we wtórnej zmienionej wątrobie);
- analiza składu krwi gazowej - rejestrowany jest spadek ilości tlenu.
Diagnostyka różnicowa (charakterystyczna)
Ze względu na podobieństwo objawów, zawał płucny należy odróżnić od chorób takich jak:
- płatowe zapalenie płuc (zapalenie płuc z tworzeniem się płynu w pęcherzykach płucnych);
- samoistna odma opłucnowa (pojawienie się powietrza w jamie opłucnej bez widocznych przyczyn);
- niedodma (zapaść) płuc;
- zawał mięśnia sercowego (martwica mięśnia sercowego spowodowana brakiem tlenu);
- zapalenie osierdzia (zapalenie koszulki serca);
- zapalenie mięśnia sercowego (zapalenie mięśnia sercowego różnego pochodzenia);
- złamanie żeber
i kilka innych.
Leczenie zawału płuca
Środki terapeutyczne w leczeniu zawału płuc:
- pierwsza pomoc;
- leczenie szpitalne.
Z uwagi na to, że głodzenie płuc jest obfite dla całego ciała, leczenie zawału płuc należy rozpocząć w trybie nagłym.
Jako pierwsza pomoc, łagodzą syndrom bólu - w tym celu wprowadzają silne nie-narkotyczne lub narkotyczne środki przeciwbólowe. Pacjent jest natychmiast zabierany na oddział intensywnej terapii i intensywnej terapii..
Pierwsze zadanie terapeutyczne w zawałach płucnych:
- wyeliminować istniejący zakrzep;
- zapobiec kolejnej zakrzepicy;
- wzrost ciśnienia krwi zmniejszył się z powodu niedrożności tętnicy płucnej.
Fibrynolityki służą do niszczenia (rozpuszczania) już powstałych skrzepów krwi..
Aby zapobiec ponownemu zakrzepicy stosowano antykoagulanty:
- działanie bezpośrednie (w tym heparyna);
- działanie pośrednie.
Leki przeciwzakrzepowe należy podawać pod stałą kontrolą koagulogramu, aby nie wywoływać krwawienia. Należy pamiętać, że mają przeciwwskazania do użycia - to jest:
- krwawienie wewnętrzne dowolnego pochodzenia;
- wrzód trawienny i 12 wrzodów dwunastnicy;
- skaza krwotoczna (zwiększone krwawienie tkanek);
- nowotwory złośliwe o różnej lokalizacji.
 W przypadku niedociśnienia tętniczego leki są zwężane do naczyń i podaje się dożylnie roztwory do infuzji kroplowej..
W przypadku niedociśnienia tętniczego leki są zwężane do naczyń i podaje się dożylnie roztwory do infuzji kroplowej..
W leczeniu, a także w zapobieganiu zapaleniu płuc wywołanemu przez infekcję, przepisuje się antybiotyki o szerokim spektrum działania..
Niezwykle ważnym leczeniem w przypadku zawału płuc jest wdychanie tlenu..
Jeśli wszystkie te metody nie spowodowały pożądanego efektu, kwestia szybkiego usunięcia zakrzepu z tętnicy płucnej - trombektomia. Podczas tej operacji do układu żyły dolnej dolnej wkładany jest specjalny filtr, który dalej "przesłoni" skrzepy krwi.
Gdy gałęzie tętnicy płucnej są zablokowane innymi zatorami, leczenie jest prawie takie samo. W tym leki zapobiegające tworzeniu się skrzepów krwi - z zatorami dowolnego pochodzenia mogą rozwinąć się koagulopatia (zaburzenie krzepnięcia).
Zapobieganie
Aby zapobiec zawałowi płuc, należy unikać wszystkich czynników, które mogą powodować zablokowanie tętnicy płucnej.. Ponieważ w przytłaczającej liczbie przypadków embolizacja powoduje zakrzep, należy przestrzegać stylu życia, który wyklucza powstawanie zakrzepu lub przynajmniej zmniejsza jego ryzyko:
- zapewniać w odpowiednim czasie opiekę medyczną nad objawami zakrzepowego zapalenia żył (szczególnie w żylakach kończyn dolnych);
- w przypadku chorób kończyn dolnych należy używać bielizny dzianej (specjalnych elastycznych pończoch) lub przynajmniej bandażować nogi elastycznymi bandażami (metoda archaiczna, ale mniej kosztowna);
- po operacji nie należy lekceważyć praktyki konwencjonalnych ćwiczeń terapeutycznych, polegając wyłącznie na lekach;
- w miarę możliwości, po operacji, ćwicz wczesną elewację;
- obserwować czas stosowania cewników dożylnych do leczenia kroplowego;
- rzuć palenie (powodując zwężenie naczyń krwionośnych, nikotyna zaostrza zawał płuca).
Rokowanie w przypadku zawału płucnego
Rokowanie w zawałach płucnych jest dość skomplikowane: opóźnienie w diagnozie i leczeniu może prowadzić do nieodwracalnego zniszczenia tkanki płucnej.. Zagrożeń dla zdrowia i życia pacjenta można uniknąć poprzez szybką diagnozę i środki ratunkowe..
Ryzyko dla zdrowia i życia z zawałem płuc wzrasta w następujących warunkach:
- obecność ciężkiej przewlekłej niewydolności sercowo-naczyniowej;
- powikłania (zawał serca, zapalenie płuc, ropień i zgorzel płuc, sepsa);
- nawracająca zatorowość płucna.
Kovtonyuk Oksana Vladimirovna, komentator medyczny, chirurg, lekarz konsultant


 wiek powyżej 60 lat;
wiek powyżej 60 lat; migotanie przedsionków (chaotyczny skurcz poszczególnych włókien mięśnia sercowego);
migotanie przedsionków (chaotyczny skurcz poszczególnych włókien mięśnia sercowego);
 hemoptysis - plwocina zmieszana z krwią ("zardzewiała plwocina");
hemoptysis - plwocina zmieszana z krwią ("zardzewiała plwocina");
 radiografia płuc w dwóch projekcjach - na zdjęciu widać ten sam "klin" tkanki płucnej, dotknięty brakiem tlenu, a także płyn w jamie opłucnej;
radiografia płuc w dwóch projekcjach - na zdjęciu widać ten sam "klin" tkanki płucnej, dotknięty brakiem tlenu, a także płyn w jamie opłucnej;