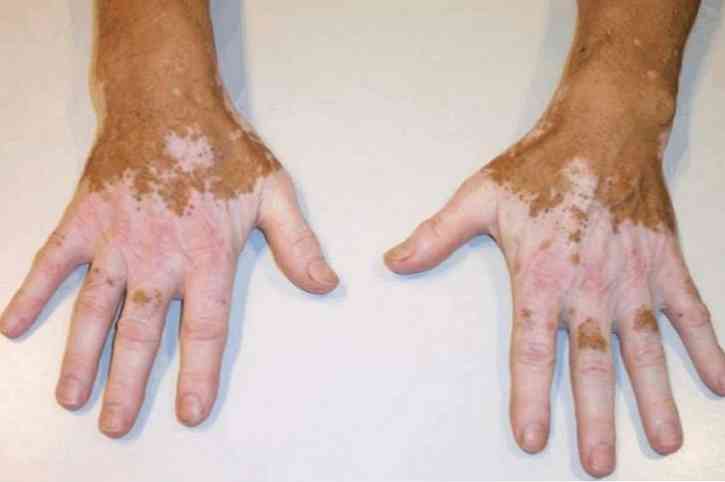
 Leucoderma to patologia dermatologiczna, w której upośledzenie pigmentacji występuje w niektórych obszarach skóry. Dzieje się tak z powodu naruszenia syntezy i akumulacji lub przyspieszonego niszczenia pigmentu. Leukoderma przejawia się przebarwieniem skóry.
Leucoderma to patologia dermatologiczna, w której upośledzenie pigmentacji występuje w niektórych obszarach skóry. Dzieje się tak z powodu naruszenia syntezy i akumulacji lub przyspieszonego niszczenia pigmentu. Leukoderma przejawia się przebarwieniem skóry.
Patologia odnosi się do zaburzenia polietiologicznego - oznacza to, że może wystąpić z wielu powodów. Rozmiar, ilość i lokalizacja wybielonych obszarów zależą od nich..
Rozpoznanie ustala się na podstawie badania pacjenta. Ale ważne jest również ustalenie prawdziwej przyczyny pojawienia się leukodermy, dlatego też środki diagnostyczne mogą być bardzo, bardzo.
Leczenie zależy od pochodzenia przebarwionej skóry. Mogą to być zarówno metody systemowe, jak i terapia lokalna..
Leucoderma: co to jest?
 Opisana patologia nie jest osobną chorobą skóry. Może występować z różnymi chorobami, stanami patologicznymi i wpływem czynników agresywnych..
Opisana patologia nie jest osobną chorobą skóry. Może występować z różnymi chorobami, stanami patologicznymi i wpływem czynników agresywnych..
Leucoderma jest znana od wielu setek lat. Niektóre cywilizacje uważały to za przejaw "boskiej istoty człowieka" - ale mimo to lekarze zawsze próbowali leczyć ten stan..
Zwróć uwagęJest to jedna z najczęstszych patologii - różne formy leukodermii obserwuje się w 5-8% całkowitej populacji planety..
Rozkład płciowy (płciowy) leukodermy jest inny i zależy od jej rodzaju. Niektóre formy patologii są powiązane z chromosomem X, dlatego są diagnozowane tylko u mężczyzn, inne, najczęściej nabyte, są równie powszechne u mężczyzn i kobiet. Formy leukodermy, które dotykają głównie kobiety, są mniej powszechne niż opisywane inne typy zaburzeń..
Powody
Leucoderma jest wrodzona i nabyta. Przyczyną pojawienia się wrodzonej postaci jest naruszenie tworzenia się pimentów z powodu zaburzeń rozwoju płodu. Z kolei takie niepowodzenia występują z powodu wpływu na organizm kobiety w ciąży i płodu z negatywnych czynników zewnętrznych i wewnętrznych.. Najczęściej jest to:
- złe nawyki przyszłej matki - palenie, picie alkoholu i narkotyków;
- wpływ fizyczny - urazy mechaniczne brzucha, wpływ nieprawidłowych temperatur (niskie lub wysokie), ekspozycja na promieniowanie (ze względu na profesjonalny kontakt z substancjami radioaktywnymi lub sprzętem, przejściem do badań rentgenowskich i radioterapią, nieautoryzowanym dostępem do źródła promieniowania);
- czynniki chemiczne - toksyny mikroorganizmów, szkodliwe substancje domowe i przemysłowe;
- przewlekłe choroby przyszłej matki, szczególnie w przypadku uszkodzenia układu życiowego - układu sercowo-naczyniowego i oddechowego;
- stres w domu i w pracy.
Ponieważ przyczyny nabytej leukodermii mogą być liczne, wszystkie są podzielone na grupy dla wygody. Najczęściej takimi przyczynami mogą być:
- zakaźny;
- pasożytniczy;
- autoimmunologiczny;
- genetyczny;
- chemiczne;
- zawodowy;
- zapalny;
- traumatyczny.
Spośród wszystkich chorób zakaźnych najczęstszym tłem dla wystąpienia leukodermii są:
- kiła jest chorobą zakaźną wywoływaną przez bladą treponemę;
- trąd - przewlekła ziarniniakowatość, która jest spowodowana przez trąd mykobakterii i która przebiega z pierwotną zmianą skóry;
- niektóre grzybice - zmiany skórne o charakterze grzybowym.
Pasożytniczą przyczyną leukodermy jest inwazja robaków..
Choroby autoimmunologiczne, które mogą być impulsem do pojawienia się tego zaburzenia, często są:
- toczeń rumieniowaty układowy - układowe autoimmunologiczne uszkodzenie tkanki łącznej;
- twardzina jest patologią tkanki łącznej z charakterystycznymi zmianami włóknisto-sklerotycznymi w skórze i niektórymi innymi strukturami ciała ludzkiego.
Leucoderma na tle patologii genetycznych powstaje w wyniku tego, że osoba łamie genetycznie wbudowany mechanizm syntezy związków biorących udział w tworzeniu pigmentów (wytwarzanie enzymów, enzymów itp.). Z tego powodu cierpi na tworzenie się melaniny i innych pigmentów.. Takie zaburzenia genów mogą być:
- spontaniczny;
- wynikające z działania wszelkich czynników prowokujących.
Przykładem patologii genetycznych, przeciwko którym może rozwinąć się leucoderma, jest choroba Waanderburga - patologia objawiająca się przesunięciem wewnętrznego kącika oka, heterochromia (wielobarwne tęczówki), obecność pasm siwych włosów nad czołem i ubytek słuchu.
Czynniki chemiczne, które prowadzą do rozwoju leukodermy, stanowią obszerną listę. Przede wszystkim jest:
- leki;
- urządzenia gospodarstwa domowego;
- Odczynniki przemysłowe;
- chemikalia stosowane w rolnictwie.
Występowanie profesjonalnej leukodermy jest wywoływane przez wszelkie agresywne czynniki, z którymi się kontaktują w związku z zawodową koniecznością. Bezpośrednią przyczyną jest osobiste naruszenie bezpieczeństwa lub brak warunków zgodności..
Zapalna leukodermia rozwija się najczęściej w zapalnych chorobach skóry.. To jest:
- zakaźne zapalenie skóry - stan zapalny skóry związany z ekspozycją na zakaźne patogeny (głównie niespecyficzne - gronkowce, paciorkowce i inne);
- Egzema jest niezakaźnym zmianą zapalną skóry, charakteryzującą się różnorodną wysypką, swędzeniem i pieczeniem.
i inni.
Przyczynami traumatycznymi są te, które doprowadziły do załamania się integralności skóry. Najczęstszymi takimi prowokatorami są oparzenia skóry - po nich leukoderma rozwija się na tle zmian bliznowatych.
Czasami przyczyny rozwoju leukodermy są nieznane, takie formy opisywanego zaburzenia nazywa się idiopatyczną.
Rozwój patologii
Odcień ludzkiej skóry zależy od obecności w niej kilku rodzajów pigmentów.. Leucoderma rozwija się wraz z ich:
- niewystarczająca produkcja;
- zwiększone zniszczenie;
- połączenie tych dwóch czynników.
"Wiodącym" w tworzeniu koloru skóry jest melanina. Intensywność jego syntezy zależy od dwóch czynników:
- obecność w ciele tyrozyny - podstawa do tworzenia się melaniny;
- ilość tyrozynazy - enzym rozszczepiający.
Rzadziej dochodzi do leukodermii z powodu niewłaściwego "przechowywania" melaniny. Zwykle konieczna jest nie tylko jego prawidłowa synteza, ale także osadzanie w specjalnych wtrętach komórkowych - melanosomach. Pod wpływem wielu czynników taki proces "przechowywania" jest utrudniony. Dlatego przy normalnym lub nawet zwiększonym tworzeniu się melaniny w pewnych obszarach skóry, nie jest ona opóźniona - pojawiają się ogniska leucodermy. Jednym z mechanizmów takiego naruszenia jest selektywna śmierć melanocytów - melanina po prostu nie ma gdzie go odłożyć.. Przyczynami takiej śmierci są najczęściej:
- różne infekcje;
- zaburzenia immunologiczne;
- narażenie na wiele agresywnych chemikaliów.
Przy intensywnym rozpadzie melanocytów ich terminowa wymiana nie występuje, ponieważ nowa generacja tych komórek nie pojawia się tak szybko - to również prowadzi do rozwoju bielactwa.
W przypadku zakaźnej leukodermii dochodzi do hypochromii (rozjaśniania skóry) z uwagi na fakt, że mikroorganizmy:
- bezpośrednio wpływają na melanocyty;
- prowadzić do naruszenia metabolizmu tkankowego, któremu hamuje się wytwarzanie i gromadzenie pigmentu.
Autoimmunologiczna leukodermia wynika z faktu, że układ odpornościowy niszczy własne komórki - w szczególności melanocyty.
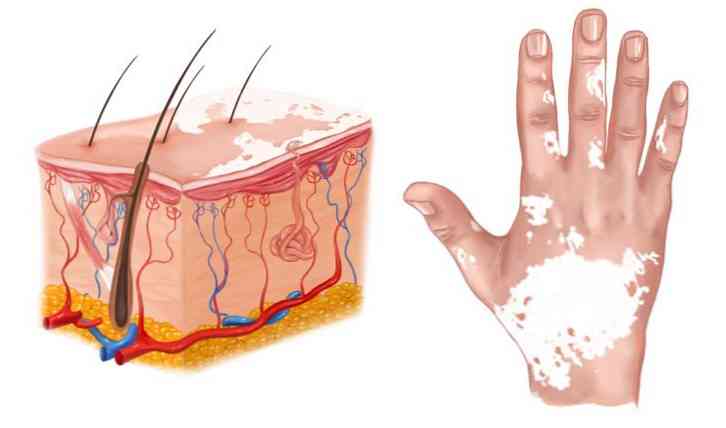 Typ chemiczny opisanej patologii rozwija się ze względu na to, że substancje agresywne zabijają melanocyty lub zakłócają ich metabolizm. Ten sam mechanizm rozwoju leukodermy obserwuje się pod wpływem czynników zawodowych..
Typ chemiczny opisanej patologii rozwija się ze względu na to, że substancje agresywne zabijają melanocyty lub zakłócają ich metabolizm. Ten sam mechanizm rozwoju leukodermy obserwuje się pod wpływem czynników zawodowych..
Wrodzona leucoderma ma genetyczny mechanizm rozwojowy. Ale nie mylcie wrodzonych i genetycznych ścieżek powstawania leukodermy. Pierwsze obserwowane są w okresie prenatalnym rozwoju dziecka i mogą być spowodowane zarówno wadliwymi genami przekazywanymi od rodziców, jak i wpływem czynników zewnętrznych na organizm kobiety w ciąży i płodu. Ten ostatni może rozwinąć się po urodzeniu - w tym przypadku niewydolność genetyczna występuje spontanicznie lub pod wpływem czynników agresywnych. Oznacza to, że wrodzona leukodermia nie zawsze jest określona genetycznie, a leukodermia genetyczna nie zawsze występuje jako wrodzona postać.
Wrodzona postać patologii, która jest opisywana, jest często diagnozowana w połączeniu z innymi wadami rozwojowymi. Wykrywany jest natychmiast po urodzeniu dziecka, a nasilenie depigmentacji nie może różnić się od jego nasilenia w obecności nabytych postaci leukodermy.
Jeśli opisane naruszenie zostanie zaobserwowane na tle jakiejkolwiek patologii charakteryzującej się zwiększoną produkcją pigmentów (na przykład, choroba Addisona - niewystarczająca synteza glikokortykosteroidów w korze nadnerczy), wówczas efekt zastępczy nie jest obserwowany. Jednak niektóre obszary skóry mogą być odbarwione, inne - przebarwione..
Ekstremalna ciężkość leukodermy objawia się albinizmem - całkowity brak pigmentu.
Objawy leukodermii
Głównym objawem opisywanej patologii jest naruszenie pigmentacji skóry w różnych częściach ciała. Rodzaj takich naruszeń może być różny - zależy to od przyczyn i postaci patologii.
W przypadku zakaźnej syfilitycznej leukodermy, przebarwione obszary są wykrywane głównie na:
- szyja;
- pień;
- czasami twarz.
Zidentyfikowano trzy postaci kliniczne syfilitycznej leukodermy:
- oczko;
- marmur;
- nierówny.
Wraz z rozwojem formy netto, obszary depigmentacji mają wiele małych ognisk, które przypominają koronki. Kiedy marmurowa forma takich obszarów składa się z białych kropek z rozmytymi konturami, które mogą się łączyć. W przypadku cętkowanej syfilitycznej leukodermy powstają pojedyncze, okrągłe ogniska hipochromii, które mają prawie taki sam rozmiar i wyraźne kontury..
W przypadku drobnokomórkowego leucodermy często występuje hipochromia:
- ramiona;
- przedramiona;
- biodra;
- z powrotem;
- pośladki.
Jego osobliwość polega na formowaniu okrągłych ognisk depigmentacji, które mają wyraźne granice i są w stanie pozostać przez długi czas (często wiele lat) bez żadnych zmian..
W autoimmunologicznych postaciach leukodermy wykrywana jest nie tylko hipochromia, ale także:
- peeling skóry;
- jego atrofia to "zubożenie" skóry, jej przerzedzenie.
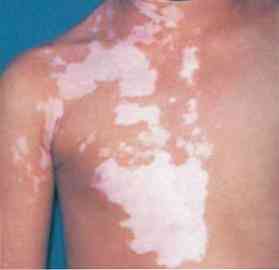 Podobne objawy obserwuje się przy rozwoju leukodermy chemicznej..
Podobne objawy obserwuje się przy rozwoju leukodermy chemicznej..
W zapalnej leucodermie obszary hypochromii pojawiają się w miejscu zmian skórnych. Jednocześnie zmiany bliznowate często znajdują się w środku zmiany o słabej pigmentacji..
Nabyte formy leukodermy charakteryzuje się szeregiem objawów, ponieważ w dużej mierze zależy od podstawowej patologii. W tym przypadku zaburzenia skóry w postaci ognisk depigmentacji można łączyć z zaburzeniami innych narządów i układów..
Diagnostyka
Rozpoznanie leukodermy nie jest trudne z uwagi na skargi pacjenta i wyniki rutynowego badania - depigmentacji nie można mylić z żadnymi innymi zaburzeniami ze strony skóry. Ważna jest nie tylko ocena leukodermy, ale także diagnoza warunków, które doprowadziły do rozwoju tej patologii. Będzie to wymagało zaangażowania szeregu dodatkowych metod badawczych..
Wyniki badania fizykalnego:
 po badaniu, na różnych częściach skóry pacjenta, ujawniają obszary braku jego zabarwienia, które mogą mieć różne kształty, rozmiary i umiejscowienie. W niektórych przypadkach takie zmiany są otoczone brzegiem przebarwienia - ciemnienie z powodu zwiększonej ilości pigmentu. Ponadto w niektórych stanach patologicznych może wystąpić łuszczenie i bliznowacenie;
po badaniu, na różnych częściach skóry pacjenta, ujawniają obszary braku jego zabarwienia, które mogą mieć różne kształty, rozmiary i umiejscowienie. W niektórych przypadkach takie zmiany są otoczone brzegiem przebarwienia - ciemnienie z powodu zwiększonej ilości pigmentu. Ponadto w niektórych stanach patologicznych może wystąpić łuszczenie i bliznowacenie;- badanie palpacyjne (badanie palpacyjne) - jest pouczające, jeśli występuje szereg złuszczeń, którym towarzyszą objawy leukodermii, wraz z hipochromatozą.
Ponieważ może wystąpić leucoderma z bardzo dużą liczbą chorób i stanów patologicznych, aby je zweryfikować, pacjent będzie musiał przejść różne metody badania instrumentalnego i laboratoryjnego. W celu optymalizacji procesu diagnostycznego zaangażowane są konsultacje różnych powiązanych specjalistów (terapeutów, endokrynologów, immunologów i innych). Przedstawią one zakres niezbędnych metod diagnostycznych..
Instrumentalne metody diagnostyczne są uniwersalne:
- inspekcja za pomocą lampy ultrafioletowej Wood;
- biopsja - zbiór odbarwiających się obszarów skóry z późniejszym badaniem pod mikroskopem. Jeśli występuje wiele zmian, zbieranie tkanek odbywa się z kilku obszarów o różnej lokalizacji (ręce, nogi, ciało itp.).
Laboratoryjne metody diagnostyczne, najczęściej związane z leukodermią, to:
 pełna morfologia krwi - pomoże to w rozpoznaniu różnicowym chorób, które stały się tłem dla początku leukodermii. Zatem wzrost liczby leukocytów i ESR wskazuje na obecność w ciele procesu zapalnego (w tym zakaźnego). Zwiększenie liczby eozynofilów może sygnalizować procesy alergiczne lub inwazję robaków. Objawy niedokrwistości (zmniejszenie liczby czerwonych krwinek i hemoglobiny) mogą wskazywać na chemiczne (toksyczne) pochodzenie depigmentacji;
pełna morfologia krwi - pomoże to w rozpoznaniu różnicowym chorób, które stały się tłem dla początku leukodermii. Zatem wzrost liczby leukocytów i ESR wskazuje na obecność w ciele procesu zapalnego (w tym zakaźnego). Zwiększenie liczby eozynofilów może sygnalizować procesy alergiczne lub inwazję robaków. Objawy niedokrwistości (zmniejszenie liczby czerwonych krwinek i hemoglobiny) mogą wskazywać na chemiczne (toksyczne) pochodzenie depigmentacji;- testy immunologiczne - są stosowane w celu potwierdzenia lub wykluczenia autoimmunologicznej postaci leukodermy;
- Reakcja Wassermana - potwierdza lub eliminuje rozwój kiły, która może wywołać pojawienie się leukodermy;
- identyfikacja przeciwciał przeciwjądrowych - stosowana w diagnostyce tocznia rumieniowatego układowego, w którym często rozwija się leukoderma;
- badanie histologiczne - badanie biopsji skóry. W zależności od rodzaju i przyczyny leukodermy, zmiany odbarwienia mogą wykazywać oznaki stanu zapalnego, blizny, obrzęku skóry właściwej lub zmian w naskórku. Często obserwuje się nieprawidłowości melanocytów - ich zmiany strukturalne, zmniejszoną liczbę lub całkowity brak.
W niektórych postaciach leukodermy wymagane są badania genetyczne..
Diagnostyka różnicowa
Diagnostyka różnicowa (charakterystyczna) jest wykonywana pomiędzy tymi mnogimi patologiami, przeciwko którym może wystąpić leukoderma. Rozpoznanie opisanego naruszenia samo w sobie nie jest konieczne w przypadku innych zaburzeń dermatologicznych, ponieważ nie można wizualnie zmylić braku pigmentu z innymi zaburzeniami dermatologicznymi..
Komplikacje
Głównym powikłaniem leukodermy jest naruszenie estetycznego wyglądu skóry. Niektórzy pacjenci odczuwają to bardzo boleśnie, co może objawiać się różnymi reakcjami psychoneurotycznymi. Szczególnie często obserwuje się je przy długotrwałym leczeniu, co nie daje oczekiwanych rezultatów..
Leczenie leucodermą
Pierwszą regułą terapii leukodermą jest wyeliminowanie przyczyn, które spowodowały naruszenie pigmentacji skóry.. Główne cele i zalecenia są następujące:
- z formami infekcyjnymi - antybiotykoterapia;
- w patologii autoimmunologicznej - stosowanie leków immunosupresyjnych i cytostatycznych;
- w przypadku inwazji robaków - zażywania leków przeciw robakom;
- w przypadku leukodermii chemicznej - specjalne leczenie często nie jest wymagane, w niektórych przypadkach wystarczy zatrzymać kontakt ze związkami chemicznymi, które spowodowały przebarwienia skóry, anulować lub zastąpić prowokacyjne leki;
- w formie zapalnej - stosowanie niesteroidowych leków przeciwzapalnych;
- z profesjonalną leukodermą - zmiana zawodu;
- z wrodzonymi postaciami opisywanej patologii - przeszczepy skóry ze zdrowych obszarów.
W przypadku każdego rodzaju patologii zalecana jest terapia podtrzymująca. Pomoże to w stabilizacji prawidłowych procesów metabolicznych, znacząco poprawi kondycję skóry pacjenta i przyspieszy przywrócenie prawidłowej pigmentacji.. Mianowany:
- specjalna dieta - mianowicie stosowanie produktów bogatych w tyrozynę: jaja, owoce morza, wątroba (lepsza cielę), płatki owsiane i gryka;
- witaminy A, E, PP i grupa B;
- apteka kompleksy witaminowo-mineralne zawierające cynk i miedź;
- Terapia PUVA - leczenie skóry substancjami fotoaktywnymi, a następnie promieniowanie ultrafioletowe. Niektóre typy opisanej patologii reagują na promieniowanie ultrafioletowe ze zwiększoną depigmentacją, dlatego ta metoda leczenia jest przepisywana selektywnie i ostrożnie..
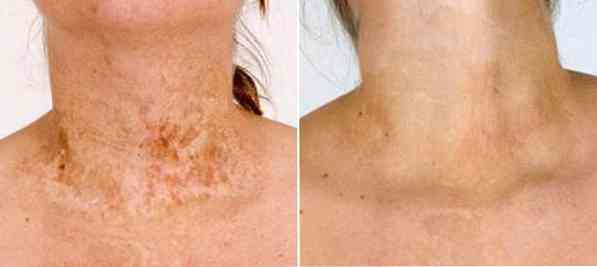
Zapobieganie
Nie ma metod zapobiegania wrodzonym postaciom leukodermy. Ryzyku ich rozwoju można zapobiec, jeśli kobieta w ciąży jest chroniona przed wpływem na jej organizm i płód czynnikami agresywnymi..
Podstawą profilaktyki nabytej postaci leukodermy są:
 zapobieganie chorobom i stanom patologicznym, z rozwojem którego może powstać opisana patologia, a jeśli już się pojawiły, ich wczesne wykrycie i odpowiednie leczenie;
zapobieganie chorobom i stanom patologicznym, z rozwojem którego może powstać opisana patologia, a jeśli już się pojawiły, ich wczesne wykrycie i odpowiednie leczenie;- unikanie działania czynników patologicznych, które mogą prowadzić do rozwoju leukodermy;
- jedzenie żywności bogatej w tyrozynę;
- stosować tylko sprawdzone wysokiej jakości produkty higieniczne do pielęgnacji skóry i kosmetyków dekoracyjnych;
- ochrona skóry przed promieniowaniem ultrafioletowym - unikanie ekspozycji na słońce lub używanie zamkniętych ubrań, odmowa wizyty w solarium.
Prognoza
Prognozy dotyczące leukodermy dla życia i zdrowia są korzystne - ten stan nie stanowi zagrożenia (na przykład nie obserwuje się złośliwego zwyrodnienia depigmentowanych miejsc skóry).
Prognozy kosmetyczne w wielu przypadkach są niepewne. Często, leukodermę eliminuje się samodzielnie, jeśli przeprowadzono właściwe leczenie patologii, wobec której wystąpiło opisane zaburzenie. Wrodzone i immunologiczne odmiany leukodermy są niezwykle trudne do leczenia, więc uzyskanie co najmniej częściowego przywrócenia normalnego koloru skóry jest bardzo problematyczne, naruszenia mogą utrzymywać się przez wiele lat..
Prognozy dotyczące stanu zdrowia mogą ulec pogorszeniu w trakcie samodzielnego leczenia - w tym przy użyciu popularnych metod. Korzystając z nich, pacjent nigdy nie wie, czy nastąpi ta sama reakcja alergiczna na używane środki. Stosowanie domowych płynów, pocieranie różnymi "lekami" opartymi na składnikach roślinnych, naświetlanie lampą UFO jest nie tylko niezdolne do efektu terapeutycznego, ale może pogłębiać ten stan patologiczny.
Kovtonyuk Oksana Vladimirovna, komentator medyczny, chirurg, lekarz konsultant


 po badaniu, na różnych częściach skóry pacjenta, ujawniają obszary braku jego zabarwienia, które mogą mieć różne kształty, rozmiary i umiejscowienie. W niektórych przypadkach takie zmiany są otoczone brzegiem przebarwienia - ciemnienie z powodu zwiększonej ilości pigmentu. Ponadto w niektórych stanach patologicznych może wystąpić łuszczenie i bliznowacenie;
po badaniu, na różnych częściach skóry pacjenta, ujawniają obszary braku jego zabarwienia, które mogą mieć różne kształty, rozmiary i umiejscowienie. W niektórych przypadkach takie zmiany są otoczone brzegiem przebarwienia - ciemnienie z powodu zwiększonej ilości pigmentu. Ponadto w niektórych stanach patologicznych może wystąpić łuszczenie i bliznowacenie; pełna morfologia krwi - pomoże to w rozpoznaniu różnicowym chorób, które stały się tłem dla początku leukodermii. Zatem wzrost liczby leukocytów i ESR wskazuje na obecność w ciele procesu zapalnego (w tym zakaźnego). Zwiększenie liczby eozynofilów może sygnalizować procesy alergiczne lub inwazję robaków. Objawy niedokrwistości (zmniejszenie liczby czerwonych krwinek i hemoglobiny) mogą wskazywać na chemiczne (toksyczne) pochodzenie depigmentacji;
pełna morfologia krwi - pomoże to w rozpoznaniu różnicowym chorób, które stały się tłem dla początku leukodermii. Zatem wzrost liczby leukocytów i ESR wskazuje na obecność w ciele procesu zapalnego (w tym zakaźnego). Zwiększenie liczby eozynofilów może sygnalizować procesy alergiczne lub inwazję robaków. Objawy niedokrwistości (zmniejszenie liczby czerwonych krwinek i hemoglobiny) mogą wskazywać na chemiczne (toksyczne) pochodzenie depigmentacji;
 zapobieganie chorobom i stanom patologicznym, z rozwojem którego może powstać opisana patologia, a jeśli już się pojawiły, ich wczesne wykrycie i odpowiednie leczenie;
zapobieganie chorobom i stanom patologicznym, z rozwojem którego może powstać opisana patologia, a jeśli już się pojawiły, ich wczesne wykrycie i odpowiednie leczenie;