

Zapalenie okostnej, powszechnie znane jako "strumień", jest ostrą patologią chirurgiczną, ropnym stanem zapalnym, który może być uważany za zagrożenie dla zdrowia, a jeśli nie dojdzie do szybkiego leczenia, wówczas może powstać nawet zagrożenie dla życia. Jakie są więc przyczyny "flux", objawy, a także, dlaczego jest tak niebezpieczne??
Co to jest zapalenie okostnej?
Zapalenie okostnej wyrostka zębodołowego szczęki nazywa się zapalenie okostnej. Jeśli weźmiemy pod uwagę statystyki, wśród wszystkich przypadków ostrych chorób zapalnych w okolicy szczękowo-twarzowej, "strumień" jest rejestrowany w 6% przypadków. W przeważającej większości przypadków (96%) jego przebieg jest ostry, niezwykle rzadkie jest to, że proces staje się chroniczny. Można również zidentyfikować obszar, w którym najczęściej powstaje stan zapalny: 2 razy częściej z powodu chorób zębów żuchwy.

Popularny termin "strumień" został wybrany przez przypadek. W tłumaczeniu "Fluxus" - przepływ, przepływ. Ta wartość odzwierciedla to, co się dzieje - rozprzestrzenianie się ropy jest porównywalne z rzeką podczas wysokiej wody..
Zapalenie okostnej - powikłanie nieleczonych powikłań próchnicy. Nie można powiedzieć, że zapalenie okostnej jest chorobą zębów, ale także fakt, że w nich nie można zaprzeczyć. Patologia rozwija się powoli: próchnica wchodzi w zapalenie miazgi, następnie w zapalenie przyzębia, a następnie rozprzestrzenia się zapalenie i okostna jest zaangażowana w proces. Przejście to może zająć kilka lat, ale wcześniej lub później brak leczenia powróci z poważnymi komplikacjami..
Zwykle ostre zapalenie zaczyna się w wewnętrznej lub zewnętrznej warstwie okostnej, ale jego rozprzestrzenianie się stopniowo zachodzi, co grozi rozwojem jeszcze większych problemów..
Zapalenie okostnej: rodzaje i klasyfikacja
W praktyce klinicznej można wyróżnić dużą różnorodność typów raka okostnej, a ich klasyfikacja jest dość obszerna:
- według rodzaju zakażenia: odontogennego (zakażenie z zęba), z przepływem krwi - krwiotwórczym, limfogennym (z przepływem limfy), traumatycznym (uszkodzenie zębów, złamania szczęki, procesy nowotworowe, urazy, itp.);
- poniżej: ostry, który z kolei jest podzielony na surowiczy, ropny, rozproszony, a także przewlekły (prosty i kostniejący);
- według dystrybucji: ograniczone (zapalenie, które obejmuje 1-3 zęby), a także rozproszone (zapalenie obejmuje prawie całą szczękę).
Każdy z tych typów ma swoje własne cechy, które odnoszą się do przyczyn ich powstawania, objawów i leczenia. Ponadto ryzyko i liczba możliwych komplikacji będą różne..
Jakie są przyczyny okostnej??
Statystyki pokazują, że najczęściej jest to rejestrowane odontogenne zapalenie okostnej, tj. z powodu komplikacji próchniczych.
Zwróć uwagę73% przypadków jest związanych z przewlekłym zapaleniem ozębnej, w 18% z zapaleniem pęcherzyków (zapalenie wyrwy zęba), 5% - choroba zębów mądrości umieszczona w szczęce jest błędna, a tylko w 4% przypadków jest to powikłanie choroby dziąseł, a także torbieli zębów.
 Jeśli weźmiemy pod uwagę drogi zakażenia krwią i limfą, wówczas ryzyko będzie takie jak: ból gardła, zapalenie ucha środkowego, ostre infekcje. Ale z reguły taka ścieżka dystrybucji jest typowa dla dzieci..
Jeśli weźmiemy pod uwagę drogi zakażenia krwią i limfą, wówczas ryzyko będzie takie jak: ból gardła, zapalenie ucha środkowego, ostre infekcje. Ale z reguły taka ścieżka dystrybucji jest typowa dla dzieci..
Jeśli mówisz o traumatyczne zapalenie okostnej, wtedy jego przyczyna może ukrywać się w złożonym lub nietypowym ekstrakcji zęba, poważnych urazach okolicy szczękowo-twarzowej, na przykład w złamaniach szczęk, ranach i innych.
Oprócz głównych przyczyn, które bezpośrednio wpływają na powstawanie ostrego zapalenia, należy pamiętać o predysponujących przyczynach i czynnikach. Nie chodzi o mycie zębów, a także o terminowe wizyty u lekarza, co z pewnością jest ważne. Mówimy o hipotermii, stresie, w odpowiednim czasie nieleczonych chorobach narządów wewnętrznych..
Objawy zapalenia okostnej
Każda forma zapalenia okostnej ma swoje własne specyficzne objawy, ale mimo to występują również często:
- ostry ból rozciągający się na szyję i głowę;
- znaczny obrzęk policzka, aż do pływania oka;
- każdy ruch żucia powoduje ból;
- w jamie ustnej: zaczerwienienie dziąseł, wygładzenie fałdu przejściowego;
- objawy zatrucia.
Wydaje się, że pacjenci nieoczekiwanie pojawiają się objawy zapalenia okostnej, ale w rzeczywistości "strumień" ma kilka etapów rozwoju:
- pojawienie się bólu zęba podczas żucia i naciskania na niego, co można również uznać za objaw zapalenia przyzębia;
- dziąsła wokół zęba przyczynowego stają się jaskrawo zabarwione, po pojawieniu się obrzęku, który stale rośnie, fałd przejściowy jest wygładzany;
- powstaje znaczny obrzęk policzka, czasem rozciągający się do warg, skrzydeł nosa. Wszystko będzie zależeć od lokalizacji przyczynowego zęba;
- ostry wzrost temperatury ciała, powstawanie pulsującego bólu, może również rozprzestrzeniać się na uszy, głowę i inne obszary.
Wszystkie etapy rozwoju odbywają się w ciągu zaledwie kilku dni..
Oprócz typowych objawów, każda forma ma swoje własne specyficzne objawy..
Ostre surowicze zapalenie okostnej
Początek ostrych objawów w ostrego surowiczego zapalenia okostnej występuje po 1-3 dniach od początku procesu.. Głównym objawem w tej postaci może być tworzenie obrzęku twarzy.. Lokalizacja obrzęku, a tym samym jego wielkość, jest bezpośrednio zależna od przyczyny..
Zwróć uwagęTa postać zapalenia jest często związana z siniakami, urazami szczęki i obrzękiem, a inne ostre objawy znikają w ciągu zaledwie kilku dni..
Czasami, w obecności dodatkowych okoliczności obciążających, ostre surowicze zapalenie okostnej może wywoływać włóknisty wzrost, jak również odkładanie się kalcynatów w okostnej. Ostra forma surowicza może być czynnikiem predysponującym do przejścia ostrego stanu zapalnego w przewlekłe, a mianowicie kostniejące zapalenie okostnej..
Ostre ropne zapalenie okostnej
 W tym typie zapalenie okostnej charakteryzuje się pojawieniem się ostrego, trudnego do zniesienia pulsującego bólu.. Warto zauważyć, że może przenosić się do ucha, skroni, oczu. Zwykle ból pojawia się wieczorem lub w nocy, z powodu którego pacjenci dosłownie wspinają się po ścianie. Ulga może być krótkotrwała, ale ból powraca..
W tym typie zapalenie okostnej charakteryzuje się pojawieniem się ostrego, trudnego do zniesienia pulsującego bólu.. Warto zauważyć, że może przenosić się do ucha, skroni, oczu. Zwykle ból pojawia się wieczorem lub w nocy, z powodu którego pacjenci dosłownie wspinają się po ścianie. Ulga może być krótkotrwała, ale ból powraca..
Po poranku powstaje poważny obrzęk, a jego wzrost następuje stopniowo: wraz z bólem powstaje obrzęk w jamie ustnej, fałd przejściowy zostaje wygładzony. Następnie rozprzestrzenia się na tkankę policzkową..
Zwróć uwagęW zależności od umiejscowienia zęba może on rozprzestrzenić się na okolice oczu lub na obszar szyi, jeśli ząb jest zlokalizowany na dolnej szczęce..
Główne skargi pacjentów to: pogorszenie ogólnego samopoczucia, ból głowy, pogorszenie sprawności, wzrost temperatury w granicach 38,5 ° C, drażliwość.
Powyższe objawy mogą się nasilać wraz z nagromadzeniem ropnego wydzieliny..
Ostre rozlane zapalenie okostnej
Objawy tej postaci będą ciężkie, a ból rozprzestrzenia się i rozprzestrzeni się na pobliskie obszary.. Typowe objawy zatrucia: słabe zdrowie, bóle głowy, zmęczenie, drażliwość, wysoka temperatura ciała (w granicach 38,5 ° C), brak apetytu.
Jest ważnyPrzebieg ostrego rozproszonego zapalenia okostnej dolnej i górnej szczęki jest inny. W dolnej szczęce choroba jest znacznie bardziej skomplikowana, co można wyjaśnić anatomicznymi i fizjologicznymi cechami..
W miarę rozwoju zapalenia okostnej powstaje obrzęk, jego lokalizacja i cechy zależą od przyczyny:
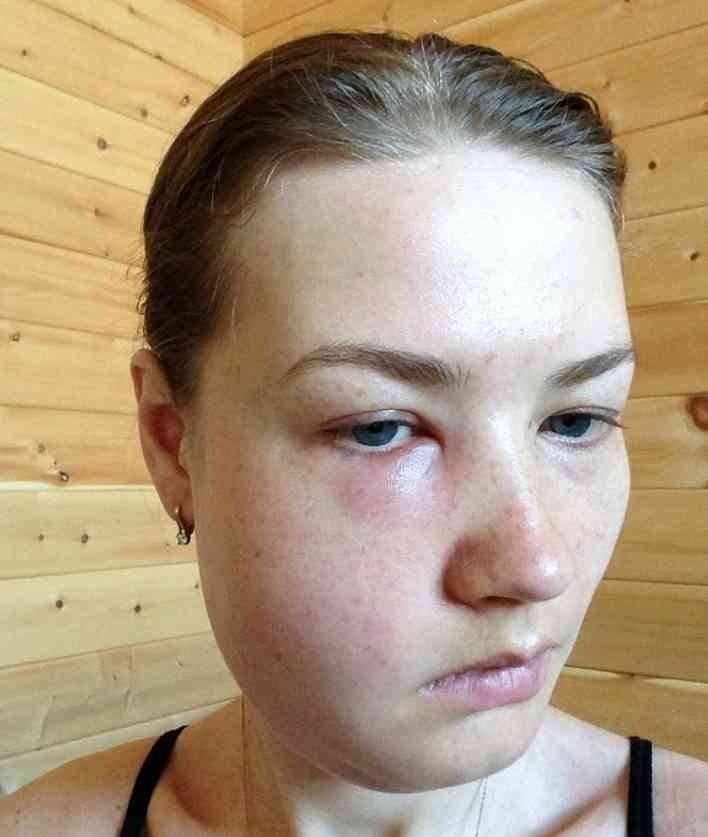 górne przednie zęby: znaczny obrzęk warg, a nawet obszar wokół nosa;
górne przednie zęby: znaczny obrzęk warg, a nawet obszar wokół nosa;- kły i przedtrzonowce: obrzęk w nosie, zdolność płynięcia oka, jeśli stan zapalny jest rozproszony - powstaje krwiak;
- górne trzonowce - może pojawić się obrzęk policzków, pływanie w oku, ból w uchu, ból głowy i objawy zapalenia zatok, ale tylko z jednej strony.
Przewlekłe zapalenie okostnej
Główną cechą przewlekłego zapalenia okostnej jest brak jasno określonych objawów., w rzeczywistości nic nie przeszkadza pacjentowi. Na szczęście ta forma zapalenia okostnej jest niezwykle rzadka i tylko u pacjentów z poważnymi chorobami narządów wewnętrznych lub z problemami w pracy z ochroną immunologiczną..
W fazie remisji, niewielu pacjentów zwraca uwagę na powstawanie gęstego obrzęku, który nie zmienia cech twarzy, a także nie ma objawów..
Przewlekłe zapalenie okostnej może istnieć i rozwijać się przez długi czas, nie informując o sobie, dosłownie przez wiele miesięcy, a nawet lat. Ale wcześniej czy później wystąpi pogorszenie i pojawią się objawy charakterystyczne dla ostrej postaci..
W przypadku zaostrzenia przewlekłego zapalenia okostnej częściej występują następujące objawy:
- ból zęba rozlany charakter;
- obrzęk policzka;
- gorączka;
- mdłości, utrata apetytu.
Przewlekłe kostniejące zapalenie okostnej
Ossificifying periostitis to dość powszechna forma przewlekłego zapalenia, która prowadzi do tworzenia nowej kości. Tworzenie nowej kości występuje zwykle w ograniczonym obszarze przypominającym kolce, które mogą się ze sobą łączyć tworząc gęstą tkankę, różniącą się kształtem i rozmiarem..
Zwróć uwagęPrzewlekłe kostniejące zapalenie okostnej często towarzyszy zapaleniu kości i szpiku szczęki, a także może rozwijać się z kiłą, nowotworami, krzywicą i stanami podobnymi do krzywicy..
Jeśli mówimy o symptomach, są one zredukowane do:
- ból w nocy;
- ciasny obrzęk;
- może towarzyszyć zapalenie okostnej.
Jak diagnozuje się zapalenie okostnej?
Rozpoznanie zapalenia okostnej występuje w gabinecie stomatologicznym po analizie danych uzyskanych z badania, badań i niektórych rodzajów badań, w tym wizualnych.
Pierwszą rzeczą, od której zaczynają się lekarze, jest ankieta. Lekarz będzie zainteresowany, kiedy pojawią się objawy, które z nich, czy pacjent może wskazać zły ząb, czy wystąpiły urazy i jaki jest ogólny stan zdrowia. Głównym zadaniem pacjentów jest rzetelne odpowiadanie na pytania..
Po tym lekarz przechodzi bezpośrednio do badania zewnętrznego: stan, wielkość i gęstość obrzęku, ból, stan i reakcja węzłów chłonnych. Dopiero wtedy dentysta przystępuje do badania jamy ustnej. Zwykle nie jest trudno zidentyfikować przyczynę zęba: dużą jamę próchniczą lub sam pacjent mówi, że ząb był wcześniej leczony.
Również dentyści ujawniają charakterystyczne objawy.:
- zaczerwienienie w okolicy dziąseł i blisko zęba sprawczego;
- wygładzanie fałd przejściowych;
- infiltracja;
- objawy fluktuacji. Dentysta naciska na obrzęk w okolicy zęba sprawczego i następuje transfuzja płynu zapalnego;
- crepetation W niektórych przypadkach, po naciśnięciu gumy w obszarze chorego zęba powstaje dźwięk podobny do szelestu pergaminu..
Ponadto dentyści przeprowadzają serię testów:
- perkusja - uderzanie w ząb. Ta reakcja powoduje ostry ból, pacjent dosłownie podskakuje w fotelu dentystycznym;
- brzmiące - badanie głębokości jamy i jej stanu.
Jedną z głównych metod badawczych stosowanych przez dentystów jest radiografia.. Ale w tym samym czasie, na zdjęciach nie ma zmian w kość, ale mogą być wykryte za pomocą znaków rentgenowskich różnych form przyzębia i zębów torbieli.
Diagnostyka różnicowa
 W medycynie istnieje coś takiego jak diagnoza różnicowa. Wiele chorób może mieć podobne objawy, ale przyczyny, a nawet więcej, różnią się znacznie. Dlatego niezwykle ważne jest odróżnienie jednej choroby od innej..
W medycynie istnieje coś takiego jak diagnoza różnicowa. Wiele chorób może mieć podobne objawy, ale przyczyny, a nawet więcej, różnią się znacznie. Dlatego niezwykle ważne jest odróżnienie jednej choroby od innej..
W przypadku okostnej, diagnostyki różnicowej przeprowadza się pomiędzy ciężkimi przyzębia powstawania wrzodów, ropnie, ostrego zapalenia kości i szpiku i ślinianki.
Oprócz typowych objawów, które są charakterystyczne dla wszystkich tych chorób, można znaleźć te, które podpowiadają prawidłową diagnozę. Najważniejsze to zauważyć je na czas. Pod wieloma względami sami pacjenci pomagają w procesie diagnostyki różnicowej..
W jaki sposób leczyć zapalenie okostnej żuchwy?
Leczenie oferowane przez stomatologów będzie zależeć od etapu rozwoju procesu, od specyficznej postaci zapalenia okostnej, od obecności powikłań i związanych z tym chorób..
Wczesne leczenie
We wczesnych etapach procesu rozwoju ropień zazwyczaj nie występuje. Dlatego leczenie można przeprowadzić bez operacji.. Pacjenci są wybrani pewną liczbę leków:
- środki przeciwbólowe;
- przeciwgorączkowy;
- antybiotyki z reguły mają szerokie spektrum działania;
- środki antyseptyczne do płukania jamy ustnej.
Czasami leczenie to nie wystarcza i konieczne jest wytworzenie odpływu płynu zapalnego lub ropy. Aby to zrobić, dentysta usuwa całą tkankę zmienioną próchnicą, otwiera kanały korzeniowe, otwierając w ten sposób drogę do uwolnienia nagromadzonej ropy i płynu zapalnego. Pacjentom tym zaleca się płukanie jamy ustnej roztworem soli sodowej, a im częściej to robi, tym lepiej.
Również dentysta indywidualnie rozwiązuje problem możliwości zachowania zęba, lub lepiej go usunąć.
Zwróć uwagęJeśli zdiagnozowano przewlekłe zapalenie lub po leczeniu zachowawczym znów pogorszenie, kanały korzeniowe są nieprzejezdne, a pacjent ma historię „bukiet” chorób przewlekłych - ząb najprawdopodobniej mają być usunięte.
Zabiegi chirurgiczne
Leczenie chirurgiczne można prowadzić metodą konserwacji zębów, a także usuwania. Są to dwie różne techniki, różniące się sposobem, w jaki są wykonywane, wskazaniami, a także możliwymi zagrożeniami i powikłaniami..
Działanie zabezpieczające zęby wymaga:
- otwarcie ogniska zakażenia: w znieczuleniu miejscowym dentysta przecina błonę śluzową, okostną, aby umożliwić odpływ ropy;
- wspomaganie odpływu ropy, mycie uformowanej wnęki, instalacja drenażu, niezbędna do tego, aby droga odpływu ropy nie zamknęła się;
- płukanie jamy ustnej roztworami soli sodowej w celu wypływu ropy, jak również leczenie antyseptyczne;
- płukanie jamy ustnej środkami antyseptycznymi;
- przyjmowanie antybiotyków o szerokim spektrum działania w sposób, który nie może być w jakikolwiek sposób naruszony;
- leki przeciwzapalne.
Po ustąpieniu objawów ostrego zapalenia lekarza kontynuuje leczenie - potrzebne odtworzenia tkanki kostnej, stymulacja procesu tworzenia kości, otwierania i czyszczenia kanałowego antyseptycznego traktowania powierzchni przyzębia. Lekarz następnie uszczelnia kanały korzeniowe i odbudowuje zniszczoną koronę zęba..
Jeśli określono wskazania do ekstrakcji zęba, usunięto ząb, a następnie leczono obszar zapalenia:
- łyżeczkowanie Usunięcie ropnej zawartości martwiczej tkanki;
- mycie otworu wyekstrahowanego zęba roztworem antyseptycznym;
- antybiotyki;
- układanie specjalnych leków, które pomogą zniszczyć infekcję i zapobiec powikłaniom.
Pacjenci po leczeniu zapalenia okostnej wymagają szczególnej uwagi dentystów. Po zabiegu dentysta przygotowuje harmonogram wizyt: następnego dnia po zabiegu, w drugim, trzecim, piątym dniu leczenia. W przyszłości harmonogram wizyt jest ściśle określony indywidualnie..
Jak leczyć zapalenie okostnej?
Zapalenie okostnej to groźna choroba, która zagraża poważnym chorobom i może być uważana za zagrożenie dla zdrowia, a nawet życia. Jakiekolwiek, nawet najmniejsze opóźnienie może być śmiertelne.
Samoleczenie i "ludowe" leczenie to coś, czego nie należy w żaden sposób rozwiązywać. Zakres leczenia "domowego" obejmuje:
- samodzielne przepisywanie antybiotyków. Może być możliwe zatrzymanie ostrego zapalenia, ale bez dalszego leczenia, "strumień" będzie ponownie odczuwalny, a nawet bardziej wyraźne objawy;
- brak leczenia, może powodować rozlanie stanu zapalnego i jego przejście do powikłań: ropnie i zapalenie tkanki łącznej głowy i szyi. Przypomnijmy, że ostre procesów ropnych, a zwłaszcza zbiór ropy region szczękowej, w miejscu, które jest bogate w zestawie z naczyniami krwionośnymi, niebezpieczne rozprzestrzenianie się choroby w obszarze mózgu;
- Stosowanie ciepła jest surowo zabronione, należy stosować kompresy. Takie działania tylko przyspieszają proces rozprzestrzeniania się ropy, a konsekwencje nie będą długo czekać;
- zażywanie aspiryny. Przyjmowanie tego leku może również powodować wczesne powstawanie powikłań..
Możliwe powikłania i rokowanie choroby
Nagromadzenie ropy w zębach i zapalenie okostnej ryzyko wystąpienia wielu powikłań zdrowotnych, które mogą być traktowane jako zagrożenie dla zdrowia, a nawet życia:
- ropień lub ropień tkanki miękkiej: miejscowe lub rozproszone ropne zapalenie, które może rozprzestrzeniać się wraz z dopływem krwi do obszaru mózgu lub poniżej - do obszaru serca. Rozlewanie ropnego zapalenia jest niebezpiecznym rozprzestrzenianiem się infekcji w całym organizmie i rozwojem sepsy;
- zapalenie szpiku szczęki - ropne zapalenie kości, które zagraża rozwojowi zapalenia, a także dosłownie topienie kości szczęki. Ta patologia jest niezwykle trudna do leczenia, wymaga znacznych operacji, operacji transplantacyjnych, a także przyjmowania poważnych leków..
Jeśli mówimy o przewidywaniach, najostrzejsze jest ostre surowiczne zapalenie okostnej szczęki. Trudno powiedzieć, że przebieg ostrego ropnego zapalenia okostnej i jego rokowanie będzie trudne, najważniejszą rzeczą jest interweniowanie w odpowiednim czasie..
Zapobieganie zapaleniu okostnej
Znając główny powód rozwoju zapalenia okostnej - choroby zębów, wszystkie środki zapobiegawcze będą ukierunkowane na ich szybkie leczenie i sanitację jamy ustnej..
Dentyści podają szereg zaleceń:
- zadowalająca higiena jamy ustnej. Środki i artykuły higieniczne należy wybierać indywidualnie. Również w recepcji lekarz może podać konkretne zalecenia dotyczące czyszczenia zębów;
- profesjonalna higiena jamy ustnej w fotelu dentystycznym: usuwanie kamienia nazębnego, polerowanie emalii, wysycenie szkliwa minerałami;
- regularne kontrole w fotelu dentystycznym w celu szybkiego leczenia próchnicy, aby zapobiec jej powikłaniom;
- sanacja jamy ustnej: gojenie zębów próchniczych, powikłania próchnicy, choroby zapalne i zapalne-dystroficzne jamy ustnej;
- zapobieganie urazom.
Aby zapobiec powstawaniu ostrego procesu zapalnego w okostnej, wystarczy regularnie odwiedzać dentystę w celu szybkiego leczenia próchnicy. Ważne jest, aby zapobiec jego powikłaniom. Tylko wtedy można zapobiec wszelkiemu ryzyku.
Alyona Paretskaya, lekarz, recenzent medyczny


 górne przednie zęby: znaczny obrzęk warg, a nawet obszar wokół nosa;
górne przednie zęby: znaczny obrzęk warg, a nawet obszar wokół nosa;