
 Arachnodaktylia odnosi się do patologii, w której rozwija się charakterystyczna deformacja palców dłoni - ich większa niż normalna długość, nadmierna grubość (cienkość) i skrzywienie.
Arachnodaktylia odnosi się do patologii, w której rozwija się charakterystyczna deformacja palców dłoni - ich większa niż normalna długość, nadmierna grubość (cienkość) i skrzywienie.
Arachnodaktylia towarzyszy wielu chorobom dziedzicznym. Najczęściej występuje u pacjentów z wydłużeniem wszystkich kości typu rurkowego (kości udowe, ramiona itp.), Innymi złożonymi deformacjami szkieletowymi, a często z patologicznymi zmianami w gałkach ocznych, sercu i naczyniach krwionośnych (często duże).
Znacznie rzadziej patologia powstaje w izolacji, gdy nie są wykrywane zmiany z innych narządów i tkanek..
Objawowe leczenie patologii - drastycznie wpłynąć na strefy wzrostu paliczków palców w celu zmiany ich kształtu i długości, lek nie nauczył się jeszcze.
Dane ogólne
Arachnodaktylia odnosi się do patologii o charakterze dziedzicznym i genetycznym, których występowanie wiąże się z zaburzeniami procesów metabolicznych w tkankach.
Interesujące: Nazwa "arachnodactyly" dosłownie oznacza "pająk palce" (z greckiego "arachno" oznacza "pająk" i "dactylos" - "palec"). W tym przypadku palce pacjenta rzeczywiście przypominają długie, cienkie, zakrzywione nogi owadów z klasy pajęczaków..
 Po raz pierwszy patologię opisano już w 1876 roku - nawet wtedy jej pojawienie się wiązało się z innymi charakterystycznymi zmianami w szkielecie. Po 20 latach pan Marfan, pediatra z Francji, opisał chorobę bardziej szczegółowo i dlatego zaczęto ją nazywać Zespół Marfana.
Po raz pierwszy patologię opisano już w 1876 roku - nawet wtedy jej pojawienie się wiązało się z innymi charakterystycznymi zmianami w szkielecie. Po 20 latach pan Marfan, pediatra z Francji, opisał chorobę bardziej szczegółowo i dlatego zaczęto ją nazywać Zespół Marfana.
Później stało się jasne dla lekarzy, że arachnodaktylia, będący chorobą dziedziczną tkanki łącznej, jest pełnoprawnym składnikiem nie tylko zespołu Marfana (oprócz arachnak-senii, jej objawy to wydłużanie kończyn z powodu wydłużonych kości rurkowych, niedorozwój podskórnej tkanki tłuszczowej, a także nadmierna ruchliwość stawów, zaburzenia widzenia i praca układu sercowo-naczyniowego). Wraz z gromadzeniem doświadczenia klinicznego zaczęto badać i inne choroby dziedziczne, któremu towarzyszy tworzenie "pajęczych palców". W szczególności to homocystynuria - dziedziczna niewydolność metaboliczna metioniny (aminokwas, który jest częścią białka).
Nie jest trudno postawić diagnozę w obecności charakterystycznej deformacji palców - ważniejsze jest zidentyfikowanie wad genetycznych, które doprowadzą lub już doprowadziły do jeszcze niezidentyfikowanych zaburzeń innych narządów i tkanek zidentyfikowanych podczas arachodaktyli. Te zaburzenia podczas progresji mogą być krytyczne i wpływać na rokowanie nie tylko na zdrowie, ale także na życie pacjenta. Dlatego, z tą pozornie wyraźną diagnozą, proces diagnostyczny nie jest tak naprawdę prosty - podczas niego badane są dane genealogiczne, ocenia się stan fizyczny pacjenta i stan neuropsychologiczny (wiele deformacji fizycznych można łączyć z zaburzeniami psychicznymi), stosując specjalne skale i wskaźniki (czasami bardzo złożone, z wieloma wprowadzającymi), nie wspominając o tradycyjnych instrumentalnych i laboratoryjnych metodach diagnostycznych (w tym badanie narządów wewnętrznych).
Przyczyny Syndromu Pająka
 Bezpośrednia przyczyna rozwoju arachodaktyli jest znana - jest to genetycznie zdeterminowane naruszenie syntezy białek tworzących tkankę łączną, uczestniczenie w tworzeniu stawów międzypaliczkowych palców. Z drugiej strony pozostaje niejasne, dlaczego patologiczny proces dotyka tylko dłoni, chociaż tkanka łączna w innych narządach ma prawie taką samą strukturę..
Bezpośrednia przyczyna rozwoju arachodaktyli jest znana - jest to genetycznie zdeterminowane naruszenie syntezy białek tworzących tkankę łączną, uczestniczenie w tworzeniu stawów międzypaliczkowych palców. Z drugiej strony pozostaje niejasne, dlaczego patologiczny proces dotyka tylko dłoni, chociaż tkanka łączna w innych narządach ma prawie taką samą strukturę..
Zespół Marfana i homocystynuria pozostają jedną z najczęstszych patologii, którym towarzyszy rozwój arachodaktyli.. W zespole Marfana odnotowuje się autosomalny dominujący typ dziedziczenia patologii (oznacza to, że dla przejawów patologii dziecko potrzebuje jedynie otrzymania genu, który jest odpowiedzialny za rozwój arachodaktyli, tylko od jednego z rodziców), a dla homocystynurii jest autosomalne recesywne "zarejestruj się" od obojga rodziców).
Interesujące: W przypadku wystąpienia charakterystycznego wydłużenia i skręcenia palców rodzice nie muszą być nosicielami "genu arachnodaktylowego" - mogą być zdrowi, a ich zestaw genetyczny jest normalny. Występowanie arachnodaktyli u ich dziecka wynika z faktu, że w jego zestawie genowym mogą pojawić się spontaniczne mutacje, które doprowadzą do rozwoju opisywanej choroby.
Rozwój arachodaktyli w wyniku mutacji genowych obserwuje się rzadziej niż wtedy, gdy dany gen jest przekazywany z rodzica na dziecko. Przyczyną takich mutacji mogą być negatywne czynniki wpływające na organizm kobiety w ciąży - odpowiednio na ciało płodu. Mogą to być:
- fizyczne. Najważniejsze jest narażenie na promieniowanie, na tle którego mutacje genów obserwuje się częściej niż w przypadku narażenia na inne czynniki chorobotwórcze;
- chemiczny. Efekt patologiczny, prowokujący rozwój mutacji genowych, może mieć pewne leki, związki chemiczne stosowane w przemyśle i rolnictwie, narzędzia gospodarstwa domowego i tak dalej;
- zakaźny. Wiele chorób zakaźnych u matki może spowodować zmianę w strukturze chromosomów i poszczególnych genów. Najczęściej jest to różyczka, grypa, toksoplazmoza i wiele innych patologii infekcyjnych;
- środowisko - wdychanie zanieczyszczonego powietrza, stosowanie wody o wysokim stężeniu związków chemicznych, narażenie na promieniowanie prowadzi do zaburzeń genetycznych, które mogą prowadzić do rozwoju chorób dziedzicznych (w tym przypadku - arachnodaktyli);
- psychologiczne - niezdrowe środowisko psycho-emocjonalne, w którym znajduje się kobieta w ciąży, może przyczynić się do rozwoju szeregu chorób wrodzonych, w szczególności arachnodactyli;
- złe nawyki - palenie, spożywanie alkoholu i narkotyków to szczególnie niebezpieczne czynniki przyczyniające się do rozwoju wrodzonych wad rozwojowych nienarodzonego dziecka.
Rozwój patologii
Arachnodaktyli można zaobserwować nie tylko w zespole Marfana i homocystynurii. Zidentyfikowano i opisano szereg tak zwanych zespołów podobnych do Marfana - chorób dziedzicznych, które przypominają zespół Marfana w ich objawach klinicznych, ale nie są (głównie ze względu na objawy ze strony narządów wewnętrznych).. Są to syndromy:
- poszerzenie aorty jest chorobą, w której główny zbiornik ludzkiego ciała rozszerza się w określonym miejscu, aw ciężkich przypadkach w kilku miejscach;
- rozwarstwienie aorty - w tym stanie ściana aorty podzielona jest na kilka warstw, tracąc siłę, elastyczność i zdolność do skurczu;
- ektopia soczewki - jest wyparta z ciała szklistego, w którym powinna być normalna,
oraz szereg innych chorób genetycznych - rzadziej zdiagnozowano je w porównaniu z zespołem Marfana i homocystynurią.
Patologia tkanki łącznej jest częstą cechą rozwoju wyżej wymienionych chorób - ściana aorty pęka z powodu braku elementów tkanki łącznej, które normalnie ją wzmacniają, soczewka przesuwa się ze względu na słabość więzadeł, które utrzymują ją w normalnej pozycji, i tak dalej.
Objawy zespołu palca pająka
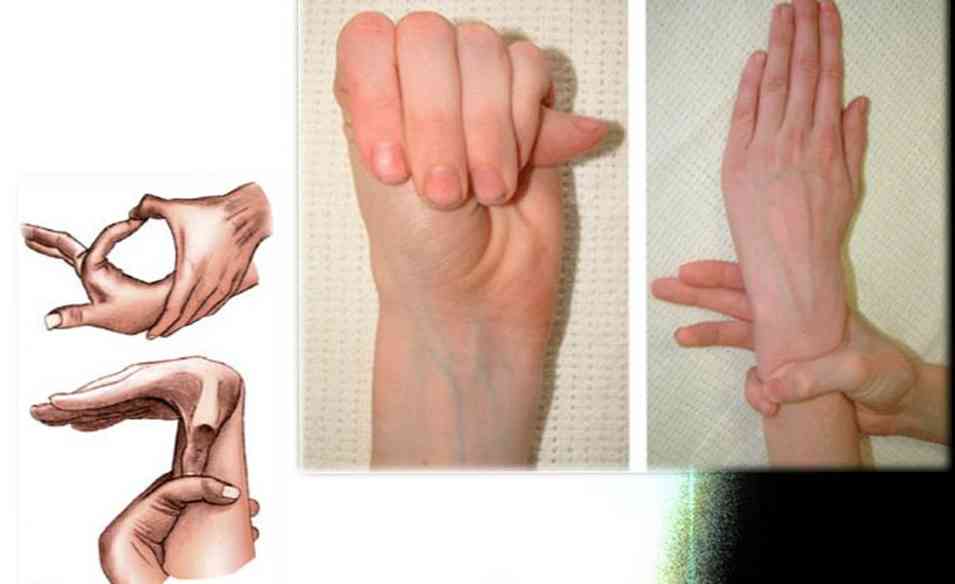
Wiodącym przejawem arachodaktyli są charakterystyczne zmiany w kształcie i wielkości dłoni, zwłaszcza jej palców. Główne naruszenia są następujące:
- palce wyglądają na cienkie, podczas gdy dłoń ma normalną grubość - z tego powodu szczotka wygląda nieproporcjonalnie;
- wszystkie paliczki palców wydają się wydłużone, nie tylko ze względu na chudość, ale ze względu na wzrost ich faktycznej długości;
- z powodu uszkodzenia tkanki łącznej, która jest częścią więzadeł i torebki stawowej, występuje charakterystyczna deformacja w obszarze stawów międzypaliczkowych - z tego powodu palce stają się podobne do nóg pająka, które rozciągają je, aby pochwycić ofiarę;
- jeśli występuje współistniejąca genetyczna patologia tkanki kostnej, każda falanga może również zostać wygięta w większym lub mniejszym stopniu.,
- w niektórych przypadkach, z powodu wrodzonej patologii kości, paliczki palców mogą ulec deformacji, dlatego ich niezgodność z płytkami paznokcia jest obserwowana.
Wraz z nietypowym wyglądem palców niektórzy pacjenci wykazują nadmierną ruchomość stawów - rozwija się ona ze względu na wyraźną słabość tkanki łącznej, a w konsekwencji osłabienie torebki stawowej i więzadeł. Również palce (jeden lub więcej) mogą odchylać się o 180 stopni w stronę tylną..
Jeżeli arachnodaktylia jest odrębną manifestacją tego zespołu, rozpoznaje się inne zaburzenia szkieletu:
 prawie wszystkie rurkowate kości są wydłużone. Jest to szczególnie wyraźnie widoczne w dużych kościach - udowej, ramiennej, łokciowej, piszczelowej i innych;
prawie wszystkie rurkowate kości są wydłużone. Jest to szczególnie wyraźnie widoczne w dużych kościach - udowej, ramiennej, łokciowej, piszczelowej i innych;- kończyny górne i dolne stają się nieproporcjonalne do ciała, wydają się zbyt cienkie i długie;
- zaburzenia tkanki łącznej wpływają na aparat więzadłowy stawów, przez co stają się słabe, nierzetelne. W najlepszym wypadku nadmierna ruchliwość dotkniętych stawów występuje w najgorszym przypadku, podwichnięcia i dyslokacje (częściowe lub całkowite przemieszczenie powierzchni stawowych względem siebie).
U osoby z arachnodaktylem w zespole Marfana, nie tylko palce wyglądają konkretnie - jej ogólny wygląd różni się od przeciętnego wyglądu, który jest nieodłącznie związany z osobą. Obserwuje się to z uwagi na to, że oprócz kości i artykulacji rozwijają się inne zaburzenia:
- mięśnie ulegają atrofii (słabo rozwinięte), trudno je rozróżnić pod skórą;
- podskórna tkanka tłuszczowa również zanika, aw trudnych przypadkach może zniknąć prawie całkowicie;
- głowa jest większa niż zwykle;
- czaszka jest wydłużona, a tył głowy staje się płaski, a czoło wysokie, wyraźne przednie guzki są widoczne;
 dolna szczęka wystawała do przodu jak szuflada stołu. W niektórych przypadkach może wyglądać na słabo rozwiniętą;
dolna szczęka wystawała do przodu jak szuflada stołu. W niektórych przypadkach może wyglądać na słabo rozwiniętą;- kręgosłup jest zakrzywiony w kierunku przednio-tylnym, osoba jest zgarbiona;
- miednica - płaska;
- klatka piersiowa ma kształt lejka lub stępki;
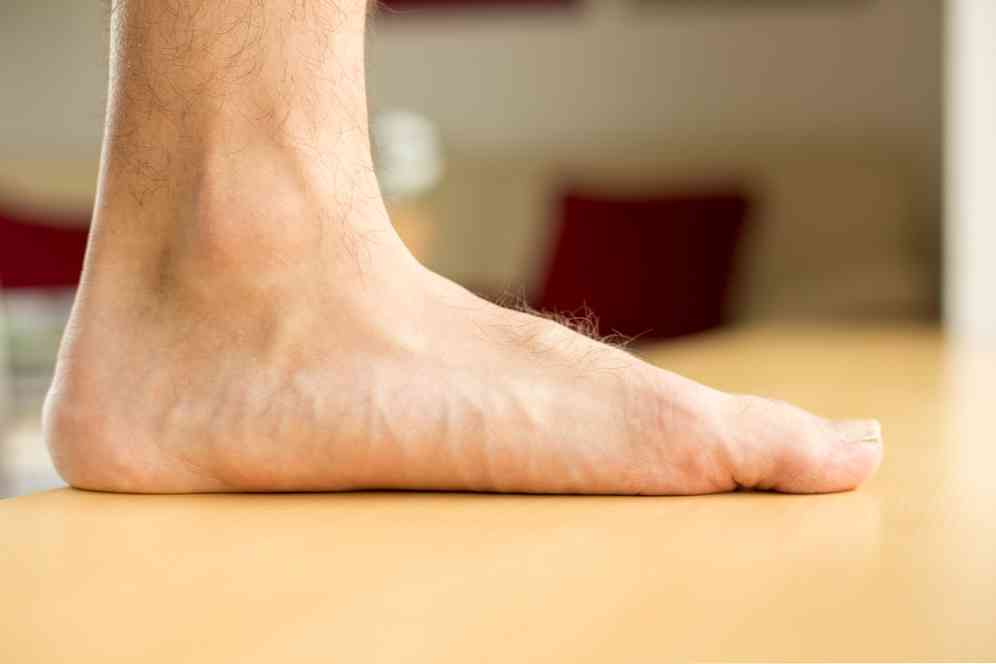
- łuk stóp spłaszcza się - powstaje wyraźna stopa.
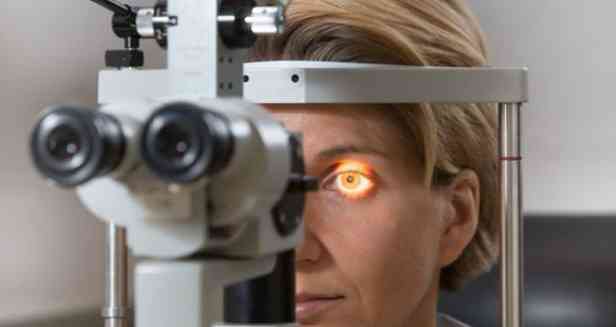
Obecność "pajęczych palców" powinna natychmiast wzbudzić podejrzenie, czy pacjent ma jakiekolwiek nieprawidłowości w narządzie wzroku i układu sercowo-naczyniowego. Zdiagnozowana arachnodaktyla może z kolei pełnić rolę swoistego markera w diagnozowaniu takich patologii..
Na części narządu wzroku można zaobserwować różne zmiany: niektóre na poziomie odchyleń jako wariant normy, inne jako patologię. Obserwuje się:
- twardówka staje się niebieskawa;
- wzrok się pogarsza, rozwija się krótkowzroczność - naruszenie siły refrakcyjnej oka, w której ogniskowanie obrazu obiektów nie występuje na siatkówce oka, ale przed nim osoba nie widzi obiektów daleko, ale odróżnia je bardzo blisko;
- podwichnięcie soczewki może się rozwinąć (częściowe przemieszczenie z miejsca normalnej dyslokacji) w górę.
Ponadto, gdy zdiagnozowana zostanie arachnodaktylia, pacjent powinien podejrzewać obecność takich patologii, jak:
- tętniak aorty - miejscowy występ ściany naczynia w postaci torebki;
- różne wady serca - wrodzone zmiany w budowie serca (zastawki, ścianki, ściany komór i przedsionków, naczynia wypływające), w których zaburzony jest przepływ krwi w sercu, a także w dużych i małych kręgach krążenia krwi.
 Należy zauważyć, że ze względu na nasilenie deformacji rąk, które objawiają się arachnodaktylem, nie można ocenić ciężkości chorób towarzyszących opisywanej patologii..
Należy zauważyć, że ze względu na nasilenie deformacji rąk, które objawiają się arachnodaktylem, nie można ocenić ciężkości chorób towarzyszących opisywanej patologii..
Arachnodaktylia pozwala jedynie podejrzewać możliwe naruszenia - konieczne będzie wtedy kompleksowe badanie, aby dowiedzieć się, czy są one dostępne, a jeśli tak, w jakim stopniu te patologiczne zmiany są wyrażane. Mogą się one wahać od całkowicie nieskompresowanych (na przykład bardzo mały stopień krótkowzroczności, w którym nawet nie zalecają noszenia okularów) do poważnych, z krytycznymi upośledzeniami, znacznego spadku zdolności do samoobsługi i niekorzystnego rokowania na całe życie (mogą to być poważne połączone wady serca).
Homocystynuria, oprócz objawów charakterystycznych dla arachodaktyli, charakteryzuje się takimi objawami, jak:
- wydłużenie rurowych kości;
- deformacja klatki piersiowej;
- skrzywienie kręgosłupa;
- deformacja miednicy;
- zaburzenia narządu wzroku;
- patologia układu sercowo-naczyniowego;
- zaburzenia neuropsychiatryczne - w tym zmniejszenie ilorazu inteligencji do 32-72 jednostek (zwykle wskaźnik ten wynosi 85-115 jednostek);
- niski poziom zdolności do pracy - intelektualny i fizyczny;
- problemy z przełączaniem uwagi;
- brak krytycznego myślenia (w szczególności nie krytyczna ocena własnych możliwości);
- uproszczona mowa;
- dyslalia - naruszenie wymowy dźwiękowej z zachowanym słuchem i normalnym podparciem nerwowym aparatu artykulacyjnego;
- osłabienie wyrazu twarzy.
Diagnostyka
Arachnodaktyla jest bardzo łatwa do zidentyfikowania dzięki charakterystycznemu kształtowi palców. Ale cechy taktyk medycznych dla arachnodaktyli są takie, że nie powinny one kończyć się identyfikacją tej patologii - konieczne jest określenie towarzyszących odchyleń. Może to wymagać różnych metod badawczych. Aby zoptymalizować ich listę i przyciągnąć tylko te najbardziej potrzebne, najpierw zalecamy konsultację z odpowiednimi specjalistami (przede wszystkim okulistą, kardiologiem, neuropatologiem, psychiatrą), którzy skierują pacjenta na niezbędne badania..
Optymalny kompleks diagnostyczny składa się z metod instrumentalnych, takich jak:
- RTG klatki piersiowej;
- prześwietlenie miednicy;
- radiografia kręgosłupa;
- scyntygrafia - preparat farmaceutyczny zawierający radioizotopy jest wstrzykiwany do krwioobiegu, jest rozprowadzany do narządów i tkanek, a podczas tomografii tworzy kolorowy obraz, który jest używany do oceny stanu tkanek;
- tomografia komputerowa kości i stawów (CT) - sekcje komputerowe pozwalają uzyskać informacje o zmianach w głębokich tkankach konkretnego narządu;
- tomografia komputerowa kręgosłupa;
- Rezonans magnetyczny kości i stawów (MRI) - cele i zadania są takie same jak podczas CT;
- USG serca i naczyń tętniczych (USG);
- tomografia naczyniowa;
- rezonans magnetyczny mózgu;
 tomografia komputerowa czaszki;
tomografia komputerowa czaszki;- elektroencefalografia - rejestracja i późniejsza ocena potencjału bioelektrycznego mózgu;
- rechoencefalografia - rejestracja oporności elektrycznej tkanki mózgowej poprzez przepuszczanie przez nie słabego prądu elektrycznego;
- pomiar ciśnienia śródgałkowego;
- oftalmoskopia - badanie dna oka za pomocą oftalmoskopu (specjalne urządzenie z zamocowaną w nim soczewką lustrzaną);
- USG oka
i inni.
Od laboratoryjnych metod badawczych w diagnostyce chorób, które mogą towarzyszyć arachnodaktylom, najczęściej związane z:
- pełna liczba krwinek;
- analiza moczu;
- krew na cukier;
- biochemiczny test krwi
i inni.
Diagnostyka różnicowa
Przede wszystkim, po wykryciu arachodaktyli, należy postawić diagnozę różnicową między zespołem Marfana a homocystynurią, w której wykryto opisaną patologię i wiele z tych oznak jest takich samych.. Rozważ następujące różnice:
- z homocystynurią, drgawkami, demencją, opadaniem w dół soczewki, szybkim pogorszeniem widzenia, możliwym rozwojem jaskry wtórnej (zaburzenie widzenia spowodowane zwiększonym ciśnieniem wewnątrzgałkowym). Należy również rozwinąć osteoporozę (przerzedzenie tkanki kostnej), umiarkowanie płaskie stopy i nadmierną ruchomość stawów, uszkodzenie naczyń tętniczych średniego kalibru (nerki, mózg, wieńcowy);
- w zespole Marfana intelekt nie jest osłabiony, nie obserwuje się drgawek, występuje podwichnięcie soczewki w górę, utrata widzenia następuje wolniej, jaskra wtórna nie jest obserwowana. W tym samym czasie nie obserwuje się osteoporozy, ale płaska stopa i nadmierna ruchliwość stawów są bardziej wyraźne, patologia serca i dużych naczyń jest dobrze rozwinięta.
Ponadto, w większości przypadków homocystynurię stwierdza się u blond kobiet o jasnej karnacji i niebieskich oczach, a zespół Marfana jest wykryty w ciemnowłosych brunetkach.
Dane z laboratoryjnych metod badawczych również różnią się:
- w przypadku homocystynurii, podczas biochemicznej analizy krwi i ogólnej analizy moczu, wykrywa się zwiększoną ilość aminokwasu metioniny i zmniejszoną ilość cystyny, a także wykrywa się homocysteinę (związek, który powstaje podczas metabolizmu metioniny);
- w zespole Marfana nie obserwuje się zmian dźwięku.
Komplikacje
Wszelkie powikłania arachnodactyly nie obserwowane. Zapalenie stawów i artroza stawów międzypaliczkowych, które mogą wystąpić, nie rozwijają się w wyniku arachnodactylia, ale jednocześnie z nim.
Leczenie palcami pająka
Po wykryciu arachnodaktyli:
- jej leczenie;
- korekta powiązanych naruszeń.
Terapia arachnodaktylna - objawowa.
Nominacje arachnodaktylem, które pojawiły się jako przejaw zespołu Marfana, następujące:
- witamina C w wysokich dawkach;
- anaboliczne leki sterydowe.
Nominacje dla arachnodaktyli, które powstały jako przejaw homocystynurii, będą następujące:
- dietetyczne jedzenie z wykorzystaniem ograniczonej liczby białek zwierzęcych;
- Witaminy z grupy B w wysokich dawkach;
- małe dawki leków przeciwzakrzepowych.
Zarówno z zespołem Marfana, jak iz homocystynurią, przepisano:
- Terapia ćwiczeń;
- masaż;
- leczenie uzdrowiskowe.
Tacy pacjenci powinni być w przychodni..
Równolegle leczenie zaburzeń, które występują jednocześnie z arachnodaktyliami - w szczególności patologią narządu wzroku i układu sercowo-naczyniowego.
Zapobieganie
Nie ma specyficznej prewencji arachodaktyli, ponieważ medycyna nie wynalazła jeszcze sposobu wpływania na ludzki genotyp. Aby zmniejszyć ryzyko rozwoju tej choroby, możesz zapewnić normalne warunki ciąży i rozwoju płodu. Zalecenia dla przyszłej matki są następujące:
- unikanie narażenia na dowolny czynnik patologiczny, który może prowadzić do rozwoju mutacji u płodu;
- przestrzeganie zasad zdrowego stylu życia - praca, odpoczynek, sen, odżywianie.
Prognoza
Prognozy dotyczące arachnodaktylius są korzystne. Pacjenci z "pajączkami" dostosowują się do anatomicznych cech dłoni, towarzysko i pracują. Czujność powinna powodować patologie, które rozwijają się jednocześnie z arachnodaktylem - dlatego stan zdrowia takich pacjentów powinien być pod kontrolą, aby uniknąć krytycznych konsekwencji..
Kovtonyuk Oksana Vladimirovna, komentator medyczny, chirurg, lekarz konsultant


 prawie wszystkie rurkowate kości są wydłużone. Jest to szczególnie wyraźnie widoczne w dużych kościach - udowej, ramiennej, łokciowej, piszczelowej i innych;
prawie wszystkie rurkowate kości są wydłużone. Jest to szczególnie wyraźnie widoczne w dużych kościach - udowej, ramiennej, łokciowej, piszczelowej i innych; dolna szczęka wystawała do przodu jak szuflada stołu. W niektórych przypadkach może wyglądać na słabo rozwiniętą;
dolna szczęka wystawała do przodu jak szuflada stołu. W niektórych przypadkach może wyglądać na słabo rozwiniętą; tomografia komputerowa czaszki;
tomografia komputerowa czaszki;