

Aborcja (przetłumaczona z łac. Aborcji - poronienie) nazywa się aborcją, która miała miejsce do 22 tygodni. Są sztuczne i spontaniczne aborcje. Oficjalne statystyki w Federacji Rosyjskiej nie dzielą aborcji na medyczne i spontaniczne, bierze się pod uwagę całkowitą liczbę. Tak więc w 2017 roku w Rosji zarejestrowano 600 tysięcy aborcji ciąży, a 20 lat temu (1997) liczba ta wynosiła 2498 tysięcy. Pomimo dostępności środków antykoncepcyjnych, aż 57% wszystkich niechcianych ciąż kończy się sztuczną przerwą..
Zwróć uwagęLiczba aborcji w Federacji Rosyjskiej przekracza liczbę dzieci urodzonych 2 lub więcej razy. Ponadto około 15% sztucznie przerywanych ciąż kończy się powikłaniami, a do 8% kobiet nabywa niepłodność..
Synonimem spontanicznej aborcji jest poronienie (wczesne lub późne). Indukowana aborcja może być zarówno medyczna, jak i karna.
Definicja terminu
 Przez aborcję medyczną rozumie się sztucznie zakończoną ciążę, która jest wykonywana przez specjalnie wyszkolony personel medyczny, który spełnia niezbędne wymagania techniki, asepsy i środków antyseptycznych. To znaczy, aborcja medyczna powinna być wykonywana tylko w szpitalu. W tym samym czasie kobieta musi podpisać dokument, który wskazuje na zgodę na manipulację, a sama aborcja musi być odnotowana w oficjalnej dokumentacji medycznej (karta aborcji medycznej).
Przez aborcję medyczną rozumie się sztucznie zakończoną ciążę, która jest wykonywana przez specjalnie wyszkolony personel medyczny, który spełnia niezbędne wymagania techniki, asepsy i środków antyseptycznych. To znaczy, aborcja medyczna powinna być wykonywana tylko w szpitalu. W tym samym czasie kobieta musi podpisać dokument, który wskazuje na zgodę na manipulację, a sama aborcja musi być odnotowana w oficjalnej dokumentacji medycznej (karta aborcji medycznej).
W przypadku nieprzestrzegania co najmniej jednego z powyższych wymagań, zakończenie ciąży należy do kategorii przestępczej, która odnosi się do przestępstw..
Wskazania do aborcji medycznej
Medyczne przerwanie ciąży jest podzielone na wczesne i późne. Wczesny miód. aborcja trwa do 12 tygodni i nie wymaga specjalnego świadectwa, wystarczające jest pragnienie kobiety (w Federacji Rosyjskiej i wielu innych krajach).
Późny miód. aborcję przeprowadza się w każdym okresie ciąży w przypadku wskazań medycznych i do 22 tygodni ze względów społecznych.
Zwróć uwagęDekret rządu Rosji (2.02.12 roku) reguluje produkcję miodu. aborcji w późnych okresach tylko w przypadku ciąży, które wystąpiły po gwałcie.
Wskazania medyczne
Zakończenie ciąży w dowolnym okresie ciąży odbywa się z następujących powodów:
- alkoholizm, narkomania;
- aktywna gruźlica;
- niebezpieczne choroby zakaźne podczas obecnej ciąży (różyczka, toksoplazmoza, niektóre infekcje robaków);
- choroby onkologiczne, których leczenie wymaga stosowania leków cytotoksycznych lub radioterapii;
- gwałtowne pogorszenie stanu zdrowia matki, skutkujące przedłużeniem ciąży może doprowadzić do jej śmierci;
- ciężka patologia endokrynologiczna (cukrzyca, brak kompensacji, niewydolność kory nadnerczy);
- choroby układu krwiotwórczego;
- choroby psychiczne, w tym ataki padaczki, katalepsję;
- ciężka choroba serca (wrodzone i nabyte wady serca, zaburzenia rytmu, zawał mięśnia sercowego);
- ostre osłabienie układu oskrzelowo-płucnego (astma oskrzelowa) i moczu (zapalenie kłębuszków nerkowych, pojedyncza nerka);
- wirusowe zapalenie wątroby typu B i C w ostrej fazie;
- nowo zdiagnozowana infekcja HIV;
- płodowa śmierć płodu;
- życie niekompatybilne lub wady rozwojowe zarodka;
- płodowe nieprawidłowości chromosomalne (choroba Downa i inne).
Przeciwwskazania
Produkcja aborcji medycznej jest przeciwwskazana w następujących sytuacjach:
- choroby zapalne układu rozrodczego, w tym zapalenie okrężnicy;
- ostre choroby zakaźne lub zaostrzenie przewlekłego;
- ropne procesy o różnej lokalizacji (cellulitis, carbuncle, furunculosis);
- znaczny okres ciąży, gdy przedłużenie ciąży jest bezpieczniejsze niż jej przerwanie;
- 6 miesięcy lub krócej po poprzedniej aborcji lub poronieniu.
Ostrożnie aborcja medyczna odbywa się w obecności koagulopatii (wysokie ryzyko krwawienia w okresie śródoperacyjnym i pooperacyjnym), chorób krwi i nietolerancji leków (w przypadku konieczności znieczulenia ogólnego).
Wymagane badanie
Przed przerwą w ciąży należy udać się do ginekologa, który wykona badanie podstawowe (obustronne obmacywanie macicy, przydatków, badanie ścian pochwy i szyjki macicy w lusterkach). Po badaniu ginekologicznym zaplanowano następujące badanie:
- ogólne badania krwi i moczu;
- koagulogram;
- grupa krwi, czynnik Rh (ich wartości są ważne w terminach 8 tygodni lub więcej);
- rozmazy z kanału szyjki macicy, pochwy, cewki moczowej na mikroflory;
- rozmaz cytologiczny;
- krew na kiłę, zapalenie wątroby, HIV;
- badanie fluorograficzne;
- krew dla hCG;
- konsultacja lekarza pierwszego kontaktu.
Według wskazań zaleca się badanie ultrasonograficzne macicy i przydatków, kolposkopię, EKG, konsultacje wąskich specjalistów (chirurg, endokrynolog, kardiolog)..
Jest ważnyW przypadku planowanego przerwania ciąży w późniejszych okresach, należy wykonać ultrasonografię płodu, amnio i / lub kordocentezę. W przypadku nowotworów złośliwych konieczne są badania cytologiczne i histologiczne..
Pierwszy aborcji w trymestrze
Medyczną aborcję do 12 tygodni przeprowadza się w następujący sposób.:
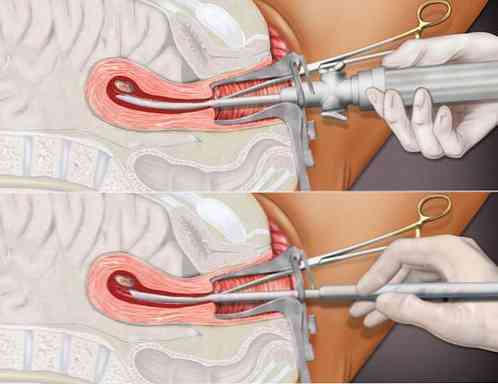 Odsysanie próżniowe lub mini aborcja. Uważa się, że jest mniej traumatyczna i najbezpieczniejsza manipulacja. Możliwe jest przeprowadzenie zabiegu w trybie ambulatoryjnym w znieczuleniu miejscowym. Nie wymaga rozszerzania kanału szyjki macicy. Jest wykonywany do 5 tygodnia ciąży (opóźniona miesiączka nie przekracza 21 dni, optymalny czas na usunięcie zarodka wynosi 14-15 dni). Po sondowaniu jamy macicy wprowadza się do niej jednorazową plastikową kaniulę o średnicy 5-10 mm, która jest podłączona do elektrycznego urządzenia ssącego. Jajo płodu jest odsysane, a łyżeczkowanie kontrolne wykonuje się za pomocą małej kejtury. Wydajność sięga 99%.
Odsysanie próżniowe lub mini aborcja. Uważa się, że jest mniej traumatyczna i najbezpieczniejsza manipulacja. Możliwe jest przeprowadzenie zabiegu w trybie ambulatoryjnym w znieczuleniu miejscowym. Nie wymaga rozszerzania kanału szyjki macicy. Jest wykonywany do 5 tygodnia ciąży (opóźniona miesiączka nie przekracza 21 dni, optymalny czas na usunięcie zarodka wynosi 14-15 dni). Po sondowaniu jamy macicy wprowadza się do niej jednorazową plastikową kaniulę o średnicy 5-10 mm, która jest podłączona do elektrycznego urządzenia ssącego. Jajo płodu jest odsysane, a łyżeczkowanie kontrolne wykonuje się za pomocą małej kejtury. Wydajność sięga 99%.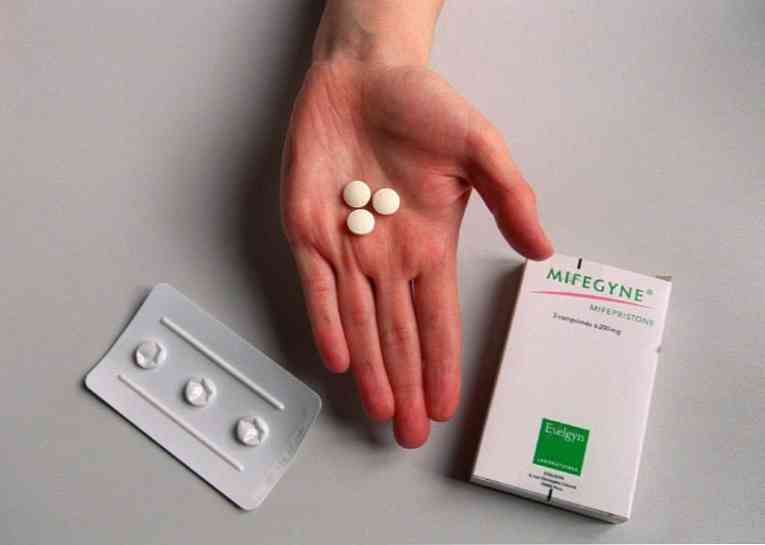 Medyczna lub farmakologiczna aborcja. Manipulacja jest nieinwazyjna, więc nie ma ryzyka powikłań chirurgicznych (perforacja macicy, pęknięcie szyjki macicy). W Federacji Rosyjskiej wykonuje się do 6 pełnych tygodni (brak miesiączki nie trwa dłużej niż 42 dni). Istota metody polega na prowokowaniu poronienia poprzez przyjmowanie antyprogestyn i prostaglandyn według określonego wzorca. Jest wykonywany w warunkach ambulatoryjnych. Pacjent w gabinecie ginekologa przyjmuje 600 mg mifepristonu i pozostaje pod nadzorem lekarza. personel kliniki na 2 godziny. Po 36 do 48 godzinach kobieta powinna przyjmować 400 mikrogramów misoprostolu. Poronienie występuje od 12 do 72 godzin po ostatnim przyjęciu leku. Skuteczność tej techniki sięga 95% i więcej..
Medyczna lub farmakologiczna aborcja. Manipulacja jest nieinwazyjna, więc nie ma ryzyka powikłań chirurgicznych (perforacja macicy, pęknięcie szyjki macicy). W Federacji Rosyjskiej wykonuje się do 6 pełnych tygodni (brak miesiączki nie trwa dłużej niż 42 dni). Istota metody polega na prowokowaniu poronienia poprzez przyjmowanie antyprogestyn i prostaglandyn według określonego wzorca. Jest wykonywany w warunkach ambulatoryjnych. Pacjent w gabinecie ginekologa przyjmuje 600 mg mifepristonu i pozostaje pod nadzorem lekarza. personel kliniki na 2 godziny. Po 36 do 48 godzinach kobieta powinna przyjmować 400 mikrogramów misoprostolu. Poronienie występuje od 12 do 72 godzin po ostatnim przyjęciu leku. Skuteczność tej techniki sięga 95% i więcej..- Poronienie chirurgiczne lub łyżeczkowanie macicy. Jest uważany za traumatyczną operację, wysokie ryzyko powikłań śródoperacyjnych z powodu użycia ostrych narzędzi (kiret o różnej liczbie). Wymaga poszerzenia kanału szyjki z użyciem przedłużaczy Gegar do liczb 9-12 (w zależności od wieku ciążowego). Jest wykonywany w znieczuleniu dożylnym w warunkach stacjonarnych. Po rozszerzeniu kanału szyjki macicy i wykryciu jamy macicy, komórki jajowe płatkują ze ściany macicy i są zdrapywane. Manipulacja trwa od 15 do 45 minut.
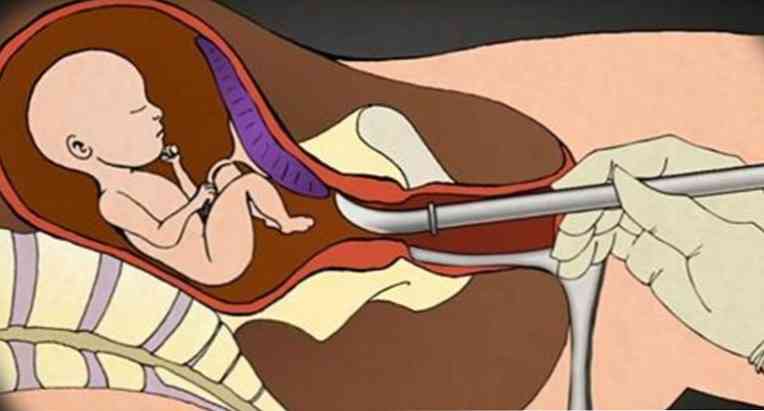
Im dłuższy okres ciąży, tym dłuższa operacja i większe prawdopodobieństwo wystąpienia powikłań śród- i pooperacyjnych.
Aborcja w II trymestrze
W przypadku przerwania ciąży w późniejszych okresach stosuje się następujące metody:
- Podawanie prostaglandyn. Leki podaje się doszpodowo (pręty laminarne), wewnątrznaczyniowo lub zewnątrznaczyniowo. Umieszczenie pałeczek z kelp w kanale szyjkowym przyczynia się do jego mechanicznego rozszerzania ze względu na jego higroskopijność i dalszy obrzęk kelp. Ponadto, prostaglandyny zawarte w kelp powodują skurcze macicy, co sprzyja oderwaniu łożyska i poronieniu. Liście Laminaria w szyjce macicy przez 6 - 9 godzin, po rozszerzeniu kanału, macicy są podawane dożylnie. Jeśli poronienie nie wystąpiło, prezentująca część zarodka jest zajęta kleszczami Muso, do których ładunek jest przymocowany do 0,5 kg. Ta metoda jest wysoce traumatyczna, ryzyko powikłań jest bardzo duże..
- Roztwór hipertoniczny amoniinfusion. Po wstępnym nakłuciu i ewakuacji wód owodniowych do komory pęcherza płodowego wstrzykuje się roztwór hiperosmolarny (20% chlorek sodu lub glukoza) (0,01 l na każdy tydzień ciąży (25 tygodni - 250 ml). Ciąża jest przerwana na 12 do 24 godzin. W przypadku braku efektu skurcz i prostaglandyn wprowadza się dożylnie, otwiera się śródczaszkowo. Wprowadzenie hipertonicznego chlorku sodu jest przeciwwskazane u pacjentów z gestozą, patologią wątroby i nerek oraz chorobami serca. Bardziej wskazane jest zastosowanie tej metody w 18-21 tygodniu ciąży..
Indukowanej pracy z "nalewaniem" hipertonicznego roztworu może towarzyszyć pojawienie się następujących powikłań: martwica tkanek, gdy chlor chlorku przenika do nich, niewydolność serca i późniejszy obrzęk płuc, hipernatremia prowadząca do bezmoczu, wstrząsu.
- Histerotomia lub małe cięcie cesarskie. Przeprowadza się go na warunkach 22 i więcej tygodni. Prowadzone w obecności przeciwwskazań do zachowawczych metod przerywania, nietolerancji leków i niemożności indukowanej pracy w sposób naturalny (blizna macicy).
Okres po aborcji
W okresie po aborcji pacjent powinien monitorować temperaturę ciała, tętno i wydzielanie z dróg rodnych. Czas trwania krwawienia (umiarkowany do lekkiego) po przerwaniu ciąży wynosi 7-10 dni. Leczenie zewnętrznych narządów płciowych należy przeprowadzać dwa razy dziennie, stosując roztwory antyseptyczne. Frekwencja na przyjęcie do przychodni przedporodowej (w przypadku braku powikłań) jest wyznaczana 7-10 dni po wypisaniu. Przy wysokim ryzyku powikłań infekcyjnych antybiotyki są przepisywane w krótkich kursach. Aby przywrócić hormonalne tło, zaleca się przyjmowanie doustnych środków antykoncepcyjnych przez co najmniej 3 miesiące..
Zalecenia dla kobiet
W okresie po aborcji zaleca się pacjentów:
- przestrzeganie odpoczynku seksualnego przez 4 tygodnie (przed wystąpieniem menstruacji);
- Odmowa kąpieli, wizyty w basenie, kąpieli i saunie przez pierwsze 2 tygodnie;
- higiena intymna;
- kontrola jelit i pęcherza (ich wypełnienie zapobiega skurczowi macicy);
- codzienna kontrola temperatury w ciągu pierwszych 7 dni po zabiegu;
- wykluczenie hipotermii i podnoszenie ciężarów przez pierwsze 3 tygodnie;
- Zasięgnąć pomocy medycznej, jeśli pojawią się następujące objawy: nadmierne krwawienie, hipertermia, bóle brzucha, opóźniona menstruacja lub wczesny początek.
Komplikacje
Komplikacje, które mogą spowodować aborcję, są podzielone na wczesne i późne.
Wczesne powikłania obejmują śródoperacyjne i rozwijające się natychmiast po manipulacji:
- perforacja (przebicie) macicy;
- naruszenie integralności szyjki macicy podczas rozszerzania jej kanału;
- pozostałości komórki jajowej (wymaga wielokrotnego skrobania);
- krwawienie hipotoniczne (pojawia się podczas zabiegu i wymaga jego wczesnego zakończenia, a następnie wprowadzenia leków redukujących);
- hematometr (rozwija się z skurczem wewnętrznej gardła, co prowadzi do gromadzenia się skrzepów krwi w jamie macicy);
- polip łożyskowy (opóźnienie macicy w błonie / łożysku, a następnie kiełkowanie tkanki łącznej, co prowadzi do przedłużonego krwawienia umiarkowanego lub plamienia).
Późne powikłania obejmują:
- choroby zapalne narządów miednicy (zapalenie przydatków, zapalenie błony śluzowej macicy, zapalenie miazgi, pelvioperitonit);
- zaburzenia miesiączkowania;
- depresja poaborcyjna;
- izoimmunizacja (w przypadku wykonywania aborcji u pacjentów z ujemnym wynikiem Rh);
- niedrożność lub częściowa drożność jajowodów (powoduje ciążę ektopową lub bezpłodność);
- Zespół Ashermana (synchronizacja wewnątrzmaciczna);
- odkształcenie szyi przez blizny, tworzenie ICN;
- anomalie sił generycznych w przyszłych porodach;
- niesprawności w układach endokrynnych, sercowo-naczyniowych i innych;
- zwiększone ryzyko patologii piersi.
Sozinova Anna Vladimirovna, ginekolog-położnik


 Odsysanie próżniowe lub mini aborcja. Uważa się, że jest mniej traumatyczna i najbezpieczniejsza manipulacja. Możliwe jest przeprowadzenie zabiegu w trybie ambulatoryjnym w znieczuleniu miejscowym. Nie wymaga rozszerzania kanału szyjki macicy. Jest wykonywany do 5 tygodnia ciąży (opóźniona miesiączka nie przekracza 21 dni, optymalny czas na usunięcie zarodka wynosi 14-15 dni). Po sondowaniu jamy macicy wprowadza się do niej jednorazową plastikową kaniulę o średnicy 5-10 mm, która jest podłączona do elektrycznego urządzenia ssącego. Jajo płodu jest odsysane, a łyżeczkowanie kontrolne wykonuje się za pomocą małej kejtury. Wydajność sięga 99%.
Odsysanie próżniowe lub mini aborcja. Uważa się, że jest mniej traumatyczna i najbezpieczniejsza manipulacja. Możliwe jest przeprowadzenie zabiegu w trybie ambulatoryjnym w znieczuleniu miejscowym. Nie wymaga rozszerzania kanału szyjki macicy. Jest wykonywany do 5 tygodnia ciąży (opóźniona miesiączka nie przekracza 21 dni, optymalny czas na usunięcie zarodka wynosi 14-15 dni). Po sondowaniu jamy macicy wprowadza się do niej jednorazową plastikową kaniulę o średnicy 5-10 mm, która jest podłączona do elektrycznego urządzenia ssącego. Jajo płodu jest odsysane, a łyżeczkowanie kontrolne wykonuje się za pomocą małej kejtury. Wydajność sięga 99%. Medyczna lub farmakologiczna aborcja. Manipulacja jest nieinwazyjna, więc nie ma ryzyka powikłań chirurgicznych (perforacja macicy, pęknięcie szyjki macicy). W Federacji Rosyjskiej wykonuje się do 6 pełnych tygodni (brak miesiączki nie trwa dłużej niż 42 dni). Istota metody polega na prowokowaniu poronienia poprzez przyjmowanie antyprogestyn i prostaglandyn według określonego wzorca. Jest wykonywany w warunkach ambulatoryjnych. Pacjent w gabinecie ginekologa przyjmuje 600 mg mifepristonu i pozostaje pod nadzorem lekarza. personel kliniki na 2 godziny. Po 36 do 48 godzinach kobieta powinna przyjmować 400 mikrogramów misoprostolu. Poronienie występuje od 12 do 72 godzin po ostatnim przyjęciu leku. Skuteczność tej techniki sięga 95% i więcej..
Medyczna lub farmakologiczna aborcja. Manipulacja jest nieinwazyjna, więc nie ma ryzyka powikłań chirurgicznych (perforacja macicy, pęknięcie szyjki macicy). W Federacji Rosyjskiej wykonuje się do 6 pełnych tygodni (brak miesiączki nie trwa dłużej niż 42 dni). Istota metody polega na prowokowaniu poronienia poprzez przyjmowanie antyprogestyn i prostaglandyn według określonego wzorca. Jest wykonywany w warunkach ambulatoryjnych. Pacjent w gabinecie ginekologa przyjmuje 600 mg mifepristonu i pozostaje pod nadzorem lekarza. personel kliniki na 2 godziny. Po 36 do 48 godzinach kobieta powinna przyjmować 400 mikrogramów misoprostolu. Poronienie występuje od 12 do 72 godzin po ostatnim przyjęciu leku. Skuteczność tej techniki sięga 95% i więcej..