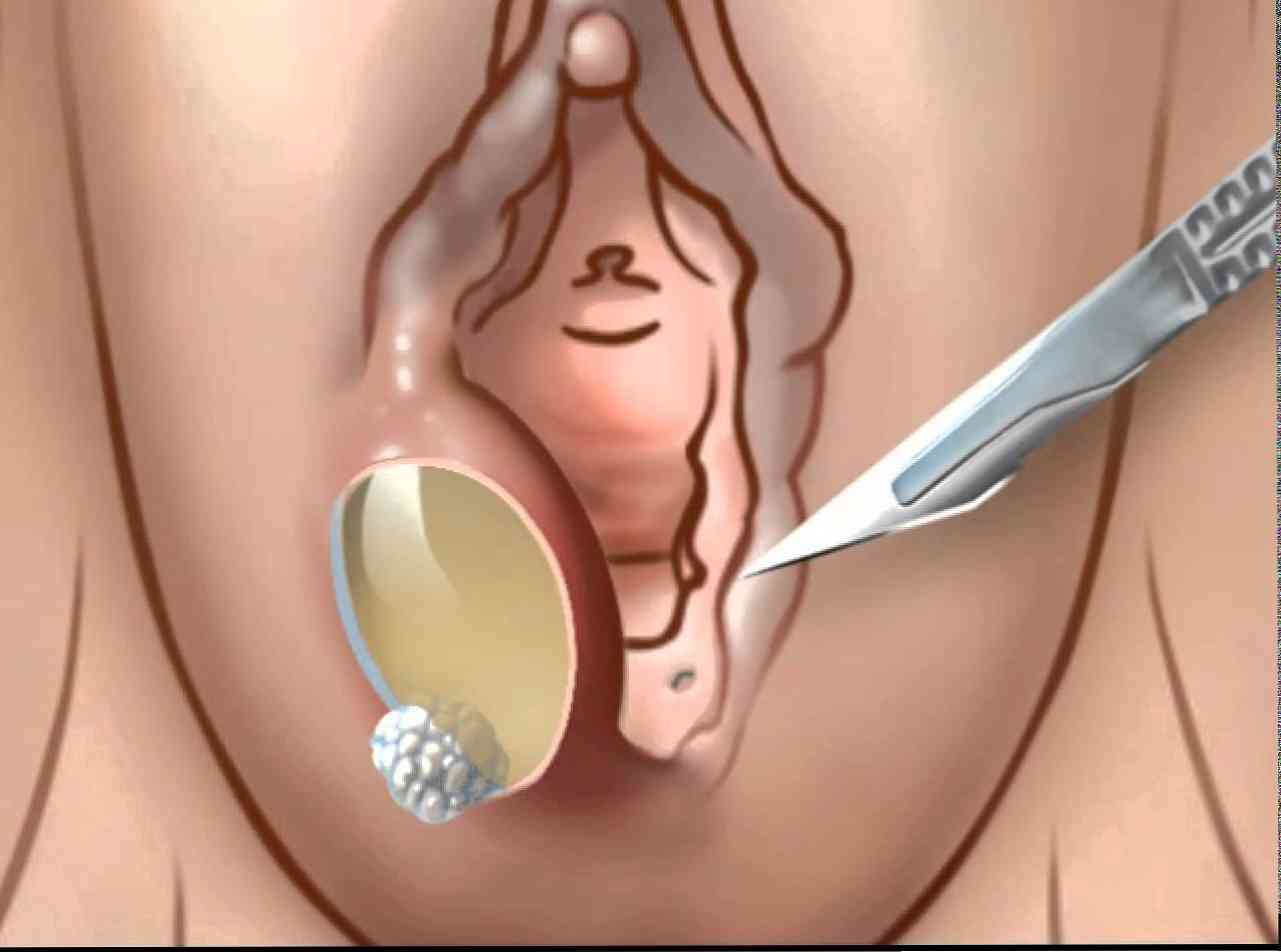
 Choroba ta dotyczy patologii żeńskiego układu rozrodczego i jest reprezentowana przez formowanie się zaokrąglonego kształtu o średnicy do 8-10 cm, którego zawartość jest sekretem gruczołu gromadzącego się we wnęce z powodu niedrożności przewodu gruczołowego Bartholina. Często takie wykształcenie zdiagnozowano u młodych kobiet poniżej 35 roku życia, które mają wielu partnerów seksualnych. Patologia zlokalizowana jest w grubości dużej bezwstydnej wargi, oddzielającej od pobliskich tkanek gęstą kapsułkę..
Choroba ta dotyczy patologii żeńskiego układu rozrodczego i jest reprezentowana przez formowanie się zaokrąglonego kształtu o średnicy do 8-10 cm, którego zawartość jest sekretem gruczołu gromadzącego się we wnęce z powodu niedrożności przewodu gruczołowego Bartholina. Często takie wykształcenie zdiagnozowano u młodych kobiet poniżej 35 roku życia, które mają wielu partnerów seksualnych. Patologia zlokalizowana jest w grubości dużej bezwstydnej wargi, oddzielającej od pobliskich tkanek gęstą kapsułkę..
Patologia nie jest złośliwa, nie jest dziedziczna, ma skłonność do częstych nawrotów i nie wpływa na okres ciąży i stan płodu. Dane dotyczące edukacji rzadko znajdują się po obu stronach..
Fizjologia gruczołów Bartholina
Przedsionek pochwy pokryty jest błoną śluzową, w której znajduje się dużo gruczołów wydzielniczych, między innymi Bartholina. Te gruczoły są zlokalizowane pojedynczo w głębinach dużych warg sromowych. Główną funkcją tych narządów jest wytwarzanie śluzu, który przepływa przez kanały wydzielnicze do pochwy i powierzchni sromu. Odpinane gruczoły mają ogromne znaczenie dla kobiecego ciała. Po pierwsze, zapobiega przenikaniu infekcji do układu rozrodczego, po drugie, chroni błonę śluzową przedsionka przed wysychaniem, nawilżaniem, a po trzecie, przyczynia się do bezbolesnego stosunku płciowego. Dławik o rozmiarach do 1,5 cm, ma zaokrąglony kształt, zwykle nie jest wyczuwalny i nie jest wizualizowany.
Etiologia i mechanizm rozwojowy
W kształtowaniu edukacji mogą uczestniczyć 2 czynniki. Pierwszym z nich jest przenikanie patogennej flory do samego gruczołu, a drugim jest wystąpienie niedrożności przewodu wydalniczego narządu.
Patogeneza choroby zależy od pierwotnego czynnika. Jeżeli czynniki zakaźne dostaną się do obszaru sromu, następuje jego zapalenie, które rozprzestrzenia się w kanałach gruczołów. - zapalenie jelit. Kiedy zewnętrzne otwarcie kanału gruczołu Bartholina jest zablokowane, wytworzony przez niego sekret zaczyna gromadzić się w głębi gruczołu, co dalej prowadzi do utworzenia kapsułki, która oddziela zdrową tkankę. Gdy ropieje zawartość cysty rozwija się Ropień gruczołu Bartholina.
Tworzenie patologii nie jest wykluczone bez wpływu patogennych drobnoustrojów, za pomocą środków mechanicznych. Zatkanie kanału wydalniczego następuje w wyniku proliferacji otaczających tkanek, co spowodowało mechaniczne uszkodzenie błony śluzowej przewodu gruczołowego..
Gruczoł Bartholina jest zakażony specyficzną (rzeżączką, rzęsistkowicą, ureaplazmozą, chlamydią) i niespecyficzną - warunkowo patogenną florą (gronkowce, Escherichia coli, Proteus, infekcja grzybiczą i inne). Następujące okoliczności predysponują do nasilenia flory warunkowo patogennej:
- osłabienie odporności;
- zaniedbać higienę intymną;
- preferuje wąską i / lub syntetyczną pościel;
- stosowanie sztucznych smarów;
- hipotermia;
- nieprawidłowe mycie okolicy narządów płciowych;
- ciasna odzież (obcisłe spodnie, szorty);
- dysbakterioza pochwy;
- antyspołeczny styl życia;
- wielu partnerów seksualnych;
- napięcie nerwów;
- surowe akty seksualne;
- procedury ginekologiczne;
- depilacja w okolicach bikini;
- przewlekła patologia ginekologiczno-somatyczna;
- nabyte niedobory odporności;
- zaburzenia endokrynologiczne (otyłość, choroba tarczycy, cukrzyca);
- przyjmowanie wielu leków (antybiotyków, glukokortykoidów, cytostatyków).
Objawy torbieli gruczołu Bartholina
 Przebieg choroby w stadium zimnym przebiega bezobjawowo. Najczęściej cysta jest mała, o ziarnku grochu i nie pojawia się.
Przebieg choroby w stadium zimnym przebiega bezobjawowo. Najczęściej cysta jest mała, o ziarnku grochu i nie pojawia się.
Może to być wykryte zarówno przez samego pacjenta, jak i przez lekarza podczas rutynowego badania.. Wraz z rozwojem edukacji osiąga rozmiar kurzego jaja, co daje pacjentowi dyskomfort. Przejawia się to w nieprzyjemnych doznaniach podczas stosunku, chodzenia i ćwiczeń. Bóle rosną wraz z noszeniem ubrań lub bielizny..
Badanie ginekologiczne ujawnia asymetrię szczeliny w genitaliach. Duża warga wargi "puchnie", a w jej dolnej części znajduje się zaokrąglone wykształcenie, nad którym skóra ma normalny kolor. Jej dotykanie nie powoduje bólu ani jest nieznacznie wrażliwe. Konsystencja centrum patologicznego ma elastyczność i dobrą ruchliwość.
Jeśli w torbieli przeważa proces infekcji, objawy kliniczne zmieniają się dramatycznie. Mikroorganizmy patogenne, penetrujące kanał wydzielniczy, prowadzą do jego zapalenia, czyli zapalenia kanalików. Kanał stopniowo zwęża się, ale nie jest jeszcze zablokowany, o czym świadczy pojawienie się kilku ropnych kropel, gdy jest zmiażdżony. Kobieta zaczyna odczuwać łagodny ból w skórze, gdy oglądana, gęsty wałek jest wyczuwany w małej wardze, a przekrwienie ujścia kanału narządu jest widoczne.
Jest ważnyNa tym etapie zabronione jest ogrzanie torbieli i próba wyciskania ropy, promowanie przenikania patologicznych mikroorganizmów do krwioobiegu i rozwój uogólnionego procesu zakaźnego - sepsy.
Jeśli na tym etapie nie ma leczenia, kanał narządowy jest całkowicie zatkany, co zapobiega wypływowi ropy na zewnątrz. W kanale gruczołu gromadzi się ropa i odsuwa ją na bok. Zjawisko to nazywane jest fałszywym ropniem i towarzyszą mu typowe objawy: pojawienie się silnego bólu podczas poruszania się wokół sromu, przekrwienie i znaczny obrzęk warg sromowych po uszkodzonej stronie, oznaki zatrucia. Często dochodzi do spontanicznego otwarcia fałszywego ropnia, po którym następuje opróżnienie, więc kobiety nie spieszą się, aby zobaczyć ginekologa. Ale po wygojeniu ropnego ogniska, proces patologiczny staje się chroniczny z powolnym przepływem, co powoduje wtórną organizację torbieli.
Kiedy drobnoustroje przenikają z zatkanego kanału gruczołu do tkanki organowej, zaczyna się dojrzewanie prawdziwego ropnia (tkanki gruczołów są całkowicie stopione pod wpływem ropy). Procesowi towarzyszy jasna klinika (pulsujący ból w ognisku patologicznym, ogromny obrzęk warg sromowych i ich zaczerwienienie, objawy zatrucia).
Diagnostyka
Rozpoznanie tej patologii nie jest trudne. Badanie ginekologiczne i identyfikacja typowych objawów potwierdza zgadywanie lekarza. Po badaniu fizykalnym ginekolog zleca badanie laboratoryjne, w tym:
- wymazy z pochwy i cewki moczowej;
- kliniczne badania krwi, mocz;
- wykrywanie ukrytych infekcji narządów płciowych;
- czołg zasiewy treści torbielowatych (identyfikacja patogenu, wykrycie jego oporności na antybiotyki).
Jak leczyć torbiel
Taktyka medyczna zależy od wielkości nowotworu, dolegliwości i obecności / braku powikłań..
Terapia zachowawcza
Mianowany małym (do 20 mm) poziomem wykształcenia. W przypadku braku reklamacji od pacjenta, jest on umieszczany na koncie aptecznym i jest regularnie monitorowany. Często takie małe cysty są eliminowane niezależnie..
W fazie zapalenia kanalików lub wielkości nosa do 40 mm (okres zimna) przeprowadza się następującą terapię.:
- Zminimalizowanie ćwiczeń, odpoczynek seksualny. Ćwiczenie powoduje dodatkowy uraz torbieli, zwiększa stan zapalny.
- Lód na sromie. Zimno usuwa obrzęki, łagodzi przekrwienie i ból.
- Terapia lokalna. Odbiór osiadłych kąpieli z antyseptycznymi roztworami (roztwór jodu, kwas borowy, miramistin). Zastosuj gazowe serwetki z lewomecolem do ogniska zapalnego..
Zabrania się stosowania maści zawierających ichtiol lub maść Vishnevsky. Leki te wywołują efekt rozgrzewający, który zwiększa stan zapalny i powoduje przejście przewodu pokarmowego w ropień..
- Antybiotyki układowe.
- NLPZ. Redukuje stany zapalne, łagodzi ból, likwiduje obrzęki.
- Leki przeciwbólowe, przeciwhistaminowe, immunomodulujące.
- Fizjoterapia (UV, UHF, magnetoterapia, terapia parafinowa).
Operacja torbieli gruczołu Bartholina
Operację przeprowadza się, gdy następujące wskazania:
- duży (ponad 50 mm) rozmiar formacji, zapewniający estetyczny i dyskomfort bólowy;
- powstały ropień;
- trwały rozwój zapalenia kanalików;
- chęć pacjenta (dyskomfort psychiczny i estetyczny).
Opracowano kilka rodzajów operacji:
- Torbiel marsupializacyjna. Odnosi się do najczęstszych operacji. Po wykonaniu znieczulenia miejscowego formacja zostaje otwarta, a jej ściany zostają zszyte z brzegami rany. Podstawą manipulacji jest stworzenie nowego kanału i zachowanie gruczołu Bartholina. Odbył ambulatoryjnie.
- Obieranie torbieli. Uznaje się za technicznie trudną i traumatyczną manipulację. Jest wykonywany w warunkach stacjonarnych w znieczuleniu ogólnym. Skóra nad guzem jest delikatnie otwarta, a kapsułka edukacji bez otwierania jest oplewiona. Rana pooperacyjna jest zszywana warstwami. Podczas operacji mogą wystąpić powikłania: pęknięcie kapsułki, znaczne krwawienie. Leczenie trwa 4 tygodnie. Do powikłań pooperacyjnych zalicza się tworzenie keloidu, co powoduje niedobór estetyczny i ból w okolicy sromu. Zaletami tej metody są całkowite usunięcie torbieli, brak nawrotów..
- Waporyzacja laserowa. Wady obejmują obecność złożonego sprzętu. Przetwarzanie za pomocą wiązki laserowej prowadzi do odparowania zawartości edukacji i otwarcia zatkanego kanału. Ściany torbieli uwolnionej z wydzieliny są sklejone i oczyszczone. Zalety laseroterapii: brak uszkodzeń zdrowej tkanki, brak bólu i ryzyko krwawienia, szybkość wykonania (około 15 minut), hospitalizacja nie jest wymagana, utrzymanie funkcjonującego gruczołu, brak szwu pooperacyjnego i ryzyko nawrotu edukacji.
- Inscenizacja Cewnik słów. Technika opracowana przez Amerykanów. Po wykonaniu minimalnego nacięcia, zawartość formacji jest zasysana, jej wnęka jest płukana środkami antyseptycznymi, następnie wprowadza się silikonowy cewnik z balonem na końcu. Po napełnieniu balonu pacjent wraca do domu. Okres noszenia cewnika do 1,5 miesiąca. Przez określony czas tworzy się nowy kanał wydzielniczy i usuwa się cewnik..
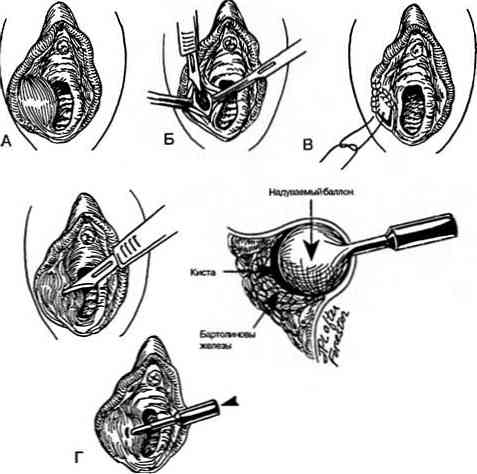
- Piercing cyst. Odnosi się do nowych technik, jest wprowadzenie do nacięcia specjalnego metalowego pierścienia, który pozwala na utworzenie dwóch nowych kanałów naraz..
- Usunięcie gruczołu. Istotą tej metody jest całkowite usunięcie gruczołu. Wytwarzane w nieobecności efektu przy użyciu innych technik chirurgicznych. Wady operacji obejmują hospitalizację, znieczulenie dożylne, wysoką inwazyjność, znaczne ryzyko krwawienia i powstawanie blizny keloidowej. Do zalet: całkowity brak ryzyka nawrotu formacji (brak narządu - brak torbieli).
Okres pooperacyjny
Prowadzenie okresu rekonwalescencji polega na przeprowadzeniu antybiotykoterapii, mianowaniu NSAID, leczeniu ran pooperacyjnych dwa razy dziennie, poddawaniu się fizjoterapii. Pacjentom zaleca się odpoczynek seksualny, odmowę kąpieli, wizyty w łaźniach, sauny do momentu całkowitego zaciśnięcia rany, noszenia bawełnianej bielizny, przestrzegania higieny osobistej..
Sozinova Anna Vladimirovna, ginekolog-położnik


