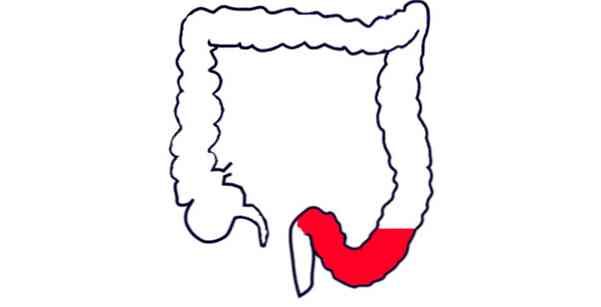
 Wrzodziejące zapalenie esicy jest zmianą zapalną błony śluzowej esicy, w której powstają dość głębokie defekty błony śluzowej..
Wrzodziejące zapalenie esicy jest zmianą zapalną błony śluzowej esicy, w której powstają dość głębokie defekty błony śluzowej..
Choroba często trwa długo, z naprzemiennymi okresami zaostrzeń i remisji (zanik objawów klinicznych). Powikłania wrzodziejącego zapalenia esicy mogą być kluczowe dla zdrowia i życia pacjenta..
Przyczyny wrzodziejącego zapalenia esicy
Ta patologia jest najcięższą postacią sigmoidów - zapalenia błony śluzowej esicy. W większości przypadków powstaje pod wpływem kilku czynników patogennych..
Bezpośrednią przyczyną rozwoju wrzodziejącego zapalenia esicy jest patogeniczny wpływ na błonę śluzową esicy okrężnicy chorobotwórczych mikroorganizmów. Choroba może być spowodowana przez dowolny czynnik zakaźny. Najczęściej występujące wrzodziejące zapalenie esicy wywołuje klasyczne "cztery" bakterie, które są przyczyną prawie wszystkich procesów zapalnych występujących w jelicie grubym. Są to patogeny, takie jak:
- gronkowiec;
- paciorkowce;
- protei;
- E. coli.
Rzadko prowokujący moment może sprawić, że:
- kałowe enterokoki;
- enterotoksyczne Escherichia coli (powoduje biegunkę podróżnych);
- sarcins;
- Salmonella;
- glisty, rzadziej - inne robaki jelitowe (tasiemiec wieprzowy i byk, motylica kota i inne).
Względnie specyficzne zakażenie (patogeny wywołujące rozwój pewnego rodzaju choroby zakaźnej) jest stosunkowo rzadkie w rozwoju wrzodziejącego zapalenia esicy. Należy jednak pamiętać o ich ewentualnym udziale w rozwoju wrzodziejącego zapalenia esicy. Mogą to być patogeny takie jak:
- Mycobacterium tuberculosis (różdżka Kocha);
- gonokokci - powodują rzeżączkę;
- blady treponema - prowokuje rozwój kiły;
- cholera vibrio;
- meningococci - prowokatorzy opon mózgowych
i tak dalej.
Zidentyfikowano szereg czynników, które nie prowadzą bezpośrednio do zapalnych i wrzodziejących zmian esicy, ale mogą przyczynić się do powstania wrzodziejącego zapalenia esicy. To jest:
- zaburzenia miejscowego krążenia esicy;
- uraz mechaniczny błony śluzowej;
- stosowanie niektórych leków;
- promieniowanie jonizujące w wysokich dawkach;
- palenie.
Zakłócenie miejscowego krążenia esicy, które może prowadzić do rozwoju opisywanej choroby, najczęściej rozwija się w tle:
- układowe choroby układu naczyniowego;
- choroby krwi.
Najczęściej rozwój wrzodziejącego zapalenia esicy może być wspierany przez takie choroby układu naczyniowego, jak:
- ogólnoustrojowa miażdżyca - tworzenie blaszek naczyniowych na wewnętrznej powierzchni naczynia;
- zakrzepica naczyń krezkowych - tętnic i żył, które przechodzą przez krezkę jelitową (błonka tkanki łącznej, z którą jelita jest przyczepione od wewnątrz do ściany brzucha);
- malformacja tętniczo - patologiczne połączenie naczyń typu tętniczego i żylnego;
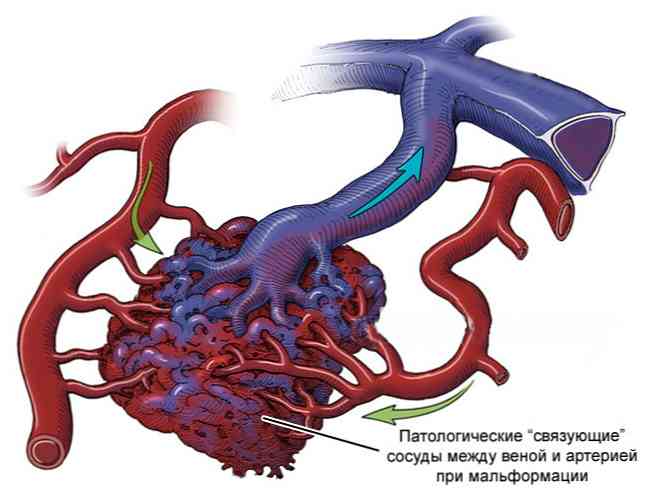
- zapalenie naczyń zakrzepowe - zapalne uszkodzenia ścian tętnic i żył z rozwojem autoagresji agresywnej;
- guzkowate zapalenie tętnic - zapalenie ściany tętnicy z późniejszym tworzeniem małych tętniaków (wysunięcie ściany naczynia w postaci torebki).
Choroby krwi, które przyczyniają się do pogorszenia krążenia jelitowego i rozwoju wrzodziejącego zapalenia esicy to najczęściej:
- Zespół DIC (rozsiewany skurcz wewnątrznaczyniowy) - powstawanie licznych zakrzepów krwi w naczyniach ze względu na masowe uwalnianie z tkanek substancji biorących udział w tworzeniu skrzepliny;
- choroby nowotworowe krwi;
- różne typy małopłytkowości - zmniejszona liczba płytek krwi;
- hemoglobinopatia - naruszenie struktury hemoglobiny, która upośledza funkcję czerwonych krwinek
i kilka innych.
Uszkodzenie mechaniczne ściany esicy, powodujące rozwój wrzodziejącego zapalenia esicy, może wynikać z następujących przyczyn:
 długotrwałe zaparcia - z powodu naruszenia przejścia treści kałowej przez jelita grubego, jest on zagęszczany, tworzą się stałe cząstki kału, które systematycznie uszkadzają błonę śluzową esicy;
długotrwałe zaparcia - z powodu naruszenia przejścia treści kałowej przez jelita grubego, jest on zagęszczany, tworzą się stałe cząstki kału, które systematycznie uszkadzają błonę śluzową esicy;- kamienie kałowe - stałe duże cząstki, które powstają w wyniku zagęszczenia kału w wyniku różnych chorób jelita grubego lub związanych z wiekiem zmian;
- przejście przez jelito grube stałych cząstek pokarmu, które pozostały niestrawione (kości ryb, fragmenty kości zwierząt, kości owoców);
- traumatyzacja błony surowiczej przez ciała obce, przypadkowo lub umyślnie połknięte (odznaki, szpilki, szpilki, noże, widelce itp.);
- naruszenie integralności błony śluzowej podczas procedur diagnostycznych - rektoromanoskopia, kolonoskopia;
- uszkodzenie błony śluzowej podczas operacji na choroby esicy okrężnicy lub narządów jamy brzusznej.
W leczeniu farmakologicznym najczęściej rozwój wrzodziejącego zapalenia esicy wywołuje:
- leki przeciwbakteryjne - powodują rozwój dysbakteriozy - naruszenie normalnej mikroflory jelitowej, która prowadzi do aktywacji patogennych mikroorganizmów);
- rzadziej niesteroidowe leki przeciwzapalne;
- w niektórych przypadkach doustne środki antykoncepcyjne.
Rozwój wrzodziejącego zapalenia esicy spowodowanego ekspozycją na promieniowanie najczęściej rozwija się na tle radioterapii, która jest stosowana w chorobach narządów miednicy lub jelita grubego.
Palenie powoduje skurcz naczyń krwionośnych, co pogarsza krążenie krwi w ścianie jelit. W wyniku tego patologicznego efektu, procesy regeneracyjne (regeneracyjne) w tkankach ściany jelita ulegają znacznemu pogorszeniu. Wrzodziejące zapalenie esicy jest skomplikowane przez perforację i krwawienie częściej u palaczy niż u osób niepalących..
Rozwój choroby
Wrzodziejące zapalenie esicy jest rodzajem odcinkowego zapalenia okrężnicy (zmiany zapalne jednej z części jelita grubego). Powstanie wrzodów błony śluzowej esicy jest poprzedzone rozwojem zapalenia, a następnie powstawaniem erozji - małych wad. Jeśli pacjent zignorował wizytę u lekarza, dlatego nie zalecono odpowiedniej terapii, a czynniki chorobotwórcze nadal wpływają na błonę śluzową jelit, erozja staje się głębsza i bardziej rozległa, przekształcając się w wrzody.
Patologia może występować w postaci takich form, jak:
- ostry;
- przewlekły.
Ostra postać choroby charakteryzuje się nagłym początkiem i szybkim rozwojem. Często rozwija się dzięki:
- infekcyjne uszkodzenie esicy;
- zaparcie;
- niedokrwienie sigmoidalnej ściany okrężnicy - brak tlenu w patologii naczyń krwionośnych.
Przewlekły typ wrzodziejącego zapalenia sigmoiditis rozwija się stopniowo - najczęściej od kilku miesięcy do jednego roku, zaburzenia morfologiczne postępują powoli, okresy zaostrzeń zmieniają się na przemian z okresami remisji. Przez długi czas obserwuje się zmiany erozyjne w błonie śluzowej jelita i tylko przy regularnym narażeniu na czynniki chorobotwórcze tworzą się owrzodzenia.
W niektórych przypadkach wrzodziejące zapalenie esicy występuje z wrzodziejącym zapaleniem odbytu.
Objawy wrzodziejącego zapalenia esicy
Charakterystyczne objawy wrzodziejącego zapalenia esicy to:
- ból;
- dyskomfort w jelitach;
- tenesmus;
- naruszenie fotela;
- patologiczne zanieczyszczenia w kale;
- z długotrwałym obecnym procesem - naruszeniem ogólnego stanu organizmu.
Charakterystyka bólu:
 lokalizacja - w lewym rejonie biodrowym (podbrzusze);
lokalizacja - w lewym rejonie biodrowym (podbrzusze);- pod względem ich rozmieszczenia mogą napromieniować obszar lewej piersi (boczna część jamy brzusznej), odbytnicy, krocza, wewnętrznej powierzchni lewego uda, a czasami do dolnej części pleców;
- w charakterze i wyglądzie - podobne do okresowych bitew;
- intensywność - intensywna, nasilona, gdy pacjent próbuje unieść lewą nogę.
Często ból przypomina zespół bókowy występujący w ostrym zapaleniu wyrostka robaczkowego..
Dyskomfort objawia się w postaci niezrozumiałego dyskomfortu w esicy okrężnicy.
Tenesmus (fałszywa potrzeba oddawania stolca) występuje z powodu okresowego spastycznego skurczu włókien mięśniowych ściany jelita.
Najczęściej naruszenie fotela z wrzodziejącym zapaleniem esicy objawia się w postaci okresowej biegunki, zaparcia w tej chorobie rzadko występują. Zmiany w odchodach mają charakter orientacyjny - są to:
- konsystencja - ciecz;
- przez zapach - obraźliwe;
- według cech - podobny do koloru zapiekli mięsnych.
W kale najczęściej występuje domieszka krwi - zanim kał wychodzi, krew ma czas, aby częściowo się z nią zmieszać.. Również w kale są możliwe zanieczyszczenia śluzu i wraz z rozwojem ropnych powikłań - ropa. Czasem krew, śluz lub ropa może wydostawać się w małych ilościach poza czynnościami defekacji - mianowicie podczas ataku próchnicy..
Naruszenie ogólnego stanu organizmu może rozwinąć się z długotrwałym zapaleniem esicy. Występują ze względu na to, że upośledzenie oddawania moczu jest upośledzone - to znaczy, że cierpi na utrwalony mechanizm wydalania produktów przemiany materii.. W szczególności obserwuje się następujące objawy:
- ogólne osłabienie;
- zaburzenia snu;
- utrata apetytu;
- drażliwość i niestabilność emocjonalna.
Rozpoznanie wrzodziejącego zapalenia esicy
Objawy kliniczne wrzodziejącego zapalenia esicy można również zaobserwować w innych chorobach jelita grubego, dlatego też w celu postawienia dokładnej diagnozy konieczne są dodatkowe metody badania. Fizyczne, instrumentalne, laboratoryjne metody w tym przypadku są równie cenne dla zrozumienia klinicznego obrazu choroby..
W wyniku badania fizykalnego ujawniono, co następuje:
- w ogólnej inspekcji - na początkowych etapach ogólny obraz pacjenta nie ulega zmianie, wraz z postępem choroby może nastąpić wycieńczenie, a jeśli występują okresowe krwawienia z wrzodów, zauważa się bladość skóry i widoczne błony śluzowe pacjenta;
- podczas oglądania z obszaru analnego - można zwizualizować krew, śluz lub ropne wydzieliny z odbytnicy, a także podrażnienie, zapalenie skóry (zapalenie) i macerację (atak) skóry okołowierzchołkowej pod wpływem okresowych wydzielin. Jeśli wrzodziejące zapalenie esicy jest połączone z zapaleniem odbytu, to w początkowych stadiach rozwoju tych dwóch patologii obserwuje się wzrost napięcia zwieracza odbytu, z dalszym postępem - rozwarcie zwieracza (niezamknięcie jego krawędzi);
- palpacja (palpacja) brzucha - w lewym biodrowym jest tkliwość. Czasami okrężnica esicy jest dość ruchliwa (na przykład z powodu długiej kretyny), ponieważ ból ten można zaobserwować wokół pępka lub nawet w prawym biodrze;
- z perkusją (stukaniem) brzucha - tkliwość brzucha jest potwierdzona;
- osłuchiwanie brzucha (słuchanie za pomocą fonendoskopu) - może zwiększać hałas perystaltyczny w postaci okresowego dudnienia o różnej intensywności.
Aby potwierdzić rozpoznanie wrzodziejącego zapalenia esicy, stosuje się metody instrumentalne, takie jak:
 sigmoidoskopia - cechy techniczne rektoromanoskopu (odmiany sprzętu endoskopowego) umożliwiają identyfikację zmian wrzodziejących w tych częściach esicy okrężnicy, które sąsiadują z odbytnicą;
sigmoidoskopia - cechy techniczne rektoromanoskopu (odmiany sprzętu endoskopowego) umożliwiają identyfikację zmian wrzodziejących w tych częściach esicy okrężnicy, które sąsiadują z odbytnicą;- kolonoskopia - badanie przeprowadza się za pomocą kolonoskopu (sonda elastyczna z wbudowaną optyką) i wykrywa się wrzodziejące zmiany błony śluzowej esicy;
- irygoskopia - środek kontrastowy wstrzykuje się do jelita grubego, następnie wykonuje się serię obrazów radiologicznych, które wykazują głębokie defekty w esowatej błonie śluzowej i zmiany w jej reliefie. Często ujawniają zmniejszenie światła jelita, rozwijające się w wyniku skurczu spastycznego jego ściany. Irrigoscopy jest przeciwwskazane w przypadku zagrożenia rozwoju megacolon (powiększenie esicy) i perforacji (pęknięcie ściany jelita);
- ogólna radiografia - Badanie rentgenowskie esicy okrężnicy. Jest stosowany, gdy irygoskopia jest przeciwwskazana;
- biopsja - podczas badania endoskopowego wykonujemy ogrodzenie (szczypanie) sigmoidalnej błony śluzowej, następnie biopsję bada się pod mikroskopem.
Najbardziej informatywną ze wszystkich metod instrumentalnych jest kolonoskopia, ponieważ dzięki zastosowaniu układu optycznego można zidentyfikować owrzodzenia błony śluzowej esicy, ocenić ich wielkość, głębokość i obecność krwawiących zmian.
Laboratoryjne metody badawcze zaangażowane w rozpoznanie wrzodziejącego zapalenia esicy to:
- pełna liczba krwinek - zwiększona ilość leukocytów (leukocytoza) i ESR jest wykrywana we krwi, co wskazuje na obecność ogniska zapalnego w organizmie. Pełną morfologię wykonuje się okresowo w celu określenia stopnia rozwoju (lub remisji) procesu zapalnego w esicy;
 coprogram - krew, śluz, ropa (w przypadku wystąpienia ropnych powikłań) i złuszczony nabłonek jelitowy wykrywa się w kale;
coprogram - krew, śluz, ropa (w przypadku wystąpienia ropnych powikłań) i złuszczony nabłonek jelitowy wykrywa się w kale;- badanie bakterioskopowe kału - kał badany pod mikroskopem pod kątem występowania zakaźnych patogenów, które prowokowały rozwój wrzodziejącego zapalenia esicy;
- test na helmintę - metoda ta jest stosowana do wykrywania robaków, które mogą wywoływać rozwój wrzodziejącego zapalenia esicy;
- badanie bakteriologiczne - czy wysiew kału na pożywki, na kolonie, które wyrosły, wyciągnij wnioski na temat rodzaju zakaźnego patogenu.
Diagnostyka różnicowa
Różnicowe (charakterystyczne) rozpoznanie wrzodziejącego zapalenia jelita grubego powinno być przede wszystkim prowadzone z takimi chorobami, jak:
- ostre lub przewlekłe zapalenie wyrostka robaczkowego - w szczególności, gdy okrężnica esicy jest przemieszczana do prawego rejonu biodrowego lub z lewostronnym położeniem procesu wyrostka robaczkowego (można to zaobserwować z tak zwaną transpozycją jelitową, gdy jej segmenty mają miejsce po przeciwnej stronie brzucha);
- Choroba Leśniowskiego-Crohna - powstawanie wielu małych guzków ziarniniaka w jelicie;
- wrzodziejące zapalenie jelita grubego - zapalenie i owrzodzenie błony śluzowej różnych części jelita grubego.
Powikłania wrzodziejącego zapalenia esicy
W wrzodziejącym zapaleniu jelita grubego mogą wystąpić następujące powikłania:
- perforacja esicy okrężnej z uwolnieniem jej zawartości do jamy miednicy lub jamy brzusznej. Rozwija się z powodu ostrego niedokrwienia (braku tlenu), co prowadzi do martwicy (martwicy) odcinka ściany jelita;
- Zapalenie pelvi - zapalenie arkuszy otrzewnowych wyściełających ściany miednicy małej lub jej narządów - rozwija się, gdy zawartość jelitowa esicy okrężnicy zostaje uwolniona do jamy miednicy lub jamy brzusznej podczas perforacji jelitowej;
- odkształcenia bliznowate esicy - mogą rozwinąć się po perforacji;
- niedrożność jelit - rozwija się z powodu zwężenia esicy okrężnicy, która powstała po bliznowaceniu, powstała po perforacji;
- krwawienie jelitowe - obserwowane podczas korodowania ścian dużego naczynia, jeśli znajdował się on w miejscu powstawania owrzodzenia;
- nowotwór złośliwy - złośliwe zwyrodnienie stwardniałych brzegów wrzodów esicy;
- ropień ściany jelita - ropienie z tworzeniem się ograniczonych wrzodów.
Leczenie wrzodziejącego zapalenia esicy
Leczenie wrzodziejącego zapalenia jelita grubego może być:
- konserwatywny;
- chirurgiczne.
Terapia zachowawcza jest przeprowadzana w przypadku nieskomplikowanych postaci wrzodziejącego zapalenia jelita grubego.. Podczas zaostrzeń pacjent powinien być hospitalizowany w oddziale gastroenterologii lub prokreologii, na etapie remisji leczenie jest możliwe w warunkach ambulatoryjnych..
W przypadku zaostrzenia terminu:
- łóżko lub półpokrywka (pacjent może na chwilę wstać z łóżka);
- dietetyczne jedzenie;
- terapia lekowa;
- jeśli wrzodziejące zapalenie esicy występowało podczas radioterapii - jej anulowanie lub dostosowanie dawki.
Zasady diety podczas zaostrzenia wrzodziejącego zapalenia esicy są następujące:
- wykluczenie z diety gorących, pikantnych, kwaśnych, słonych potraw, sznurkowego mięsa, napojów gazowanych, słodyczy, czekolady, kawy, mocnej herbaty;
- spożycie alkoholu jest surowo zabronione (nawet napoje o niskiej zawartości alkoholu);
- ograniczenie gruboziarnistego spożycia błonnika;
- przyjmowanie pokarmu 5-6 razy dziennie, w małych porcjach;
- Racja opiera się na niegotowanych zupach, kremowych zupach, rybach, pokrojonych warzywach i niesłodzonych owocach (aby zapobiec zwiększonemu wytwarzaniu gazu), swojemu domowemu niesłodowemu twarogowi, potrawom z rozdrobnionego mięsa dietetycznego (kurczak, cielęcina, mięso z indyka). Zalecane są potrawy na parze..
W przypadku pojawienia się ciężkiego zaostrzenia w pierwszych dniach zaleca się głód z obfitym piciem, a następnie przejście na pokarm dietetyczny.
Podstawą terapii lekowej są następujące spotkania:
 leki przeciwbakteryjne, biorąc pod uwagę wrażliwość patogena zakaźnego, jeśli to konieczne - leki przeciw robakom;
leki przeciwbakteryjne, biorąc pod uwagę wrażliwość patogena zakaźnego, jeśli to konieczne - leki przeciw robakom;- Terapia infuzyjna - jest przewidziana na znaczną utratę płynów (w szczególności w przypadku ciężkiej biegunki). Roztwory soli, elektrolity, świeżo mrożone osocze, glukoza są podawane dożylnie.
- probiotyki - leki zawierające żywe mikroorganizmy. Przypisać, aby utrzymać prawidłową mikroflorę jelitową. Probiotyki można stosować w przypadku ulgi w ostrym wrzodziejącym zapaleniu esicy;
- witaminy - przeznaczone do poprawy funkcji jelit. Są one stosowane w postaci iniekcyjnej..
Objawowe leczenie jest również zalecane:
- przeciwskurczowe - dla bólów spastycznych;
- leki ściągające - z intensywną biegunką.
Leczenie chirurgiczne przeprowadza się w przypadku wystąpienia powikłań, takich jak:
- perforacja sigmoidalnej ściany okrężnicy;
- krwawienie jelitowe;
- ropień w ścianie jelitowej.
Leczenie chirurgiczne może być również wymagane w celu wyeliminowania bliznowatego zwężenia esicy, które może rozwinąć się w wyniku częstych zaostrzeń i remisji procesu wrzodziejącego..
Zapobieganie
 Podstawy profilaktyki wrzodziejącego zapalenia esicy są absolutnie proste.. Rozwój tej choroby można zapobiec, jeśli wykluczyć wpływ wszystkich czynników, które mogą wywołać tę chorobę - zakaźne, mechaniczne, medyczne, promieniowanie.
Podstawy profilaktyki wrzodziejącego zapalenia esicy są absolutnie proste.. Rozwój tej choroby można zapobiec, jeśli wykluczyć wpływ wszystkich czynników, które mogą wywołać tę chorobę - zakaźne, mechaniczne, medyczne, promieniowanie.
Ogromną wagę przywiązuje się do zbilansowanej diety, dzięki której utrzymuje się prawidłowe tworzenie się i rozwój mas kałowych przez esicy..
Uwaga:
Ważną rolę odgrywają badania profilaktyczne w celu identyfikacji choroby na najwcześniejszych etapach..
Prognoza
Prognoza na wrzodziejące zapalenie esicy jest niejednoznaczna, ale nie krytyczna. Lekarz i pacjent powinni podjąć znaczne wysiłki w celu przywrócenia tkanek ściany jelita w miejscu owrzodzenia.. Proces pozbycia się choroby jest długi, możliwe są również nawroty..
Rokowania pogarszają się wraz z początkiem powikłań choroby - przede wszystkim perforacją, krwawieniem i nowotworem..
Kovtonyuk Oksana Vladimirovna, komentator medyczny, chirurg, lekarz konsultant



 długotrwałe zaparcia - z powodu naruszenia przejścia treści kałowej przez jelita grubego, jest on zagęszczany, tworzą się stałe cząstki kału, które systematycznie uszkadzają błonę śluzową esicy;
długotrwałe zaparcia - z powodu naruszenia przejścia treści kałowej przez jelita grubego, jest on zagęszczany, tworzą się stałe cząstki kału, które systematycznie uszkadzają błonę śluzową esicy; lokalizacja - w lewym rejonie biodrowym (podbrzusze);
lokalizacja - w lewym rejonie biodrowym (podbrzusze); sigmoidoskopia - cechy techniczne rektoromanoskopu (odmiany sprzętu endoskopowego) umożliwiają identyfikację zmian wrzodziejących w tych częściach esicy okrężnicy, które sąsiadują z odbytnicą;
sigmoidoskopia - cechy techniczne rektoromanoskopu (odmiany sprzętu endoskopowego) umożliwiają identyfikację zmian wrzodziejących w tych częściach esicy okrężnicy, które sąsiadują z odbytnicą; coprogram - krew, śluz, ropa (w przypadku wystąpienia ropnych powikłań) i złuszczony nabłonek jelitowy wykrywa się w kale;
coprogram - krew, śluz, ropa (w przypadku wystąpienia ropnych powikłań) i złuszczony nabłonek jelitowy wykrywa się w kale; leki przeciwbakteryjne, biorąc pod uwagę wrażliwość patogena zakaźnego, jeśli to konieczne - leki przeciw robakom;
leki przeciwbakteryjne, biorąc pod uwagę wrażliwość patogena zakaźnego, jeśli to konieczne - leki przeciw robakom;