
 Po jakiejkolwiek interwencji chirurgicznej pacjent nie może jej po prostu wziąć i natychmiast powrócić do normalnego trybu życia. Powód jest prosty - organizm musi przyzwyczaić się do nowych relacji anatomicznych i fizjologicznych (ostatecznie, w wyniku operacji, anatomii i interpozycji narządów, a także ich aktywności fizjologicznej) zostały zmienione.
Po jakiejkolwiek interwencji chirurgicznej pacjent nie może jej po prostu wziąć i natychmiast powrócić do normalnego trybu życia. Powód jest prosty - organizm musi przyzwyczaić się do nowych relacji anatomicznych i fizjologicznych (ostatecznie, w wyniku operacji, anatomii i interpozycji narządów, a także ich aktywności fizjologicznej) zostały zmienione.
Oddzielnym przypadkiem jest operacja na narządach jamy brzusznej, w pierwszych dniach, po których pacjent musi szczególnie ściśle przestrzegać zaleceń lekarza prowadzącego (w niektórych przypadkach sąsiadujących specjalistycznych konsultantów). Dlaczego, po operacji na narządach jamy brzusznej, czy pacjent potrzebuje określonego schematu i diety? Dlaczego nie można przyjąć i natychmiast wrócić do poprzedniego sposobu życia?
Czynniki mechaniczne, które negatywnie wpływają na działanie
Za okres pooperacyjny uważa się czas, jaki upływa od momentu zakończenia interwencji chirurgicznej (pacjent został wyniesiony z sali operacyjnej do oddziału) i do czasu ustąpienia tymczasowych zaburzeń (niedogodności), które są spowodowane poronieniem operacyjnym..
Zastanów się, co dzieje się podczas zabiegu chirurgicznego oraz w jaki sposób stan pooperacyjny pacjenta zależy od tych procesów - a więc od jego trybu.
Zazwyczaj typowym schorzeniem dla każdego narządu jamy brzusznej jest:
- leżeć cicho na właściwym miejscu;
- pozostawać w kontakcie wyłącznie z sąsiednimi władzami, które również zajmują należne im miejsce;
- wykonywać zadania określone przez naturę.

Podczas operacji stabilność tego systemu jest zepsuta. Niezależnie od tego, czy usunięcie zaostrzonego wyrostka, zszycie perforowanego owrzodzenia, czy wykonanie "naprawy" uszkodzonego jelita, chirurg nie może pracować tylko z chorym narządem i wymaga naprawy. Podczas zabiegu lekarz prowadzący stale kontaktuje się z innymi narządami jamy brzusznej: dotyka ich dłońmi i narzędziami chirurgicznymi, odsuwa je i przesuwa. Pozwól, aby taka traumatyzacja została zminimalizowana w jak największym stopniu, ale nawet najmniejszy kontakt chirurga i jego asystentów z narządami wewnętrznymi nie jest fizjologiczny dla narządów i tkanek..
 Krezka charakteryzuje się szczególną wrażliwością - cienką warstwą tkanki łącznej, za pomocą której organy brzucha są połączone z wewnętrzną powierzchnią ściany brzucha i przez którą zbliżają się gałęzie nerwów i naczynia krwionośne. Uraz krezki podczas operacji może prowadzić do bolesnego wstrząsu (pomimo faktu, że pacjent jest w stanie snu i nie reaguje na podrażnienie tkanek). Wyrażenie "Ciągnięcie za krezkę" w slangu chirurgicznym miało nawet znaczenie symboliczne - oznacza powodowanie znacznego dyskomfortu, powodującego cierpienie i ból (nie tylko fizyczne, ale także moralne).
Krezka charakteryzuje się szczególną wrażliwością - cienką warstwą tkanki łącznej, za pomocą której organy brzucha są połączone z wewnętrzną powierzchnią ściany brzucha i przez którą zbliżają się gałęzie nerwów i naczynia krwionośne. Uraz krezki podczas operacji może prowadzić do bolesnego wstrząsu (pomimo faktu, że pacjent jest w stanie snu i nie reaguje na podrażnienie tkanek). Wyrażenie "Ciągnięcie za krezkę" w slangu chirurgicznym miało nawet znaczenie symboliczne - oznacza powodowanie znacznego dyskomfortu, powodującego cierpienie i ból (nie tylko fizyczne, ale także moralne).
Czynniki chemiczne, które negatywnie wpływają na działanie
 Kolejnym czynnikiem wpływającym na stan pacjenta po zabiegu są leki stosowane przez anestezjologów podczas zabiegu chirurgicznego w celu złagodzenia bólu. W większości przypadków brzuszna operacja brzucha wykonywana jest w znieczuleniu, nieco rzadziej w znieczuleniu rdzeniowym..
Kolejnym czynnikiem wpływającym na stan pacjenta po zabiegu są leki stosowane przez anestezjologów podczas zabiegu chirurgicznego w celu złagodzenia bólu. W większości przypadków brzuszna operacja brzucha wykonywana jest w znieczuleniu, nieco rzadziej w znieczuleniu rdzeniowym..
Dzięki znieczulenie Substancje są wprowadzane do krwioobiegu, którego zadaniem jest wywołanie stanu snu leku i rozluźnienie przedniej ściany brzusznej, tak aby chirurg mógł operować. Ale oprócz tej właściwości, która jest cenna dla zespołu operacyjnego, takie preparaty również mają "minusy" (właściwości uboczne). Przede wszystkim jest to efekt depresyjny (depresyjny) na:
- centralny układ nerwowy;
- włókna mięśniowe jelit;
- włókna mięśni pęcherza.
Środki znieczulające, które są podawane podczas znieczulenie rdzeniowe, działają lokalnie, nie przygnębiają centralnego układu nerwowego, jelit i pęcherza - ale ich wpływ rozciąga się na pewną część rdzenia kręgowego i kończące się zakończenia nerwowe, które wymagają czasu, aby "pozbyć się" działania środków znieczulających, powrócić do poprzedniego stanu fizjologicznego i zapewnić unerwienie narządów i tkanki.
Zmiany pooperacyjne w jelicie
W wyniku działania leków, które anestezjolodzy wstrzyknęli podczas operacji w celu zapewnienia znieczulenia, jelita pacjenta przestają działać:
- włókna mięśniowe nie zapewniają perystaltyki (normalne skurczenie ściany jelita, w wyniku czego masy pokarmowe poruszają się w kierunku odbytu);
- na części błony śluzowej wydzielina śluzu jest zahamowana, co ułatwia przechodzenie masy pokarmowej przez jelita;
- skurcz odbytu.
 W rezultacie - przewód żołądkowo-jelitowy po operacji brzusznej wydaje się zamarzać. Jeśli w tym momencie pacjent zażyje co najmniej niewielką ilość pokarmu lub płynu, natychmiast zostanie wypchnięty z przewodu pokarmowego w wyniku odruchów wymiotnych.
W rezultacie - przewód żołądkowo-jelitowy po operacji brzusznej wydaje się zamarzać. Jeśli w tym momencie pacjent zażyje co najmniej niewielką ilość pokarmu lub płynu, natychmiast zostanie wypchnięty z przewodu pokarmowego w wyniku odruchów wymiotnych.
Ze względu na fakt, że leki, które spowodowały krótkotrwały niedowład jelita, po kilku dniach eliminują (opuszczają) krwiobieg, wznowione zostanie normalne przejście impulsów nerwowych wzdłuż włókien nerwowych ściany jelitowej i będzie działać ponownie. Normalnie, funkcja jelita wznawia się niezależnie, bez zewnętrznej stymulacji.. W w większości przypadków występuje to 2-3 dni po operacji. Czas może zależeć od:
- objętość operacji (jak szerokie narządy i tkanki zostały do niej wciągnięte);
- czas jego trwania;
- stopień uszkodzenia jelit podczas operacji.
Sygnałem o wznowieniu jelita jest uwolnienie gazów od pacjenta. To bardzo ważny punkt, wskazujący, że jelito poradziło sobie ze stresem operacyjnym.. Nic dziwnego, że chirurdzy żartobliwie nazywają wydzielanie gazów najlepszą muzyką pooperacyjną.
Zmiany pooperacyjne z OUN
Leki podawane w celu zapewnienia znieczulenia, po pewnym czasie całkowicie usunięte z krwiobiegu. Jednak podczas pobytu w ciele mają czas na wpływanie na struktury ośrodkowego układu nerwowego, wpływając na jego tkanki i hamując przechodzenie impulsów nerwowych przez neurony. W rezultacie u wielu pacjentów po operacji obserwuje się zaburzenia ośrodkowego układu nerwowego. Najczęściej:
- zaburzenia snu (pacjent zasypia ciężko, śpi lekko, budzi się z działania najdelikatniejszego środka drażniącego);
- płaczliwość;
- stan depresji;
- drażliwość;
- nieprawidłowości w pamięci (pomijanie twarzy, wydarzenia z przeszłości, drobne szczegóły niektórych faktów).
Zmiany pooperacyjne w skórze
Po operacji pacjent jest przez pewien czas zmuszany do przebywania wyłącznie na wznak.. W miejscach, gdzie struktury kostne są pokryte skórą prawie bez międzywarstw tkanek miękkich między nimi, kość naciska na skórę, powodując zakłócenie jej dopływu krwi i unerwienia. W rezultacie w miejscu nacisku pojawia się martwica skóry - tzw. Odleżyny. W szczególności powstają w takich obszarach ciała, jak:
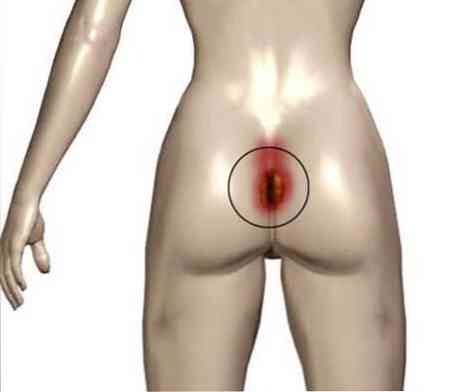 kręgosłup krzyżowy i ogon kości ogonowej;
kręgosłup krzyżowy i ogon kości ogonowej;- łopatki (ze skoliozą i różnymi wybrzuszeniami łopat, odleżyny mogą być asymetryczne);
- obcasy;
- kolana;
- żebra;
- palce;
- duże sztyfty kości udowych;
- stopy;
- kości kulszowe;
- grzebienie biodrowe;
- staw łokciowy.
Zmiany pooperacyjne w układzie oddechowym
 Często duże operacje brzuszne wykonuje się w znieczuleniu dotchawiczym. W przypadku tego pacjenta rurka dotchawicza jest wkładana do górnych dróg oddechowych, które są połączone z respiratorem.. Nawet przy ostrożnym podawaniu rura podrażnia błony śluzowe dróg oddechowych, czyniąc ją wrażliwą na czynnik zakaźny. Innym negatywnym aspektem wentylacji mechanicznej (sztucznej wentylacji płuc) podczas zabiegu jest niedoskonałość w dawkowaniu mieszaniny gazowej pochodzącej z respiratora do dróg oddechowych, a także fakt, że zwykle osoba nie oddycha taką mieszanką..
Często duże operacje brzuszne wykonuje się w znieczuleniu dotchawiczym. W przypadku tego pacjenta rurka dotchawicza jest wkładana do górnych dróg oddechowych, które są połączone z respiratorem.. Nawet przy ostrożnym podawaniu rura podrażnia błony śluzowe dróg oddechowych, czyniąc ją wrażliwą na czynnik zakaźny. Innym negatywnym aspektem wentylacji mechanicznej (sztucznej wentylacji płuc) podczas zabiegu jest niedoskonałość w dawkowaniu mieszaniny gazowej pochodzącej z respiratora do dróg oddechowych, a także fakt, że zwykle osoba nie oddycha taką mieszanką..
Oprócz czynników, które negatywnie wpływają na narządy układu oddechowego: po operacji ruch (klatka piersiowa) klatki piersiowej nadal nie jest zakończona, co prowadzi do zatorów w płucach. Wszystkie te czynniki w sumie mogą wywołać wystąpienie pooperacyjnego zapalenia płuc..
Zmiany pooperacyjne naczyń
Pacjenci cierpiący na choroby naczyniowe i krwiowe mają skłonność do tworzenia się i oddzielania zakrzepów krwi w okresie pooperacyjnym. Jest to ułatwione przez zmianę reologii krwi (jej właściwości fizyczne), która jest obserwowana w okresie pooperacyjnym. Momentem ułatwiającym jest również to, że pacjent przez pewien czas znajduje się w pozycji leżącej, a następnie rozpoczyna aktywność ruchową - czasami gwałtownie, w wyniku czego możliwe jest rozdarcie już istniejącego skrzepliny.. Głównie zmiany zakrzepowe w okresie pooperacyjnym podlegają naczyniom kończyn dolnych.

Zmiany pooperacyjne w układzie moczowo-płciowym
Często po operacji na narządach jamy brzusznej pacjent nie może oddawać moczu. Istnieje kilka powodów:
- niedowład włókien mięśniowych ściany pęcherza moczowego z powodu ekspozycji na leki, które zostały wstrzyknięte podczas operacji w celu zapewnienia snu lekarstw;
- Spazm zwieracza pęcherza z tych samych powodów;
- trudności w oddawaniu moczu ze względu na fakt, że odbywa się to w sposób niezwykły i nieodpowiedni dla tego stanowiska - leżący.
Dieta po operacji brzusznej
 Dopóki jelita nie zarabia się, ani jem, ani piję, pacjent nie może. Pragnienie jest osłabione przez nałożenie na usta kawałka bawełny lub kawałka gazy zwilżonej wodą. W bezwzględnej większości przypadków praca jelita wznawia się niezależnie. Jeśli proces jest trudny - wstrzykuj leki stymulujące perystaltykę (Prozerin). Od momentu wznowienia perystaltyki pacjent może przyjmować wodę i pokarm - ale trzeba zacząć od małych porcji.. Jeśli w jelicie gromadzą się gazy, ale nie mogą się wydostać, stawiają one rurę parową.
Dopóki jelita nie zarabia się, ani jem, ani piję, pacjent nie może. Pragnienie jest osłabione przez nałożenie na usta kawałka bawełny lub kawałka gazy zwilżonej wodą. W bezwzględnej większości przypadków praca jelita wznawia się niezależnie. Jeśli proces jest trudny - wstrzykuj leki stymulujące perystaltykę (Prozerin). Od momentu wznowienia perystaltyki pacjent może przyjmować wodę i pokarm - ale trzeba zacząć od małych porcji.. Jeśli w jelicie gromadzą się gazy, ale nie mogą się wydostać, stawiają one rurę parową.
Danie, które najpierw podaje się pacjentowi po wznowieniu perystaltyki, to chuda, cienka zupa z bardzo małą ilością ugotowanych płatków, która nie powoduje tworzenia się gazu (gryka, ryż) i tłuczonych ziemniaków. Pierwszy posiłek powinien być w ilości dwóch lub trzech łyżek stołowych. Po półgodzinie, jeśli organizm nie odrzucił jedzenia, możesz podać kolejne dwie lub trzy łyżki - i tak dalej, zwiększając do 5-6 posiłków z niewielką ilością pokarmu dziennie. Pierwsze posiłki są skierowane nie tyle do zaspokojenia głodu, co do "przyzwyczajenia" przewodu żołądkowo-jelitowego do jego tradycyjnej pracy..
Nie używaj siły w przewodzie pokarmowym - jeszcze lepiej pacjent będzie głodny. Nawet gdy jelito działa, pośpieszna ekspansja diety i obciążenie przewodu żołądkowo-jelitowego może prowadzić do tego, że żołądek i jelita nie mogą sobie poradzić, spowoduje to wymioty, które z powodu wstrząsu przedniej ściany brzusznej będą miały negatywny wpływ na ranę pooperacyjną.. Dieta jest stopniowo powiększana w następującej kolejności:
- chude zupy;
- tłuczone ziemniaki;
- kremowa owsianka;
- jajko na miękko;
- przemoczone grzanki białego chleba;
- gotowane i puree warzywa;
- kotły parowe;
- pikantna herbata.
Ponadto przez 10-14 dni pacjent musi przestrzegać diety dietetycznej stosowanej w leczeniu chorób żołądkowo-jelitowych - jest to wyjątek od następujących rodzajów żywności:
- tłuste;
- ostry;
- słony;
- kwaśny;
- smażone;
- słodki
- włókno;
- rośliny strączkowe;
- kawa;
- alkohol.
Następnie zestaw naczyń stopniowo rozszerza się w kierunku zwykłej diety, która miała miejsce w okresie przedoperacyjnym pacjenta..
Czynności pooperacyjne związane z pracą ośrodkowego układu nerwowego
Zmiany w ośrodkowym układzie nerwowym z powodu znieczulenia są w stanie same zniknąć w okresie od 3 do 6 miesięcy po operacji. Dłuższe zaburzenia wymagają konsultacji z neurologiem i leczenia neurologicznego. (często ambulatoryjnie, pod nadzorem lekarza). Niewyspecjalizowane działania to:
- utrzymywanie przyjaznej, spokojnej, optymistycznej atmosfery otoczonej pacjentem;
- terapia witaminowa;
- niestandardowe metody - terapia delfinami, arteterapia, hipoterapia (korzystny efekt komunikacji z końmi).
Zapobieganie odleżynom po operacji
W okresie pooperacyjnym odleżyny są łatwiejsze do zapobieżenia niż leczyć.. Środki zapobiegawcze należy wykonywać od pierwszej minuty, w której pacjent znajduje się w pozycji leżącej. To jest:
- ocierać zagrożone miejsca alkoholem (należy go rozcieńczyć wodą, aby nie dopuścić do poparzenia);
- kręgi pod miejscami, w których występują odleżyny (kość krzyżowa, stawy łokciowe, pięty), tak aby obszary ryzyka były jakby zawieszone - w rezultacie fragmenty kości nie zmiażdżą obszarów skóry;
- masowanie tkanek w obszarach ryzyka w celu poprawy ich ukrwienia i unerwienia, a tym samym trofizm (lokalne odżywianie);
- terapia witaminowa.
Jeśli odleżyny nadal występują, są zwalczane przez:
- środki suszące (jasnozielone);
- leki poprawiające trismizm tkanek;
- maści do gojenia się ran, żele i kremy (takie jak pantenol);
- leki przeciwbakteryjne (w celu zapobiegania zakażeniu).
Zapobieganie pooperacyjnemu zapaleniu płuc
Najważniejsze zapobieganie zatorom w płucach - wczesna aktywność:
- wczesne wstawanie z łóżka, jeśli to możliwe;
- regularne spacery (krótkie, ale częste);
- gimnastyka.
Jeżeli z powodu okoliczności (duża objętość operacji, powolne gojenie się rany pooperacyjnej, obawa przed wystąpieniem przepukliny pooperacyjnej), pacjent zmuszony jest leżeć w pozycji leżącej na plecach, angażując środki zapobiegające stagnacji narządów oddechowych:
 pacjent pompujący zwykłe dziecięce balony;
pacjent pompujący zwykłe dziecięce balony;- wibrująca skrzynia;
- Ładowanie na poziomie obręczy barkowej (zwoje tułowia w pozycji siedzącej, zginanie ramion w stawach barkowych itp.).
Zapobieganie tworzeniu się skrzepów krwi i oddzielaniu zakrzepów krwi
Przed zabiegiem pacjenci, osoby starsze lub cierpiące na choroby naczyniowe lub zmiany w układzie krzepnięcia krwi, są dokładnie badane - podano:
- retofazografia;
- koagulogram;
- oznaczanie wskaźnika protrombiny.
W trakcie operacji, jak również w okresie pooperacyjnym, nogi tych pacjentów są starannie obandażowane. Podczas leżenia w łóżku kończyny dolne powinny znajdować się w stanie podniesionym (pod kątem 20-30 stopni względem płaszczyzny łóżka). Stosowana jest także terapia przeciwzakrzepowa. Jej przebieg jest zalecany przed operacją i kontynuowany w okresie pooperacyjnym..
Działania mające na celu wznowienie normalnego oddawania moczu
 Jeśli w okresie pooperacyjnym pacjent nie może oddać moczu, skorzystaj z dobrej starej niezawodnej metody stymulacji oddawania moczu - szumu wody. Aby to zrobić, wystarczy otworzyć kran w oddziale do wody z niego poszedł. Niektórzy pacjenci, słysząc o tej metodzie, zaczynają mówić o gęstym szamanizmie lekarzy - w rzeczywistości nie są to cuda, ale tylko odruchowa reakcja pęcherza..
Jeśli w okresie pooperacyjnym pacjent nie może oddać moczu, skorzystaj z dobrej starej niezawodnej metody stymulacji oddawania moczu - szumu wody. Aby to zrobić, wystarczy otworzyć kran w oddziale do wody z niego poszedł. Niektórzy pacjenci, słysząc o tej metodzie, zaczynają mówić o gęstym szamanizmie lekarzy - w rzeczywistości nie są to cuda, ale tylko odruchowa reakcja pęcherza..
W przypadkach, gdy metoda nie pomaga, wykonaj cewnikowanie pęcherza..
Zalecenia ogólne
Po operacji na narządach jamy brzusznej pacjent znajduje się w pozycji leżącej w pierwszych dniach.. Okresy, w których może wstać z łóżka i zacząć chodzić, są ściśle indywidualne i zależą od:
- objętość operacji;
- czas jego trwania;
- wiek pacjenta;
- jego ogólny stan;
- obecność współistniejących chorób.
Po nieskomplikowanej i wolumetrycznej operacji (przepuklina, appendektomia itp.) Pacjenci mogą być podnoszeni już 2-3 dni po operacji.. Objętościowe zabiegi chirurgiczne (w przypadku przełomowych wrzodów, usunięcia uszkodzonej śledziony, zszywania urazów jelit itp.) Wymagają dłuższego leżenia przez co najmniej 5-6 dni - najpierw pacjent może usiąść w łóżku, dyndając nogami, a następnie stać i dopiero wtedy zacznij robić pierwsze kroki.
Aby uniknąć wystąpienia przepukliny pooperacyjnej, zaleca się noszenie bandaży u pacjentów:
- ze słabą przednią ścianą brzucha (w szczególności z niewytrenowanymi mięśniami, wiotkość układu mięśniowego);
- otyłe;
- w wieku;
- ci, którzy byli już operowani z powodu przepukliny;
- nowo narodzone kobiety.
Należy zwrócić szczególną uwagę na higienę osobistą, procedury wodne, wentylację komory. Osłabieni pacjenci, którym pozwolono wstać z łóżka, ale są trudni do wykonania, są zabierani na świeże powietrze na wózkach inwalidzkich.
Palacze zdecydowanie zaleca się rzucić palenie co najmniej w okresie pooperacyjnym..
We wczesnym okresie pooperacyjnym może wystąpić silny ból w obszarze rany pooperacyjnej. Są zatrzymywane (usuwane) przez znieczulenia.. Nie zaleca się tolerowania bólu u pacjenta - impulsy bólowe podrażniają centralny układ nerwowy i go wyczerpują, co jest obarczone w przyszłości (zwłaszcza w starszym wieku) różnorodnymi chorobami neurologicznymi.
Kovtonyuk Oksana Vladimirovna, komentator medyczny, chirurg, lekarz konsultant


 kręgosłup krzyżowy i ogon kości ogonowej;
kręgosłup krzyżowy i ogon kości ogonowej; pacjent pompujący zwykłe dziecięce balony;
pacjent pompujący zwykłe dziecięce balony;