
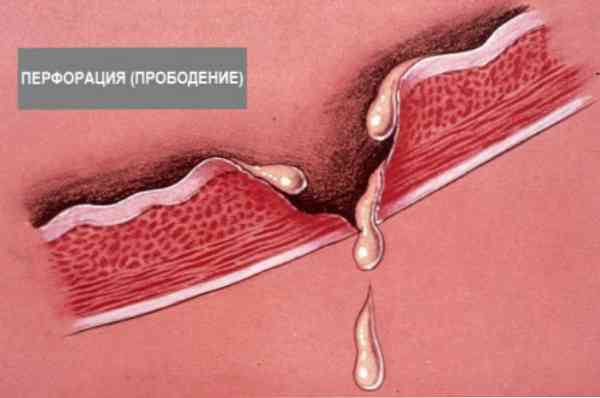
 Perforacja żołądka nazywana jest formowaniem otworu w ścianie tego narządu, któremu towarzyszy uwalnianie treści żołądkowej do jamy brzusznej..
Perforacja żołądka nazywana jest formowaniem otworu w ścianie tego narządu, któremu towarzyszy uwalnianie treści żołądkowej do jamy brzusznej..
Ten stan patologiczny nie jest odrębną chorobą, ale towarzyszy wielu chorobom gastroenterologicznym i chirurgicznym..
Dane ogólne
Zwróć uwagęPerforację żołądka obserwuje się u jednej osoby na 5 tysięcy dorosłych - liczba ta jest uważana za wysoką..
Stan ten może komplikować wiele chorób żołądka, ale najczęściej rozwija się z wrzodami żołądka - co dziesiąty pacjent spośród wszystkich zdiagnozowanych. I wśród wszystkich schorzeń, które komplikują wrzód żołądka, obserwuje się go w 15% wszystkich przypadków klinicznych.
Jest ważnyNajczęściej cierpią na to młodzi mężczyźni w wieku produkcyjnym - od 20 do 40 lat (chociaż w ciągu ostatnich 10 lat tendencja ta jest taka, że pacjenci w wieku ponad 50 lat i starsi cierpią z powodu tej patologii). Ogólnie rzecz biorąc, u mężczyzn perforacja żołądka z różnych przyczyn występuje 15-20 razy częściej niż u kobiet..
 Szczyt perforacji żołądka przypada na okres jesienno-wiosenny. Wyjaśnia to sezonowe zaostrzenie się wrzodów żołądka w żołądku - właśnie w tej diagnozie najczęściej występuje perforacja żołądka..
Szczyt perforacji żołądka przypada na okres jesienno-wiosenny. Wyjaśnia to sezonowe zaostrzenie się wrzodów żołądka w żołądku - właśnie w tej diagnozie najczęściej występuje perforacja żołądka..
Naruszenie integralności żołądka z innych, nie-wrzodowych przyczyn stanowi około 10% wszystkich przypadków klinicznych - dzieci w wieku szkolnym i młodzi ludzie w wieku od 20 do 30 lat cierpią głównie.
Pojawienie się tej patologii nie tylko samo w sobie stwarza problemy, ale także sygnalizuje fakt zaniedbania choroby - słaba diagnoza lub jej całkowita nieobecność
Powody
Przebicie żołądka jest najczęstsze w takich chorobach i stanach patologicznych jak:
- długotrwałe i okresowe zaostrzenie choroby wrzodowej żołądka. Przy ustalaniu, jak długo obserwuje się owrzodzenie u pacjentów, należy pamiętać, że osoby w podeszłym wieku mogą nie mieć historii wrzodziejącej, ponieważ taki wiek (od 60 do 70 lat, czasami starszy) charakteryzuje się skasowanym obrazem klinicznym choroby;
- warunki wstrząsów;
- nadużywanie alkoholu;
- niewłaściwe i niekontrolowane leki niektórych grup farmakologicznych;
- przejadanie się;
- długotrwałe przeciążenie fizyczne i psycho-emocjonalne (chociaż przypadki perforacji żołądka opisywane są również na tle ostrego, piorunującego wrzodu z powodu wyraźnej sytuacji stresowej);
- czynnik zakaźny - w szczególności obecność w jamie żołądka Helicobacter pylori. Należy pamiętać, że patogen ten stwierdzono u 95% pacjentów z chorobą wrzodową, ale ostre wrzody w większości przypadków nie są z nią związane.
Czynniki, które bezpośrednio przyczyniają się do perforacji żołądka w miejscu owrzodzenia to:
- powolne, ale trwałe zniszczenie wszystkich warstw żołądka kwasem solnym wytwarzanym przez jego własne komórki;
- zwiększone ciśnienie w jamie żołądka;
- obecność czynnika zakaźnego.
Choroby są podświetlane, wobec czego najczęściej w ścianie żołądka tworzy się dziura. To jest:
- lecznicze wrzody (na tle przyjmowania leków agresywnie działających na ścianę żołądka);
- niektóre zaburzenia endokrynologiczne. Najważniejszym z nich jest zespół Zollingera-Ellisona - powstawanie specyficznego guza w trzustce lub dwunastnicy, który produkuje gastrynę, hormon, który stymuluje produkcję pepsyny w żołądku, co zwiększa kwasowość środowiska żołądkowego, a tym samym wrzodziejące (wrzodziejące) a) działanie na błonę śluzową żołądka;
- wrzody hepatogenne (występują na tle zmian w wątrobie);
- owrzodzenia trzustkowe (powstaje w patologii trzustki);
- ostry wrzód na tle choroby Leśniowskiego-Crohna - ziarniniakowe zmiany całego przewodu żołądkowo-jelitowego, w tym żołądka.
Ponadto ostry perforowany wrzód żołądka może być powikłaniem chorób innych narządów i układów - najczęściej:
- ostry zawał mięśnia sercowego (głównie rozległy);
- palić choroby - zmiany w wielu narządach i systemach z oparzeniem określonej lokalizacji;
- udar jest naruszeniem krążenia mózgowego w niedokrwieniu (pozbawienie tlenu) lub krwotoku (krwotok w tkance mózgowej) typu.
Przebieg choroby
Przebicie żołądka może występować w kilku postaciach:
- typowa forma - wraz z nią zawartość żołądka (częściowo strawione pokarmy, śluz żołądkowy, wydzielina żołądkowa) przez patologiczne otwarcie, które tworzy się w ścianie żołądka, przenika do jamy brzusznej, wchodzi do powierzchni ciemieniowej (od wewnątrz żołądka) i trzewnej (pokrywającej organy jamy brzusznej) w otrzewnej i rozpoczyna rozwój zapalenia otrzewnej;
 nietypowa forma - perforacja tworzy się w ścianie żołądka, ale jest pokryta przez pobliskie narządy i tkanki. Mogą to być: większa sieć (tłuszczowy fartuch, swobodnie zwisający w jamie brzusznej i pokrywający jej narządy), trzustka, lewy płat wątroby, pętla cienkich (częściej) lub grubszych (rzadziej) jelit, fałdy błony śluzowej żołądka, fragment pokarmu;
nietypowa forma - perforacja tworzy się w ścianie żołądka, ale jest pokryta przez pobliskie narządy i tkanki. Mogą to być: większa sieć (tłuszczowy fartuch, swobodnie zwisający w jamie brzusznej i pokrywający jej narządy), trzustka, lewy płat wątroby, pętla cienkich (częściej) lub grubszych (rzadziej) jelit, fałdy błony śluzowej żołądka, fragment pokarmu;- formie wraz z rozwojem penetracji - w tym samym czasie dno perforacji nie otwiera się do jamy brzusznej, ale "spoczywa" na sąsiednich narządach, owrzodzenie wydaje się na nie wkradać - proces destrukcji tkanki również zaczyna się w nich.
Najczęściej perforacja żołądka odbywa się w takich miejscach tego narządu, jak:
- przednia ściana;
- tylna ściana;
- większa krzywizna
- mała krzywizna.
Objawy
Obraz kliniczny perforacji ściany żołądka jest dość zróżnicowany i zależy od stadium tego patologicznego stanu..
Podczas perforacji żołądka istnieją trzy kolejne etapy:
- szok;
- fałszywe (lub wymyślone) dobro;
- zapalenie otrzewnej.
Etap wstrząsu rozpoczyna się od momentu przebicia ściany żołądka, a jej zawartość opada na powierzchnię arkuszy otrzewnej.. Główne objawy kliniczne tego etapu są następujące:
- ból brzucha;
- pogorszenie stanu ogólnego;
- zmiana w zachowaniu pacjenta.
Charakterystyka bólu:
 pojawia się nagle - to nieznośny ból, który pacjenci charakteryzują się następująco: "Niczym nóż nożem w żołądku" - dlatego nazywany jest również bólem sztyletu;
pojawia się nagle - to nieznośny ból, który pacjenci charakteryzują się następująco: "Niczym nóż nożem w żołądku" - dlatego nazywany jest również bólem sztyletu;- lokalizacja - najpierw pojawia się w nadbrzuszu (górne piętro jamy brzusznej), a następnie szybko rozprzestrzenia się w całym odwłoku;
- na napromieniowanie - w zasadzie nigdzie nie daje;
- siłą - najsilniejsze tortury;
- przez manifestację - stałą, wzrastającą wraz z postępem zmian patologicznych w jamie brzusznej z powodu podrażnienia przez kwaśne treści żołądkowe liści otrzewnej.
Obserwowane są następujące zmiany w zachowaniu pacjenta:
- podniecenie;
- chory pośpiech, nie znajdujący dla siebie miejsca, krzycz.
Faza fałszywego samopoczucia pojawia się w ciągu 6-7 godzin od wystąpienia choroby. Pacjent czuje się lepiej, ból ustępuje, a czasami może całkowicie zniknąć. Ten etap może trwać do dwunastu godzin, ale zwykle trwa kilka godzin, po czym pacjent znowu staje się gorzej..
Po etapie wyimaginowanego samopoczucia następuje nieuniknione pogorszenie z powodu rozwoju fazy zapalenia otrzewnej. Obserwowano takie objawy kliniczne:
- zwiększony ból brzucha;
- stan zmierzchu;
- zmniejszenie ilości wydalanego moczu dziennie - do bezmoczu (całkowity brak).
W nietypowej postaci, gdy otwór utworzony w ścianie żołądka jest pokryty fragmentami sąsiadujących tkanek lub pokarmu, objawy są takie same, ale mniej wyraźne, ponieważ kwasowa zawartość żołądka może wnikać do jamy brzusznej w ograniczonych ilościach. Również podrażnienie otrzewnej może być ograniczone, jeśli w jamie brzusznej występuje wiele zrostów - nie pozwalają one na rozprzestrzenienie się kwaśnej treści żołądkowej w jamie brzusznej.. Nietypowy przepływ z zakrytą perforacją może być:
 krótkoterminowe, gdy obiekt zamykający otwór w żołądku zostaje przesunięty, a postać nietypowa zostaje przekształcona w zwykłą formę perforacji;
krótkoterminowe, gdy obiekt zamykający otwór w żołądku zostaje przesunięty, a postać nietypowa zostaje przekształcona w zwykłą formę perforacji;- długotrwałe - zawartość żołądka jednocześnie wchodzi do jamy brzusznej, następnie nie wypływa z żołądka, ponieważ otwór jest zamknięty przez pobliskie narządy i tkanki (efekt ten ułatwia szybki rozwój miejscowego zapalenia otrzewnej, kiedy powstaje duża ilość fibryny, która "przywiera" sąsiadujące organy do żołądka w miejscu perforacji).
Zakryta forma perforacji żołądka może płynąć znacznie łatwiej, w niektórych przypadkach obserwowano nawet samoleczenie.
Komplikacje
Typowe powikłania perforacji żołądka to:
- zapalenie otrzewnej;
- septyczne uszkodzenie ciała;
- różne typy wstrząsów (opiera się na wyraźnym naruszeniu mikrokrążenia tkankowego) - w szczególności ból i septyczny.
Diagnostyka
Jest ważnyObjawy bólu sztyletu, rozlanego bólu w jamie brzusznej, szybkiego pogorszenia się stanu pacjenta i choroby wrzodowej w wywiadzie pozwolą na rozpoznanie perforacji żołądka z dużą dozą pewności..
Diagnoza pomoże potwierdzić dane z badań fizycznych, instrumentalnych i laboratoryjnych.. Konieczne jest obawianie się zakrytej perforacji - objawy mogą zostać zamazane, a diagnoza zostanie uznana za nieprawidłową, ale w każdej chwili może nastąpić przemieszczenie narządów lub tkanek przykrywających, a zawartość żołądka ponownie wejdzie do jamy brzusznej (pomimo faktu, że otrzewna jest już zagrożona).
Na etapie szokowym dane fizyczne są następujące:
 podczas oglądania - nawet przy wyglądzie pacjenta, możemy stwierdzić gwałtowne pogorszenie stanu ogólnego. Próbując złagodzić stan, pacjent przyjmuje pozycję wymuszoną - leży na boku, przyciska kolana do żołądka (tzw. Pozycja płodowa, w której zmniejsza się rozciąganie i podrażnienie otrzewnej). Skóra i widoczne błony śluzowe są blade i wilgotne, język pozostaje wilgotny, ale lekko pokryty białym nalotem, którego ilość zwiększa się wraz z postępem patologii;
podczas oglądania - nawet przy wyglądzie pacjenta, możemy stwierdzić gwałtowne pogorszenie stanu ogólnego. Próbując złagodzić stan, pacjent przyjmuje pozycję wymuszoną - leży na boku, przyciska kolana do żołądka (tzw. Pozycja płodowa, w której zmniejsza się rozciąganie i podrażnienie otrzewnej). Skóra i widoczne błony śluzowe są blade i wilgotne, język pozostaje wilgotny, ale lekko pokryty białym nalotem, którego ilość zwiększa się wraz z postępem patologii;- badanie palpacyjne (palpacyjne) brzucha - wyraźne napięcie brzucha, silny ból brzucha, ale objawy podrażnienia otrzewnej są nieobecne lub łagodne;
- perkusja (pukanie) brzucha - bolesność występuje również w jamie brzusznej;
- podczas osłuchiwania (odsłuchu fonendoskopem) brzucha - dane na tym etapie nie są zbyt pouczające, chociaż może już pojawić się osłabienie hałasu perystaltycznego.
- z kontrolą hemodynamiczną - puls staje się coraz rzadszy (czasami - dolna granica normy, której nigdy nie zaobserwowano u danego pacjenta), spada ciśnienie krwi.
Na etapie wyimaginowanego samopoczucia dane fizyczne będą następujące:
- po zbadaniu wzrokowo stwierdza się, że pacjent jest coraz lepszy, jest bardziej aktywny, nie jest już w pozycji wymuszonej, może zmienić swoją postawę, ale wciąż zakrywa żołądek dłońmi. Skóra i błony śluzowe są umiarkowanie blade, język jest wilgotny, pokryty umiarkowaną ilością białej patyny;
- z palpacją brzucha - jego napięcie nieznacznie się zmniejsza, ale pojawia się obrzęk i stopniowo wzrasta, ból jest nieco mniejszy niż na etapie wstrząsu;
- z udarem - ból w całym odwłoku;
- podczas osłuchiwania - dźwięk perystaltyczny gwałtownie słabnie i znika, rozwija się stan "cichego brzucha";
- z kontrolą hemodynamiczną - zwiększa się częstość tętna, pojawiają się arytmie, ciśnienie krwi pozostaje niskie (prawie na tym samym poziomie co w poprzednim etapie).
Na etapie zapalenia otrzewnej określa się następujące fizyczne dane do badania:
- po zbadaniu jest bardzo widoczne, że ogólny stan pacjenta pogarsza się, postępuje pogorszenie. Pacjent jest zahamowany, reakcja na to, co się dzieje, jest spowolniona. Żołądek jest spuchnięty. Skóra ma charakterystyczny ziemisty szary kolor, pokryty lepkim w dotyku, a następnie wyraźna bladość widocznych błon śluzowych. Język jest suchy, pokryty białym, a wraz z postępem choroby - brudny kwiat;
- z palpacją brzucha - wyraźne napięcie przedniej ściany brzucha (chirurdzy mówią: "żołądek jest jak deska"), silny ból w całym żołądku, obserwuje się objawy podrażnienia otrzewnej;
- słuchanie brzucha - nieobecny jest dźwięk perystaltyczny. W rzadkich przypadkach mogą pojawić się odgłosy z jelit..
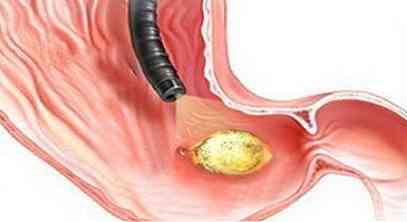
Głównym celem potwierdzenia perforacji żołądka są instrumentalne metody diagnozy, a mianowicie:
- Panoramiczna fluoroskopia i wykresy narządów jamy brzusznej - dzięki temu można wykryć gaz i wysięk w jamie brzusznej, które pojawiły się tutaj z powodu ich przenikania z żołądka;
- badanie ultrasonograficzne jamy brzusznej (USG) - może być wykorzystane do wykrycia wysięku w jamie brzusznej;
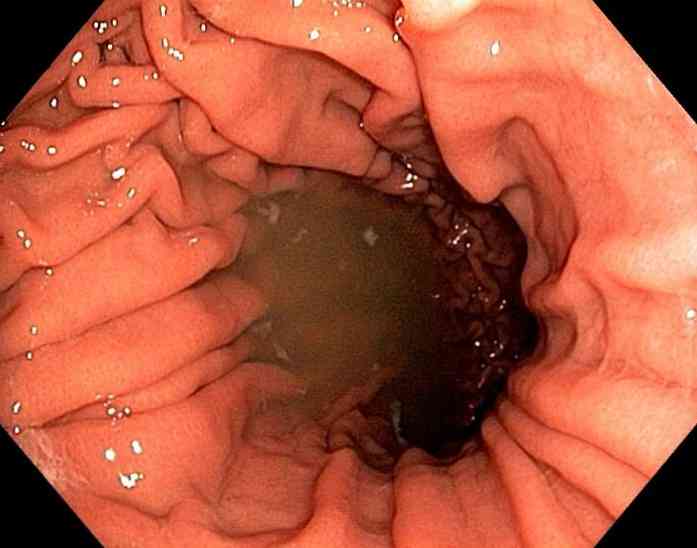 esophagogastroduenoskopia (EFGDS) - za pomocą endoskopu wykrywa się patologiczne otwarcie w ścianie żołądka. EFGDS należy wykonywać ostrożnie, aby w razie przypadkowego uderzenia endoskopu w światło otworu nie powiększać i nie pogłębiać wyjścia treści żołądkowej do jamy brzusznej;
esophagogastroduenoskopia (EFGDS) - za pomocą endoskopu wykrywa się patologiczne otwarcie w ścianie żołądka. EFGDS należy wykonywać ostrożnie, aby w razie przypadkowego uderzenia endoskopu w światło otworu nie powiększać i nie pogłębiać wyjścia treści żołądkowej do jamy brzusznej;- diagnostyczna laparoskopia - wykonuje się, jeśli pojawiły się wątpliwości w momencie rozpoznania, a także podejrzewa się nietypową (zakrytą) perforację żołądka;
- laparotomia diagnostyczna - w przypadku niejasnych lub niewyraźnych objawów chirurdzy mogą wykonać przedni otwór brzuszny w celach diagnostycznych. Po potwierdzeniu perforacji, laparotomia diagnostyczna automatycznie staje się normalną operacją terapeutyczną, podczas której eliminuje się otwór w ścianie żołądka i skutki perforacji..
Laboratoryjne metody diagnostyczne nie mają decydującego znaczenia w diagnostyce perforacji żołądka, ale są wykorzystywane w złożonej diagnostyce w celu uzyskania ogólnego obrazu - używają:
- pełna morfologia krwi - wzrost liczby leukocytów i ESR potwierdza postęp procesu zapalnego w zapaleniu otrzewnej;
- analiza moczu - w przypadku wystąpienia zapalenia otrzewnej zmniejsza się ilość moczu, zwiększa się ciężar właściwy, krwinki czerwone i krwinki białe znajdują się w moczu.
Diagnostyka różnicowa
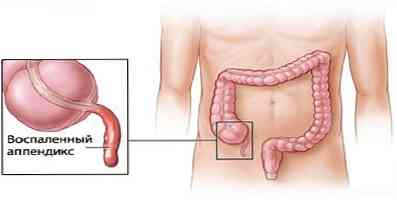
Wiele objawów występujących podczas perforacji żołądka jest również charakterystycznych dla innych chorób i stanów chorobowych, które zalicza się do grupy patologii ostrej jamy brzusznej. Różnicowe (charakterystyczne) rozpoznanie perforacji żołądka powinno być przeprowadzane z patologiami takimi jak:
- ostre zapalenie wyrostka robaczkowego;
- ostre zapalenie pęcherzyka żółciowego;
- ostre zapalenie trzustki;
- martwica trzustki;
- wątrobowa kolka;
- kolka nerkowa;
- zniszczenie (rozpad) złośliwego guza;
- uraz brzucha;
- niedrożność naczyń jelitowych w jelitach.
Również perforacja żołądka powinna być w niektórych przypadkach odróżniana od chorób nie tylko układu trawiennego i innych - najczęściej:
- pęknięcie tętniaka (występu) aorty brzusznej;
- zawał mięśnia sercowego;
- gorsze zapalenie płuc lub zapalenie płuc z inną lokalizacją, powikłaną odma opłucnową (przebicie powietrza do jamy opłucnej) lub zapalenie opłucnej (zapalenie opłucnej).
Leczenie
Podczas perforacji żołądka pacjenta jest on niezwłocznie hospitalizowany w oddziale chirurgicznym, gdzie jest przygotowany do interwencji chirurgicznej.. Stosowana jest także terapia konserwatywna - jej cel:
- przygotowanie pacjenta do operacji;
- korekta zaburzeń, które wystąpiły w organizmie z powodu zapalenia otrzewnej.
Podstawą leczenia zachowawczego są następujące cele:
- głód;
- inscenizacja sondy nosogastrycznej do usuwania zawartości żołądka;
- masywna terapia infuzyjna - roztwory soli fizjologicznej, elektrolity, glukoza, preparaty białkowe, składniki krwi (świeżo mrożone osocze) są wstrzykiwane dożylnie;
- terapia antybiotykowa - aby zapobiec skutkom infekcji otrzewnej, a jeśli już się rozwinęła, wyeliminować je;
- leki hormonalne - są one stosowane z naruszeniem hemodynamiki, która może rozwinąć się ze względu na stan szoku pacjenta.
Celem operacji jest zatrzymanie przepływu treści żołądkowej do jamy brzusznej.. W przypadku perforacji takie metody chirurgiczne są stosowane jako:
- zamknięcie otworów żołądka. Jest wykonywany w przypadku ostrego wrzodu, gdy nie zaobserwowano przedłużonego przebiegu choroby wrzodowej, co oznacza, że nie ma wyraźnych zmian w ścianie żołądka. Szycie odbywa się również u pacjentów w podeszłym wieku, gdy bardziej rozbudowana objętość operacji jest niebezpieczna (ze względu na ryzyko chirurgiczne i anestetyczne);
- wycięcie brzegów owrzodzenia i zszycie otworu;
- jeśli występuje historia choroby wrzodowej, wówczas oprócz zszycia perforacji lub szycia za pomocą wycięcia brzegów owrzodzenia, wykonaj przecięcie nerwu błędnego, zmniejszając w ten sposób wytwarzanie kwasu w żołądku i ryzyko dalszego rozwoju wrzodu trawiennego;
- jeśli perforacja jest spowodowana znaczącymi zmianami spowodowanymi przedłużającym się wrzodem trawiennym, przeprowadza się częściowe usunięcie żołądka;
- jeśli perforacja owrzodzenia wystąpi w końcowej, odźwiernikowej części żołądka, wówczas wykonuje się jej plastyczność.
Ostatnio leczenie endoskopowe tej patologii staje się coraz bardziej popularne, gdy endoskop jest wprowadzany do jamy brzusznej przez mały otwór w ścianie jamy brzusznej, a tamponada (pokrywa) otworu utworzonego w ścianie żołądka jest wprowadzana do jamy brzusznej..
Jeśli perforacja żołądka jest spowodowana chorobą wrzodową, to po operacji pacjent powinien być dokładniej zbadany i należy zalecić leczenie zachowawcze choroby wrzodowej.. W jego rdzeniu:
- dietetyczne jedzenie;
- terapia antybiotykowa mająca na celu wyeliminowanie Helicobacter pylori;
- zniesienie niesteroidowych leków przeciwzapalnych, które wywołują powstawanie wrzodów żołądka;
- powlekanie leków, które chronią błonę śluzową żołądka przed czynnikami agresywnymi.
Takie leczenie jest konieczne, aby zapobiec ponownej perforacji ściany żołądka..
Zapobieganie
Podstawą zapobiegania perforacji żołądka jest tzw. Profilaktyka wtórna - czyli zapobieganie wszystkim chorobom i stanom, które mogą być skomplikowane przez perforację ściany żołądka. Przede wszystkim strzeż się:
- wrzód żołądka;
- alkoholowe uszkodzenie ściany żołądka;
- niedostateczne przyjmowanie niektórych leków (głównie niesteroidowe leki przeciwzapalne);
- przedłużony stres psycho-emocjonalny.
Należy również rzucić palenie, ponieważ nikotyna kradnie tkankę żołądkową - upośledza ich ukrwienie, a zatem zdolność do regeneracji (przywrócenia).
Pacjenci z chorobą wrzodową żołądka powinni przebywać w przychodni i okresowo poddawać się badaniu przez gastroenterologa.
Prognoza
 Prognozy dotyczące perforacji ściany żołądka są zawsze poważne., ponieważ zmiany w otrzewnej wywołane działaniem kwaśnej zawartości żołądka pojawiają się u niej szybko, ponadto pogorszenie ogólnego stanu organizmu jest pogarszane z powodu szoku pod wpływem bólu. Opóźnienie w ustaleniu prawidłowej diagnozy pogarsza szanse pacjenta.
Prognozy dotyczące perforacji ściany żołądka są zawsze poważne., ponieważ zmiany w otrzewnej wywołane działaniem kwaśnej zawartości żołądka pojawiają się u niej szybko, ponadto pogorszenie ogólnego stanu organizmu jest pogarszane z powodu szoku pod wpływem bólu. Opóźnienie w ustaleniu prawidłowej diagnozy pogarsza szanse pacjenta.
W wieku 20-45 lat śmiertelność z powodu perforacji żołądka wynosi od 1 do 5%. U pacjentów w podeszłym wieku wskaźnik ten może wzrosnąć kilkakrotnie..
Kovtonyuk Oksana Vladimirovna, komentator medyczny, chirurg, lekarz konsultant


 nietypowa forma - perforacja tworzy się w ścianie żołądka, ale jest pokryta przez pobliskie narządy i tkanki. Mogą to być: większa sieć (tłuszczowy fartuch, swobodnie zwisający w jamie brzusznej i pokrywający jej narządy), trzustka, lewy płat wątroby, pętla cienkich (częściej) lub grubszych (rzadziej) jelit, fałdy błony śluzowej żołądka, fragment pokarmu;
nietypowa forma - perforacja tworzy się w ścianie żołądka, ale jest pokryta przez pobliskie narządy i tkanki. Mogą to być: większa sieć (tłuszczowy fartuch, swobodnie zwisający w jamie brzusznej i pokrywający jej narządy), trzustka, lewy płat wątroby, pętla cienkich (częściej) lub grubszych (rzadziej) jelit, fałdy błony śluzowej żołądka, fragment pokarmu; pojawia się nagle - to nieznośny ból, który pacjenci charakteryzują się następująco: "Niczym nóż nożem w żołądku" - dlatego nazywany jest również bólem sztyletu;
pojawia się nagle - to nieznośny ból, który pacjenci charakteryzują się następująco: "Niczym nóż nożem w żołądku" - dlatego nazywany jest również bólem sztyletu; krótkoterminowe, gdy obiekt zamykający otwór w żołądku zostaje przesunięty, a postać nietypowa zostaje przekształcona w zwykłą formę perforacji;
krótkoterminowe, gdy obiekt zamykający otwór w żołądku zostaje przesunięty, a postać nietypowa zostaje przekształcona w zwykłą formę perforacji; podczas oglądania - nawet przy wyglądzie pacjenta, możemy stwierdzić gwałtowne pogorszenie stanu ogólnego. Próbując złagodzić stan, pacjent przyjmuje pozycję wymuszoną - leży na boku, przyciska kolana do żołądka (tzw. Pozycja płodowa, w której zmniejsza się rozciąganie i podrażnienie otrzewnej). Skóra i widoczne błony śluzowe są blade i wilgotne, język pozostaje wilgotny, ale lekko pokryty białym nalotem, którego ilość zwiększa się wraz z postępem patologii;
podczas oglądania - nawet przy wyglądzie pacjenta, możemy stwierdzić gwałtowne pogorszenie stanu ogólnego. Próbując złagodzić stan, pacjent przyjmuje pozycję wymuszoną - leży na boku, przyciska kolana do żołądka (tzw. Pozycja płodowa, w której zmniejsza się rozciąganie i podrażnienie otrzewnej). Skóra i widoczne błony śluzowe są blade i wilgotne, język pozostaje wilgotny, ale lekko pokryty białym nalotem, którego ilość zwiększa się wraz z postępem patologii; esophagogastroduenoskopia (EFGDS) - za pomocą endoskopu wykrywa się patologiczne otwarcie w ścianie żołądka. EFGDS należy wykonywać ostrożnie, aby w razie przypadkowego uderzenia endoskopu w światło otworu nie powiększać i nie pogłębiać wyjścia treści żołądkowej do jamy brzusznej;
esophagogastroduenoskopia (EFGDS) - za pomocą endoskopu wykrywa się patologiczne otwarcie w ścianie żołądka. EFGDS należy wykonywać ostrożnie, aby w razie przypadkowego uderzenia endoskopu w światło otworu nie powiększać i nie pogłębiać wyjścia treści żołądkowej do jamy brzusznej;