
 Kokcydioidomikoza jest patologią, której przyczyną są bakterie z rodzaju Coccidioides immitis i której towarzyszy tworzenie nacieków zapalnych o różnych rozmiarach w płucach, skórze i kościach.
Kokcydioidomikoza jest patologią, której przyczyną są bakterie z rodzaju Coccidioides immitis i której towarzyszy tworzenie nacieków zapalnych o różnych rozmiarach w płucach, skórze i kościach.
Grzyby wnikają do organizmu człowieka, zwykle przez górne drogi oddechowe, rzadko przez skórę.
Wstępna diagnoza opiera się na dolegliwościach pacjenta (kaszlu, sękach na skórze, bólu kości) i potwierdzonych badaniami mikroskopowymi i kulturą plwociny..
Leczenie choroby odbywa się przy użyciu nowoczesnych środków przeciwgrzybiczych, a także leków objawowych..
Coccidiomycosis: co to jest?
 Coccidiomycosis należy do kategorii chorób endemicznych, czyli tych, które są wspólne dla określonego obszaru i mogą zależeć od warunków klimatycznych. Najczęściej diagnozuje się go u mieszkańców zamieszkujących obszary stepowe i pustynne - głównie na obszarze Azji Południowo-Wschodniej, Ameryki Północnej i Południowej oraz niektórych krajów Bliskiego Wschodu..
Coccidiomycosis należy do kategorii chorób endemicznych, czyli tych, które są wspólne dla określonego obszaru i mogą zależeć od warunków klimatycznych. Najczęściej diagnozuje się go u mieszkańców zamieszkujących obszary stepowe i pustynne - głównie na obszarze Azji Południowo-Wschodniej, Ameryki Północnej i Południowej oraz niektórych krajów Bliskiego Wschodu..
W krajach europejskich chorobę rozpoznaje się w pojedynczych przypadkach w ciągu roku - przewiduje się, że osoby, które podróżowały w krajach endemicznych, zachorowały, ale objawy kliniczne kokcydioidomikozy objawiły się już po powrocie do Europy. Takie założenia nie są pozbawione sensu: na pojawienie się objawów klinicznych konieczne jest od 1 do 2,5 tygodnia - jest to dokładnie okres czasu, w którym dana osoba ma czas na podróż i powrót do ojczyzny.
Jednak w niektórych rejonach Stanów Zjednoczonych różne warianty tej choroby można rozpoznać w mniej lub bardziej ciężkiej postaci u 60% populacji. Statystyki wydają się przerażające, ale uwzględnia się nie tylko krytyczne przypadki chorobowości, ale także nieudane formy, które nie miały czasu na rozwój, spontanicznie się cofnęły - osoba odzyskała zdrowie.
Możesz chorować w każdym wieku. Najczęściej dotknięci są młodzi aktywni ludzie w wieku produkcyjnym, ponieważ to oni w różnych okolicznościach przebywają na stepie i pustynnym terenie - w strefach endemicznych w kokcydiozie..
Nie ma dokładnych statystyk dotyczących występowania, występowania danego wieku, konsekwencji, ponieważ pacjenci mogą zignorować możliwość otrzymania opieki medycznej, ponadto często rozwijają się formy nieudane, które nigdzie nie są rejestrowane. Brak prawidłowych statystyk (a co za tym idzie brak zrozumienia trendów) zależy również od tego, że kokcydiomiaza często rozwija się w regionach zacofanych gospodarczo z niedostatecznie rozwiniętą medycyną, niską kulturą życia i postawą wobec własnego życia i zdrowia, dlatego mieszkańcy takich krajów starają się być traktowani niezależnie, naprawiono.
Przyczyny i rozwój patologii
Kokcydioidomikoza należy do kategorii grzybic (chorób grzybiczych). Czynnikiem sprawczym tej patologii jest grzyb Coccidioides immitis. Jego rozwój występuje w glebie, ale grzyb odnosi się do pasożytów..
Zwróć uwagęZarodniki Coccidioides immitis są bardzo lekkie i są przenoszone dosłownie z lekkim wiatrem. Ponieważ są one chronioną formą istnienia pasożyta, mogą "migrować" w powietrzu atmosferycznym przez dość długi czas, aż dotrą do górnych dróg oddechowych i natychmiast - do płuc..
W innym miejscu częstość występowania polega na przenikaniu grzybów do organizmu przez uszkodzone powłoki skórne.. Mogą to być:
- rany - pocięte (z rozwartymi krawędziami), posiekane, podarte, pogryzione, wystrzał (rzadziej);
- wrzody i erozję spowodowane przez niektóre choroby dermatologiczne;
- pęknięcia. Zauważono, że kokcydioidomikoza często rozwija się podczas odwodnienia, co powoduje powstawanie nie tylko widocznych, ale także mikropęknięć;
- wady skórki spowodowane powierzchownymi ropnymi zmianami skórnymi oraz z powodu przebicia ropnych formacji, które znajdują się głębiej w tkankach - fiołki, karbunkulacje, fekalia, carbunculosis, ropnie;
- drapanie podczas swędzenia.
W przypadku przenikania czynnika powodującego kokcydioidomikozę przez kontakt nie jest konieczne występowanie wulgarnych uszkodzeń skóry lub rozległych ran - mogą to być mikrouszkodzenia, których nie można zobaczyć gołym okiem.
 Kokcydioidy zarodniki mogą przeniknąć do tkanek i przez błony śluzowe narządu wzroku, ale jest to mniej powszechne. Casuistic są uważane za przypadki wprowadzenia zarodników patogenu przez błony śluzowe narządów płciowych i odbytnicy - to zaobserwowano, gdy partnerzy zaangażowani w seks pochwy lub analny w warunkach naturalnych, bez martwienia się o warunki sanitarne.
Kokcydioidy zarodniki mogą przeniknąć do tkanek i przez błony śluzowe narządu wzroku, ale jest to mniej powszechne. Casuistic są uważane za przypadki wprowadzenia zarodników patogenu przez błony śluzowe narządów płciowych i odbytnicy - to zaobserwowano, gdy partnerzy zaangażowani w seks pochwy lub analny w warunkach naturalnych, bez martwienia się o warunki sanitarne.
Na trzecim miejscu pod względem występowania są przypadki concidiomycosis, które rozwinęły się z powodu infekcji przez błonę śluzową przewodu pokarmowego podczas spożywania skażonych produktów. Lwia część sporu w tym samym czasie wnika w tkankę miękką przez błony śluzowe:
- jama ustna;
- przełyk;
- żołądek.
Przenikanie zarodników przez błony śluzowe jelita cienkiego, a zwłaszcza jelita grubego jest dość rzadkie.
Zwróć uwagęNie zidentyfikowano przypadków zakażenia człowieka zarodnikami grzybów od chorych osób lub zwierząt dotkniętych chorobą..
Podkreśla się szereg czynników, w których zwiększa się ryzyko kokcydiomii i jej progresji. Przede wszystkim jest:
- wcześniej przenoszone i obecnie diagnozowane choroby dróg oddechowych;
- patologie endokrynologiczne;
- niska odporność - ogólna i lokalna;
- reakcje alergiczne.
Nie we wszystkich przypadkach zarodniki grzyba Coccidioides immitis, raz w organizmie człowieka, powodują rozwój pełnej kokcydioidomikozy. Scenariusz może wyglądać następująco:
 zarodniki, które dostały się do jam, nie mają czasu na wnikanie w tkanki, ponieważ są natychmiast usuwane z niego - w szczególności ze śliną (z plucie), plwociną (z odkrztuszaniem), wymiocinami, "przechodzą" przez cały przewód żołądkowo-jelitowy z miazgą (częściowo przesycona żywność), a następnie z kałem;
zarodniki, które dostały się do jam, nie mają czasu na wnikanie w tkanki, ponieważ są natychmiast usuwane z niego - w szczególności ze śliną (z plucie), plwociną (z odkrztuszaniem), wymiocinami, "przechodzą" przez cały przewód żołądkowo-jelitowy z miazgą (częściowo przesycona żywność), a następnie z kałem;- koncentracja sporu nie wystarczy, aby przekształcić się w chorobę, stając się wegetatywną;
- osoba ma silną odporność, więc wegetatywna forma grzyba jest natychmiast neutralizowana, nie ma czasu, aby doprowadzić do rozwoju choroby;
- patologia rozwija się w formie poronionej (niekompletnej), którą obserwuje się przez dość krótki czas - ze względu na rozwiniętą odporność, niedostateczną ilość patogenu, jego osłabienie;
- rozwija się normalna choroba.
Zdaniem doświadczonych klinicystów: "Choroba nie jest tak łatwa, jak mogłoby się wydawać".
Objawy i coccidiomycosis zdjęcia
Klinika często diagnozuje uogólnioną odmianę kokcydiomocytozy i, rzadziej, jej izolowane formy (z dominującym uszkodzeniem tylko skóry, płuc i kości).
Okres inkubacji (czas od momentu wejścia patogenu do organizmu i rozwój pierwszych objawów) różni się w zależności od różnych sposobów zakażenia. Zatem obraz kliniczny kokcydiomiazy zaczyna się rozwijać 7-18 dni po zakażeniu przez drogi oddechowe, mniej więcej tak samo - jeśli patogen wejdzie do tkanki przez przewód pokarmowy. Po zakażeniu przez skórę okres inkubacji może wzrosnąć do jednego miesiąca lub dłużej.
U większości zakażonych osób (według różnych źródeł, od 60 do 70%), pierwotna infekcja grzybicza charakteryzuje się bezobjawowym przebiegiem. Czasami pojawiają się oznaki naruszenia ogólnego stanu ciała, ale są one nieistotne. To jest:
- hipertermia - podwyższona temperatura ciała. Z reguły osiąga liczby podgorączkowe - od 37,4 do 37,6 stopni Celsjusza;
- niewyrażona słabość;
- trochę zmęczenia przy normalnej ilości pracy, która jednak mija po krótkim odpoczynku.
W tym przypadku pojawiają się wątpliwości: ten ogólny objaw występuje z powodu infekcji grzybiczej lub w wyniku wstąpienia wtórnej infekcji bakteryjnej..
U 25% wszystkich pacjentów z kokcydią, występuje niewydolność oddechowa. Obraz kliniczny rozwija się dość dokładnie.. Po pierwsze, objawy, takie jak ten, który pojawia się w przypadku SARS, to przede wszystkim:
- katar, wydzielina z nosa;
- jego zatory;
- kichanie;
- uczucie bólu gardła;
- ból gardła;
- wzrost temperatury ciała do 38,0-38,5 stopni Celsjusza;
- oznaki ogólnego zatrucia organizmu - osłabienie, osłabienie, pogorszenie zdolności do pracy, "zerwanie" kości i stawów.
Następnie dołącz:
- kaszel - początkowo nieproduktywny, a następnie z wyładowaniem plwociny;
- duszność;
- ból klatki piersiowej.
Granulomy pojawiają się w tkance płucnej - małe specyficzne ogniska zapalne. Po pewnym czasie mogą połączyć się w jedną całość, "przechwytując" znaczną część miąższu (tkanki roboczej) płuca - z wyraźnym procesem mogą nawet zająć cały udział. Jednocześnie objawy kliniczne przypominają te, które rozwijają się przy pomocy:
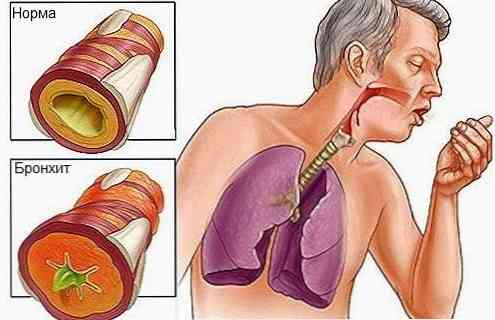
- zapalenie oskrzeli - zapalenie błony śluzowej wyściełające ściany oskrzeli od wewnątrz;
- zapalenie płuc - proces zapalny w miąższu płuc;
- zapalenie opłucnej - zapalenie opłucnej (struktura, która składa się z dwóch arkuszy tkanki łącznej wyściełających ścianę klatki piersiowej od wewnątrz i otaczających każde płuco).
W postaci rozwoju patologii według rodzaju zapalenia oskrzeli pojawiają się:
- suchy kaszel, czasami zamieniający się w mokry;
- dyskomfort w klatce piersiowej (odczuwanie obecności ciała obcego i ciśnienia);
- zwiększone osłabienie;
- wzrost temperatury ciała do wskaźników podgorączkowych (37,3-37,5 stopni Celsjusza, czasem więcej).
W postaci rozwoju patologii przez rodzaj zapalenia płuc manifestują się:
 silny kaszel - pierwsze dni suchej przyrody, potem mokre;
silny kaszel - pierwsze dni suchej przyrody, potem mokre;- duszność - na początku patologii tylko podczas ćwiczeń, a następnie w spoczynku;
- ból klatki piersiowej;
- słabość;
- pogorszenie niepełnosprawności fizycznej i umysłowej;
- utrata apetytu i jego brak;
- nadmierne pocenie się - najczęściej w nocy;
- ból mięśni i stawów;
- bóle głowy - niewyrażone, ale uporczywe.
W postaci rozwoju patologii według rodzaju zapalenia opłucnej pojawiają się:
- ból klatki piersiowej;
- szybki oddech jako powierzchowny;
- kaszel;
- pogorszenie stanu ogólnego;
- wzrost temperatury ciała do 37,5 stopni Celsjusza;
- obrzęk żył szyi;
- w niektórych przypadkach - obrzęk skóry w dolnej części klatki piersiowej.
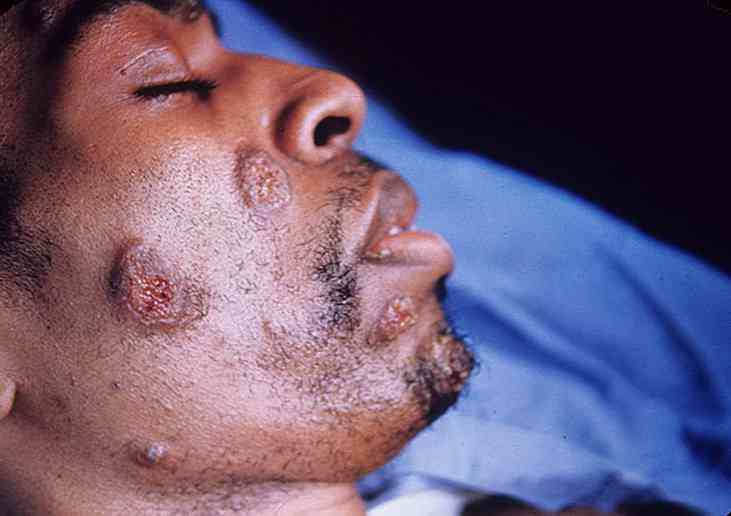
Klęska skóry z kokcydiomocytozą często wtórna. Są zaangażowani w proces infekcyjny po około 1-2 tygodniach pojawiania się objawów płucnych. Ale jeśli obserwuje się rozwój patologii, gdy patogen przenika przez skórę, wówczas objawy z jego strony obserwuje się bez jakichkolwiek wcześniejszych zmian ze strony układu oddechowego.. Kiedy to nastąpi:
- wysypka;
- obrzęk stawów.
Charakterystyka zmian jest następująca:
- w formie - w postaci rumienia guzowatego (zmiany zapalne skóry i naczyń podskórnych, które mają pochodzenie alergiczne i objawiają się gęstymi bolesnymi półkulistymi guzami zapalnymi o różnej wielkości, często z uszkodzeniami symetrycznych odcinków kończyn dolnych)
- przez pojawienie się elementów wtórnych - ropnie, guzki i wrzody mogą tworzyć się w skórze;
- lokalizacja - często wpływa na skórę kończyn górnych i dolnych, głowy i szyi;
- na rozwój - nacieki skórne są otwarte, owrzodzenia (raczej głębokie ubytki skóry) pozostają na swoim miejscu, którego dno pokryte jest wegetacjami (wzrostami). Po pewnym czasie nabłonek owrzodzenia (pokryty "pełzającym" nabłonkiem), w tym miejscu tworzą się blizny w postaci gwiazdek i gwiazd..
Może również wystąpić ból.. Ich cechy są następujące:
- lokalizacja - w miejscu wysypki;
- w wyniku dystrybucji nie obserwuje się napromieniowania jako takiego;
- w stopniu nasilenia - umiarkowanym, znośnym;
- z natury - bóle, czasem pieczenie;
- na wygląd - pojawiają się niemal natychmiast po pojawieniu się wysypki.
Po porażce kości są przestrzegane:
- ból;
- naruszenie czynności funkcjonalnej stawów.
 W niektórych przypadkach może rozwinąć się septyczna (uogólniona) postać choroby - jedna z najbardziej niebezpiecznych. W jej przypadku infekcja przez krew i / lub naczynia limfatyczne może rozprzestrzeniać się na dowolne narządy i tkanki, tworząc w nich ziarniaki grzybowe. Od strony ziarniniaka występuje tendencja do ropnego łączenia, dlatego uogólniona forma opisywanej patologii jest bardzo trudna, występuje wyraźne zatrucie, a na koniec często jest śmiertelna. Najczęściej jego przyczyną jest przenikanie grzybowej infekcji do błon i tkanek mózgu, a następnie tworzenie ropni i / lub ropne zapalenie opon mózgowych..
W niektórych przypadkach może rozwinąć się septyczna (uogólniona) postać choroby - jedna z najbardziej niebezpiecznych. W jej przypadku infekcja przez krew i / lub naczynia limfatyczne może rozprzestrzeniać się na dowolne narządy i tkanki, tworząc w nich ziarniaki grzybowe. Od strony ziarniniaka występuje tendencja do ropnego łączenia, dlatego uogólniona forma opisywanej patologii jest bardzo trudna, występuje wyraźne zatrucie, a na koniec często jest śmiertelna. Najczęściej jego przyczyną jest przenikanie grzybowej infekcji do błon i tkanek mózgu, a następnie tworzenie ropni i / lub ropne zapalenie opon mózgowych..
Po wyleczeniu ostrej kokcydioidomikozy, wtórna kokcydioidomikoza może rozwinąć się w ciągu kilku lat lub miesięcy.. Charakteryzuje się ciężkim postępującym przebiegiem, z następującymi obserwacjami:
- rozległe uszkodzenie tkanki płucnej, żeber i kręgów;
- powstawanie nacieków (pieczęci) w jamie brzusznej.
Diagnostyka
W diagnozie opisanej choroby występują trudności, ponieważ:
- u większości pacjentów patologia przebiega bezobjawowo;
- jeśli pojawią się objawy, często jest podobny do obrazu klinicznego innych chorób i trudno jest określić na podstawie objawów, że przyczyną patologii jest grzyb chorobotwórczy.
Dlatego w procesie diagnozowania kokcydiomycy, informacje uzyskiwane na różne sposoby są wykorzystywane w maksymalnym stopniu - są to skargi pacjentów (jeśli są dostępne), dane dotyczące historii choroby, wyniki dodatkowych metod badania (fizyczne, instrumentalne, laboratoryjne).
Z historii choroby ważne jest wyjaśnienie następujących szczegółów:
- w jakich okolicznościach wystąpiła choroba;
- czy pojawiły się jednocześnie objawy narządów oddechowych i skóry;
- jakie leczenie przeprowadzono w przypadku objawów zapalenia oskrzeli, zapalenia płuc, zapalenia opłucnej, jaki był tego skutek.
Wyniki badania fizykalnego będą bardzo zróżnicowane:
- podczas ogólnego badania, w pewnych okresach przebiegu choroby, występuje gwałtowne pogorszenie ogólnego stanu pacjenta. W przypadku zaburzeń oddechowych można zaobserwować, że pacjent oddycha ciężko;
- podczas badania miejscowego wysypka skórna jest wykrywana tylko wtedy, gdy występuje opisana postać skóry;
- z palpacją (palpacją) - ból można określić w strefie wysypki;
- z perkusją (pukaniem) - w niższych partiach klatki piersiowej występuje stępienie;
- z osłuchaniem za pomocą stetoskopu (słuchanie) - słychać słaby oddech.
Instrumentalnymi metodami stosowanymi w diagnostyce kokcydiomiazy są:
- RTG płuc - wykonuje się je, gdy występuje kokcydiomiaza z uszkodzeniem narządów oddechowych. Obrazy radiologiczne pokazują ogniska zapalenia płuc lub ropni;
- przebicie opłucnej - przebicie ściany klatki piersiowej i wprowadzenie igły do jamy opłucnej. Jest on przeprowadzany, gdy kokcydioidomikozie przechodzi wraz ze zjawiskiem zapalenia opłucnej. W wysiękowym kształcie zmiany opłucnej wydziela się wysięk;
- nakłucie lędźwiowe - wprowadzenie igły do podpajęczynówkowej przestrzeni rdzenia kręgowego w odcinku lędźwiowym kręgosłupa. Prowadzone, gdy występują oznaki uszkodzenia opon. Wydzielony płyn rdzeniowy jest badany pod mikroskopem;
- przebicie stawu - nakłucie torebki stawowej z wprowadzeniem igły do jamy stawu, ekstrakcja płynu, jeśli występuje, z późniejszym badaniem mikroskopowym.
Laboratoryjne metody badań stosowane w diagnostyce kokcydiomiazy to:
- pełna morfologia krwi - niespecyficzny wskaźnik stanu zapalnego odnotowywany jest w postaci wzrostu liczby leukocytów (leukocytozy) i ESR;
- badanie mikroskopowe - pod mikroskopem bada się specjalnie zabarwione plamy plwociny, wydzielanie elementów skóry, płyn opłucnowy lub stawowy otrzymany podczas nakłucia, ujawniają one czynnik sprawczy kokcydioidomikozy;
- siew - na pożywkę dostarczany jest zrzut pierwiastków lub plwociny, grzyby są identyfikowane przez wyhodowane kolonie. Ta metoda jest również stosowana do określenia wrażliwości patogenu na leki przeciwgrzybicze, co jest ważne w przypadku recept;
- diagnostyka serologiczna - przeprowadzić reakcję wiązania dopełniacza z określonym antygenem (RSK);
- próbki z kokcydioidyną nałożoną na skórę. Należy jednak pamiętać, że takie testy pozostają pozytywne przez kilka lat po chorobie na coccidiomycosis..
Diagnostyka różnicowa
Rozpoznanie różnicowe (charakterystyczne) kokcydiomiazy odbywa się głównie przy takich chorobach i stanach patologicznych jak:
- nie-grzybicze zapalenie oskrzeli;
- nie-grzybicze zapalenie płuc;
- nie-grzybicze zapalenie opłucnej;
- promienica jest przewlekłym zakażeniem grzybiczym skóry, którego przyczyną jest promienny grzyb, w którym narządy wewnętrzne są dotknięte.
Komplikacje
Najczęściej coccidiomycosis rozwija się takie komplikacje jak:
- ropień o różnej lokalizacji - ograniczony ropień;
- sepsa - rozprzestrzenianie się patogenu w organizmie z przepływem krwi lub limfy i powstawaniem wtórnych zmian w narządach i tkankach.
Leczenie coccidiomycosis
Podstawa leczenia coccidiomycosis - leczenie lekami przeciwgrzybiczymi. Najczęściej wyznaczane:
- amfoterycyna B;
- pozakonazol;
- różne preparaty flukonazolu.
W zależności od postaci i nasilenia kokcydiomii, leki te:
- w środku;
- podawać dożylnie lub domięśniowo.
Leczenie objawowe wykonuje się również w zależności od objawów patologii - przepisane są następujące leki:
- wykrztuśny - z objawami zastoinowego zapalenia oskrzeli;
- niesteroidowe leki przeciwzapalne (NLPZ) - z ciężką hipertermią;
- środki przeciwbakteryjne - w profilaktyce i przy wtórnej infekcji bakteryjnej;
- przebicie opłucnej - ze zjawiskami wysiękowego zapalenia opłucnej. Kiedy odbywa się to ewakuacja zawartości jamy opłucnej.
Zapobieganie
Metody zapobiegania kokcydiomiazy są następujące:
- ograniczenie pobytu na stepie i pustynnym terenie;
- zapobieganie przedostawaniu się pyłu do płuc - stosowanie masek i respiratorów;
- terminowe i odpowiednie leczenie wszelkich powierzchni rany - tych, które powstały w wyniku zewnętrznego urazu lub naruszenia integralności skóry na tle jakichkolwiek chorób dermatologicznych;
- wzmocnienie odporności;
- zdrowy styl życia w ogóle.
Prognoza
Rokowanie dla coccidiomycosis jest różne. Jest to korzystne, jeśli objawy nie zostały wyjaśnione, diagnoza została przeprowadzona w odpowiednim czasie, przepisane leczenie było odpowiednie.
Jest ważnyNależy wystrzegać się uogólnionych form kokcydiomiazy z występowaniem sepsy, które zagrażają zdrowiu i życiu człowieka..
Kovtonyuk Oksana Vladimirovna, komentator medyczny, chirurg, lekarz konsultant


 zarodniki, które dostały się do jam, nie mają czasu na wnikanie w tkanki, ponieważ są natychmiast usuwane z niego - w szczególności ze śliną (z plucie), plwociną (z odkrztuszaniem), wymiocinami, "przechodzą" przez cały przewód żołądkowo-jelitowy z miazgą (częściowo przesycona żywność), a następnie z kałem;
zarodniki, które dostały się do jam, nie mają czasu na wnikanie w tkanki, ponieważ są natychmiast usuwane z niego - w szczególności ze śliną (z plucie), plwociną (z odkrztuszaniem), wymiocinami, "przechodzą" przez cały przewód żołądkowo-jelitowy z miazgą (częściowo przesycona żywność), a następnie z kałem; silny kaszel - pierwsze dni suchej przyrody, potem mokre;
silny kaszel - pierwsze dni suchej przyrody, potem mokre;