
 Infekcja rany to zestaw zaburzeń ze strony ciała, które rozwijają się w wyniku rozwoju zakaźnego procesu w ranach urazowych lub chirurgicznych..
Infekcja rany to zestaw zaburzeń ze strony ciała, które rozwijają się w wyniku rozwoju zakaźnego procesu w ranach urazowych lub chirurgicznych..
Ryzyko rozwoju patologii zależy od zanieczyszczenia rany, rodzaju czynnika zakaźnego, naruszenia zasad leczenia ran podczas operacji lub opatrunków, odporności ogólnej i lokalnej, ogólnego stanu ciała (stopień wyczerpania na tle niektórych patologii), itp..
Manifestacje tego zaburzenia są powszechne (ból, obrzęk, gorączka, dreszcze) i ogólne (hipertermia, osłabienie, osłabienie). Infekcja rany jest skutecznie leczona, ale jeśli zostanie zaniedbana, możliwe są poważne powikłania, które mogą doprowadzić do śmierci pacjenta..
Leczenie skojarzone - zachowawcze i chirurgiczne.
Dane ogólne
Infekcja rany jest faktycznie powikłaniem procesu rany, który pojawia się, gdy patogenne drobnoustroje dostają się do rany, ich rozmnażanie i patogenny wpływ na tkankę.
Zwróć uwagęNawet przy doskonałym przestrzeganiu zasad aseptyki (zapobieganie infekcjom) wszystkie rany są uważane za pierwotnie zanieczyszczone, ponieważ osoba z powierzchnią rany nie znajduje się w sterylnym środowisku, a drobnoustroje dostają się do rany z powietrza. Dotyczy to wszelkich ran (traumatycznych i chirurgicznych), które mogą być nadzorowane przez różnych specjalistów - lekarzy ogólnych, neurochirurgów, traumatologów, laryngologów, okulistów i tak dalej..
Rany zdiagnozowane w wyniku urazowego wpływu na tkanki (kłute, posiekane, posiekane, gryzione, postrzałowe) charakteryzują się bardziej wyraźnym zanieczyszczeniem i koncentracją mikroorganizmów niż chirurgiczne - te, których nie da się uniknąć podczas zabiegów chirurgicznych lub zabiegów inwazyjnych (związanych z implantacją tkanek).
W ranach chirurgicznych infekcja może być:
- endogenne - patogenne patogeny zajmują ranę, która wcześniej żyła w ciele podczas rozwoju jakiegokolwiek zakaźnego procesu;
- szpital wewnętrzny. W tym przypadku powierzchnia rany jest zainfekowana ze względu na to, że w środowisku kliniki (na oddziałach, w korytarzach, salach operacyjnych, przebieralniach, pomieszczeniach obsługi, stołówce) wykryto zwiększoną liczbę czynników zakaźnych. Wewnątrzszpitalne zakażenie ran chirurgicznych jest również nazywane wtórnym.
Powody
Okazało się, że w większości zdiagnozowanych przypadków klinicznych infekcja tlenowa staje się prowokatorem zakażenia rany - wymagającym tlenu dla jego aktywności.. Jest to głównie:
- Staphylococcus aureus - najczęstsza przyczyna zakażenia rany;
- protei;
- E. coli;
- Pseudomonas aeruginosa.
Infekcja beztlenowa (drobnoustroje, które nie potrzebują tlenu lub w ogóle jej nie akceptują) bardzo rzadko wywołują zakażenie rany - tylko 0,1% zdiagnozowanych przypadków.
Zwróć uwagęGdy pacjent przebywa w szpitalu (chirurgicznym, urazowym lub innym), czynnik zakaźny może się zmienić. Gram-ujemna flora bakteryjna, która jest odporna na antybiotykoterapię, często zaczyna zasiedlać ranę. W większości przypadków staje się czynnikiem prowokującym do rozwoju infekcji rany podczas wtórnej infekcji zarówno ran pourazowych, jak i chirurgicznych..
Wszyscy pacjenci z ranami są w środowisku skażonym pewną ilością patogennych mikroorganizmów, ale nie wszyscy mają zakażenie rany. Wyjaśnia to fakt, że pewna liczba patogenów jest potrzebna do "zainicjowania" patogennego procesu w ranie. Wraz z niedawnym urazem u osoby, która wcześniej nie cierpiała na choroby zakaźne, liczba ta wynosi 100 tysięcy mikroorganizmów na 1 g tkanki dowolnego rodzaju - mięśni, tkanki łącznej, kości i tak dalej. Przy pewnych lokalnych cechach rany i pogarszaniu się ogólnego stanu ciała, próg ten można znacznie zmniejszyć..
Spośród lokalnych czynników, które mogą zwiększać prawdopodobieństwo zakażenia rany, najczęstsze są:
- obecność treści obcej w ranie;
- słabe unieruchomienie podczas transportu;
- niedostateczny dopływ krwi do uszkodzonych tkanek;
- duża głębokość rany z małą średnicą kanału rany;
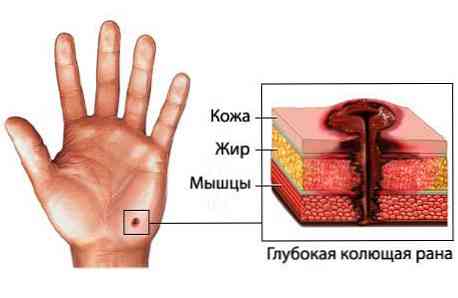
- ślepe kieszenie i boczne przejścia.
Obca zawartość rany, przyczyniająca się do rozwoju opisanej patologii, może być:
- ciała obce;
- skrzepy krwi;
- martwica (martwa) tkanka.
Ciałami obcymi w ranie, które przyczyniają się do szybszego rozwoju zakażeń rany, są:
- kule;
- strzępy ubrań;
- ziemia lub piasek;
- fragmenty szkodliwych przedmiotów;
- fragmenty kości.
Może pojawić się nekrotyczna tkanka w ranie, przyczyniająca się do rozwoju zakażenia rany:
- natychmiast - na przykład pod wpływem czynników chemicznych lub termicznych, które mogą prowadzić do niemal natychmiastowej śmierci tkanek;
- po pewnym czasie, w szczególności, z powodu krytycznego pogorszenia dopływu krwi do tkanek, które tworzą ściany rany. Takie pogorszenie prowadzi do głodzenia tlenu w tkankach i braku "pożywienia" w postaci tłuszczy, białek, węglowodanów - w przypadku braku korekty, naruszenia te prędzej czy później doprowadzą do śmierci tkanki..
Słabe unieruchomienie podczas transportu przyczynia się do rozwoju zakażenia rany, ponieważ:
- może powodować dodatkowe uszkodzenie tkanki miękkiej;
- wywołuje pogorszenie mikrokrążenia (dopływ krwi na poziomie tkanki);
- sprzyja wzrostowi krwiaków - nagromadzeniu krwi w tkankach, która jest doskonałym pożywką dla patogennych mikroorganizmów;
- prowokuje ekspansję strefy śmierci.
Rozwój zakażenia rany jest najczęściej spowodowany takimi ogólnymi zaburzeniami organizmu, jak:
- poważne lub przedłużone zaburzenia mikrokrążenia;
- zaburzenia odporności;
- całkowite wyczerpanie.
Najczęstsze przypadki naruszeń mikrokrążenia, którym częściej występuje zakażenie rany, to:
- centralizacja krążenia krwi;
- zaburzenia hipowolemiczne.
Centralizacja krążenia krwi, wywołująca rozwój opisywanej choroby, najczęściej powstaje w czasie szoku urazowego - naruszenia krążenia tkankowego w tle ciężkiego urazu, co spowodowało pojawienie się niezwykle intensywnego zespołu bólowego.
Zaburzenia hipowolemiczne oznaczają uszkodzenie różnych narządów i układów, które rozwija się z powodu zmniejszenia objętości krwi krążącej (innymi słowy, z powodu braku płynu w krwioobiegu). Najczęściej może się to zdarzyć w takich chorobach i stanach patologicznych jak:
- ciężka utrata krwi na tle ostrych intensywnych krwawień - w szczególności z powodu urazu dużych naczyń;
- przewlekła utrata krwi na tle częstych (często niewielkich) krwawień - na przykład przewodu pokarmowego;
- ciężkie wymioty w wielu chorobach - zakaźnych, żołądkowo-jelitowych i tak dalej.
Zaburzenia odporności, które są jednym z najczęstszych prowokatorów zakażenia rany, mogą być:
- wrodzone i nabyte stany niedoboru odporności;
- naruszenia immunitetu lokalnego.
Szczególne przyczyny upośledzonej odporności to najczęściej:
- niedożywienie - najczęściej jest to niedostateczny, niezrównoważony lub całkowity głód (w przypadku braku pożywienia lub z powodu fanatycznego pragnienia utraty wagi);
- wyczerpanie nerwowe;
- wyczerpanie po długotrwałych długotrwałych operacjach (szczególnie w jamie brzusznej), ciężkie urazy, krytyczne warunki (śpiączka);
- obrażenia chemiczne (toksyczne) i radiacyjne (w tym stan po radioterapii);
- przyjmowanie wielu leków;
- przewlekłe choroby somatyczne.
Spośród leków najczęściej obniżających odporność, które przyczyniają się do rozwoju zakażeń rany, należy:
- leki immunosupresyjne;
- glukokortykosteroidy;
- leki przeciwbakteryjne przyjmowane w dużych dawkach lub przy braku kontroli przez lekarza prowadzącego.
Z przewlekłych chorób somatycznych, które są najbardziej znaczące dla pogorszenia odporności i prowokacji zakażenia rany, należą:
-
złośliwe nowotwory;
- białaczka - patologia onkologiczna z kategorii złośliwej, w której komórki szpiku kostnego nie rozwijają się w normalne dojrzałe białe krwinki, ale ulegają mutacji w komórkach nowotworowych;
- mocznica jest zespołem ostrego lub przewlekłego zatrucia, które rozwija się z powodu naruszenia metabolizmu białka, aw rezultacie opóźnienia w organizmie substancji azotowych;
- marskość wątroby - zastąpienie miąższu (tkanki roboczej) narządu za pomocą tkanki łącznej;
- cukrzyca - naruszenie metabolizmu węglowodanów z powodu braku hormonu insuliny;
- otyłość - krytyczny wzrost masy ciała.
Rodzaje infekcji ran
Istnieją lokalne i ogólne formy zakażenia rany..
Lokalne formy opisanej patologii są następujące:
- zakażenie rany;
- ropień zbliżony do rany;
- rana, flegma;
- ropny przepływ;
- przetoka;
- zakrzepowe zapalenie żył;
- zapalenie naczyń chłonnych;
- zapalenie węzłów chłonnych.
Infekcja rany - Jest to ograniczony proces, który tworzy się w uszkodzonych tkankach o zmniejszonej oporności. Obszar zakażenia ogranicza się do ścian kanału rany. Pomiędzy tą patologiczną strefą a niezmienionymi tkankami istnieje wyraźna granica, którą nazywa się demarkacją.
Ropień powieki - Jest to ograniczony ropień, który znajduje się w tkankach wokół rany. Z reguły jest otoczony kapsułką tkanki łącznej, ograniczającą strefę zakażenia z zdrowych tkanek, połączoną z kanałem rany za pomocą ropnych kanałów (jednego lub więcej).
Rana Flegmona - to jest rozlane rany tkanek bez określonych granic. Rozwija się, gdy infekcja rozprzestrzenia się poza ranę. Rutynowe zapalenie tkanki często powstaje po ropniu rany - w tym przypadku linia demarkacyjna zostaje usunięta, a następnie całkowicie zanika, ropny proces rozprzestrzenia się w sąsiednich zdrowych tkankach.
Ropna strużka jest rodzajem ropnej "ścieżki", która prowadzi od głównego nagromadzenia ropy w głąb tkanki. Ta forma infekcji rany jest często tworzona z niedostatecznym odpływem ropy - z kolei może wystąpić z powodu niedostatecznego drenażu (instalacja specjalnych rurek do usuwania ropnej) lub szczelnego zszycia rany bez założenia drenażu. Ponieważ ropna masa nie może wyjść, gromadzi się, pod naciskiem zaczyna biernie przenikać do tkanki. W tym samym czasie powstają ubytki w przestrzeniach międzykomięśniowych, międzyzasięgowych, okołostawowych, naczyniowych i nerwowych..
Przetoka (lub przetoka) - przebieg patologiczny, który tworzy się w tkankach w trakcie ruchu ropnego, który uwalnia się do miejsca dystrybucji. Powstaje w późnych etapach procesu rany - mianowicie w tych przypadkach, gdy powierzchnia rany jest zamknięta granulacją, ale proces zakaźny rozwija się na większą głębokość..
 Zakrzepowe zapalenie żył - tworzenie się skrzepu krwi (skrzepy krwi) w świetle naczynia z równoczesnym dodawaniem procesu zapalnego. Naruszenie to jest odległą formą zakażenia rany, występującą z reguły po 1-2 miesiącach od momentu zranienia. Jest to niebezpieczne komplikowanie, ponieważ infekcja może rozprzestrzeniać się daleko wzdłuż ściany żyły..
Zakrzepowe zapalenie żył - tworzenie się skrzepu krwi (skrzepy krwi) w świetle naczynia z równoczesnym dodawaniem procesu zapalnego. Naruszenie to jest odległą formą zakażenia rany, występującą z reguły po 1-2 miesiącach od momentu zranienia. Jest to niebezpieczne komplikowanie, ponieważ infekcja może rozprzestrzeniać się daleko wzdłuż ściany żyły..
Zapalenie naczyń chłonnych - zapalenie naczyń limfatycznych, które często występuje po powikłaniach ran.
Zapalenie węzłów chłonnych - zapalenie węzłów chłonnych, pojawiające się również po powikłaniach ran.
Powszechne formy zakażenia rany to:
- posocznica bez przerzutów - rozprzestrzenianie się infekcji z przepływem krwi w organizmie bez tworzenia wtórnych ognisk infekcyjnych i zapalnych;
- posocznica z przerzutami - rozprzestrzenianie się zakażenia strumieniem krwi przez ciało z powstawaniem tych zmian.
Powszechne formy zakażenia rany są cięższe niż lokalne, a prawdopodobieństwo zgonu wzrasta. Sepsa z przerzutami jest najcięższym rodzajem opisanej patologii. Najczęściej występuje z powodu znacznego pogorszenia układu odpornościowego, a także tak zwanego wyczerpania ran z powodu utraty dużej liczby białek..
Objawy
W większości przypadków zakażenie rany występuje po 3-7 dniach od chwili przyjęcia rany.. Objawy kliniczne w tym przypadku:
- lokalny;
- często.
Miejscowymi objawami zakażenia rany są:
- obecność defektów tkankowych - często z nekrotyczną lub ropną zawartością;
- ból;
- podwyższona temperatura tkanki;
- zaczerwienienie skóry wokół rany;
- obrzęk;
- dysfunkcja.
Charakterystyka bólu:
- lokalizacja - w miejscu urazu;
- na dystrybucji - bóle napromieniowują kolejne tkaniny;
- z natury - pierwsze bóle, potem szarpanie, wygięcie, pulsowanie;
- intensywność - zależy od stopnia rozwoju procesu patologicznego. Przeważnie tolerancyjny, ale w niektórych przypadkach może być silny;
- przez wystąpienie - pojawiają się w pierwszym dniu zakażenia rany i rozwoju zakażenia rany.
Typowymi objawami opisanej patologii są:
 hipertermii (gorączka). Może rozwinąć się do 37,5-38,5 stopni Celsjusza;
hipertermii (gorączka). Może rozwinąć się do 37,5-38,5 stopni Celsjusza;- dreszcze Jeśli pojawia się w tym samym czasie co hipertermia, wówczas taki stan nazywa się gorączką;
- uczucie kołatania serca;
- ogólne osłabienie całego ciała;
- czuć się załamanym
- adynamia (zmniejszona aktywność);
- bóle głowy;
- nudności;
- wymioty, które nie przynoszą ulgi;
- utrata apetytu.
W przypadku rurowego ropnia pacjent narzeka na obecność wydzieliny z rany..
W przypadku rany, pacjent stwierdza:
- gwałtowne pogorszenie stanu ogólnego;
- ostry wzrost temperatury ciała do 40 stopni.
Gdy przetoki z powodu naruszenia ogólnego samopoczucia są często nieobecne.
W przypadku rozwoju ropnego zakrzepowego zapalenia żył ogólny stan, w zależności od pacjenta, gwałtownie się pogarsza.
W zapaleniu naczyń chłonnych i węzłów chłonnych pacjent wskazuje:
- obecność bólu i obrzęk w obszarze naczyń limfatycznych i węzłów;
- pogorszenie stanu ogólnego;
- gorączka;
- pocenie się.
W posocznicy skargi na pogorszenie się stanu ogólnego są najbardziej wyraźne..
Diagnostyka
Diagnozę przeprowadza się na podstawie skarg pacjentów, anamnezy, wyników badań fizycznych, instrumentalnych i laboratoryjnych..
Badanie fizykalne ujawniło:
- po badaniu brzegi rany były opuchnięte, skóra zaczerwieniona, włóknista opaska lub skrzepy zostały zwizualizowane w jamie rany (głównie u dołu);
- badanie palpacyjne - obszar zagrożony jest bolesny, w obecności ropy wyczuwa się fluktuacje (charakterystyczne oscylacje w postaci "fal" pod palcami).
W zaawansowanych przypadkach zakażone rany mogą być większe - większe niż zadane rany. Jednocześnie można zaobserwować rozległe ubytki tkanek związane z masywnym ropieniem i martwicą..
Dane z badania fizykalnego mogą się różnić w zależności od rodzaju patologii:
 w przypadku ropnia o bliskiej pomarańczy - nieznaczne wyładowanie z rany, brzegi rany są intensywnie zaczerwienione, tkanki są ostro napięte, jeśli patologiczny proces dotknął kończynę - jej obwód jest zwiększony;
w przypadku ropnia o bliskiej pomarańczy - nieznaczne wyładowanie z rany, brzegi rany są intensywnie zaczerwienione, tkanki są ostro napięte, jeśli patologiczny proces dotknął kończynę - jej obwód jest zwiększony;- w przypadku zranienia rany miejscowy wzrost temperatury jest bardziej wyraźny niż w ropie, ale sama rana wygląda na wygodniejszą. W ranie jest niewielka ropa lub jest ona całkowicie nieobecna, czasami może zostać uwolniona podczas naciskania na tkankę w sąsiedztwie;
- w przypadku przetoki - na skórze powyżej zmiany, wizualizowany jest zewnętrzny otwór kanału przetoki z ropnymi zrzutami;
- z ropnym zakrzepowym zapaleniem żył - objawy stanu zapalnego obserwowane są w okolicy zmiany żylnej. Jeśli ściana żylna się rozpuści, może pojawić się ropień lub oskrzela z obecnością odpowiednich oznakowań opisanych powyżej;
- z zapaleniem naczyń chłonnych - tkliwość i obrzęk tkanek miękkich, zaczerwienienie skóry wokół naczyń limfatycznych;
- z zapaleniem węzłów chłonnych - objawy są takie same jak w przypadku zapalenia naczyń chłonnych, ale obserwuje się je w regionie regionalnych węzłów chłonnych;
- w posocznicy - obserwuje się ciężki stan ogólny pacjenta, skóra i błony śluzowe są blade, język jest suchy, pokryty białym wykwitem.
Od instrumentalnych metod badania stosuje się badanie rany - badanie palpacyjne za pomocą sondy metalowej. Oceniono dno i ściany rany..
Z laboratoryjnych metod badania wynikają:
- pełna morfologia krwi - występuje znaczny wzrost liczby leukocytów (leukocytoza) i ESR, a także obniżenie poziomu hemoglobiny i czerwonych krwinek;
- badanie bakterio-skopowe - pod mikroskopem bada się rozmaz ropny, określa się rodzaj patogenów;
- badanie bakteriologiczne - ropa jest wysiewana z rany na pożywce, oczekuje się, że kolonie będą rosły, określają rodzaj patogenu.
Diagnostyka różnicowa
Rozpoznanie różnicowe (charakterystyczne) często przeprowadza się pomiędzy różnymi postaciami zakażenia rany..
Komplikacje
Wiele postaci zakażenia rany może działać jako sukcesywnie rozwijające się komplikacje. Tak więc, ropowica może komplikować ropień i sepsę - aby stać się ostatnim etapem rozwoju opisywanej patologii..
Leczenie zakażeń ran: antybiotyki
Leczenie zakażenia rany odbywa się przy użyciu metod zachowawczych i chirurgicznych..
Oto konserwatywne metody:
- leki przeciwbakteryjne;
- niesteroidowe leki przeciwzapalne;
- tabletki farmaceutyczne lub wstrzyknięte kompleksy witamin;
- immunomodulatory.
Wraz z pojawieniem się ogólnych objawów zakażenia rany, przeprowadzana jest terapia detoksykacji - dożylnie wstrzykiwane są elektrolity, roztwory soli, glukoza itp..
Leczenie chirurgiczne polega na rzeźbieniu zmienionych tkanek w ranie, ujawnianiu ropnych ognisk, myciu z aseptą i odpowiednim odwodnieniu.. Gdy stosowane są opatrunki:
- sorbenty (substancje, na powierzchni których drobnoustroje mogą "osiadać");
- enzymy proteolityczne.
Jeśli podczas gojenia się ran powstają masywne blizny, wykonuje się plastiki skórne..
Zapobieganie
Główne działania, które pomogą zapobiec zakażeniu rany to:
 właściwe postępowanie z zanieczyszczonymi ranami - sanacja (czyszczenie), jeśli to konieczne, usuwanie nieżywotnych tkanek, odpowiedni drenaż;
właściwe postępowanie z zanieczyszczonymi ranami - sanacja (czyszczenie), jeśli to konieczne, usuwanie nieżywotnych tkanek, odpowiedni drenaż;- mianowanie leków przeciwbakteryjnych;
- staranne przestrzeganie zasad aseptyki w trakcie operacji lub drobnych inwazyjnych działań;
- wzmacnianie układu odpornościowego organizmu - hartowanie, racjonalne odżywianie, porzucanie złych nawyków.
Prognoza
Rokowanie w przypadku zakażenia rany jest różne i zależy od stopnia jego rozwoju. Zasadniczo zanieczyszczone rany są dobrze traktowane.. Prognozy pogarszają się w takich okolicznościach, jak:
- duże, silnie zanieczyszczone powierzchnie rany;
- niski opór ciała;
- późna prośba o pomoc z kliniki;
- samoleczenie, szczególnie wątpliwe "popularne" metody;
- pokrewne choroby.
Kovtonyuk Oksana Vladimirovna, komentator medyczny, chirurg, lekarz konsultant




 hipertermii (gorączka). Może rozwinąć się do 37,5-38,5 stopni Celsjusza;
hipertermii (gorączka). Może rozwinąć się do 37,5-38,5 stopni Celsjusza; w przypadku ropnia o bliskiej pomarańczy - nieznaczne wyładowanie z rany, brzegi rany są intensywnie zaczerwienione, tkanki są ostro napięte, jeśli patologiczny proces dotknął kończynę - jej obwód jest zwiększony;
w przypadku ropnia o bliskiej pomarańczy - nieznaczne wyładowanie z rany, brzegi rany są intensywnie zaczerwienione, tkanki są ostro napięte, jeśli patologiczny proces dotknął kończynę - jej obwód jest zwiększony; właściwe postępowanie z zanieczyszczonymi ranami - sanacja (czyszczenie), jeśli to konieczne, usuwanie nieżywotnych tkanek, odpowiedni drenaż;
właściwe postępowanie z zanieczyszczonymi ranami - sanacja (czyszczenie), jeśli to konieczne, usuwanie nieżywotnych tkanek, odpowiedni drenaż;