
 Zespół niewydolności oddechowej dorosłych - zmiany zapalne w tkance płucnej z rozwojem obrzęku płuc, co prowadzi do ciężkiej hipoksemii - zmniejszenie poziomu tlenu w tkankach. Choroba objawia się niekardiogennym (to znaczy nie z powodu choroby serca) obrzękiem płuc i ostrą niewydolnością oddechową. Patologia nazywana jest również nie-kardiogennym obrzękiem płuc lub wstrząsem płucnym..
Zespół niewydolności oddechowej dorosłych - zmiany zapalne w tkance płucnej z rozwojem obrzęku płuc, co prowadzi do ciężkiej hipoksemii - zmniejszenie poziomu tlenu w tkankach. Choroba objawia się niekardiogennym (to znaczy nie z powodu choroby serca) obrzękiem płuc i ostrą niewydolnością oddechową. Patologia nazywana jest również nie-kardiogennym obrzękiem płuc lub wstrząsem płucnym..
Przypadki tej choroby nie są rzadkie - na 10 tysięcy osób z zespołem stresu, średnio 6 osób choruje.
Powody
Nazwa choroby wskazuje na patologię u dorosłych, ponieważ różni się od zespołu stresowego noworodka jednym zasadniczym punktem.. Choroba u dzieci urodzonych jest spowodowana wrodzonym brakiem środka powierzchniowo czynnego - substancji, która pokrywając wnętrze pęcherzyków, utrzymuje je w dobrej formie, nie pozwalając im na ustąpienie, utrzymując w ten sposób przewiewność płuc. U osób dorosłych ponownie pojawia się brak środka powierzchniowo czynnego. Zatem związek przyczynowy tej choroby u dzieci i dorosłych jest odwrotny..
Najczęściej zespół zaburzeń dorosłych występuje w takich chorobach i stanach układu oddechowego, jak:
- zapalenie płuc różnego pochodzenia - najczęściej jest to bakteryjne, wirusowe i grzybicze zapalenie płuc;
- stan przedłużonego ucisku klatki piersiowej (na przykład spowodowany przez zawalenie się domów podczas trzęsienia ziemi);
- wyraźne urazy klatki piersiowej, w których fragmenty kości ranią tkankę płucną;
- uderzenie (aspiracja) w wymioty płuc lub wodę (w przypadku utonięcia);
- zator (zatkanie) gałęzi tętnicy płucnej z zakrzepem, pęcherzykami powietrza, cząstkami tłuszczu, konglomeratami pasożytniczymi i ich jajami, skupiskami komórek nowotworowych, a u noworodków - płynem owodniowym (ośrodkiem płynnym otaczającym płód podczas rozwoju płodowego);
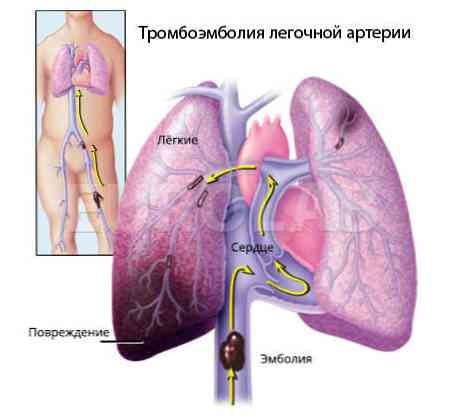
- wdychanie substancji toksycznych - przede wszystkim podtlenek azotu, chlor, amoniak, fosgen ma destrukcyjny wpływ na tkankę płucną. Długotrwała inhalacja czystego tlenu może mieć ten sam efekt;
- przedłużony pobyt w wysokich górach z rozcieńczonym powietrzem.
Zespół stresowy może również powodować choroby i stany, które nie wpływają bezpośrednio na płuca - jest to:
 wstrząs anafilaktyczny (alergiczny);
wstrząs anafilaktyczny (alergiczny);- wstrząs septyczny powstający w wyniku całkowitego zatrucia organizmu, w którym trucizna może dostać się do niego na różne sposoby - przez układ oddechowy, przewód pokarmowy i tak dalej;
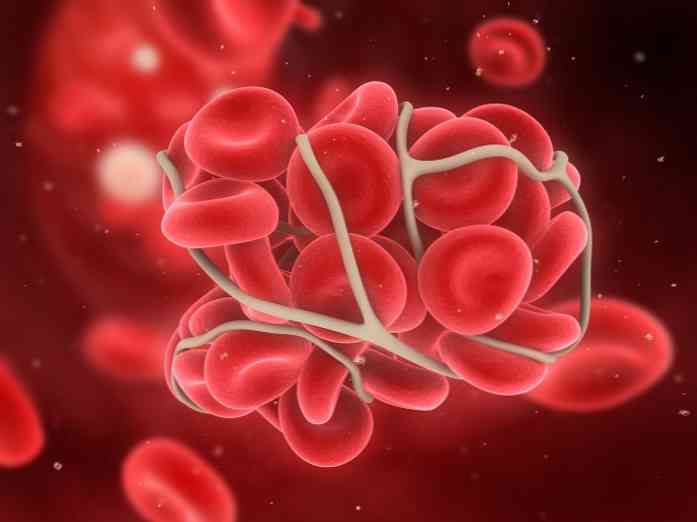
- DIC lub rozsianego zespołu krwawienia wewnątrznaczyniowego - stanu, w którym małe skrzepy krwi tworzą się w wielu obszarach krwioobiegu;
- nadmierne obciążenie układu żylnego płynem (notowane przy intensywnych dożylnych roztworach do infuzji kroplowej);
- intensywna transfuzja krwi, w której występuje wiele formacji skrzeplin w naczyniach płucnych;
- poważne naruszenia procesów chemicznych w ciele (np. mocznica, w której wydalane są toksyczne substancje z moczem i wchodzą one do krwioobiegu);
- ostra martwica trzustki (martwica trzustki) z uwolnieniem dużej liczby enzymów, która powoduje niszczenie tkanek - w szczególności tkanki płucnej;
- Choroby autoimmunologiczne są patologiami, w których organizm zaczyna wytwarzać przeciwciała przeciwko własnym tkankom. Przede wszystkim jest to zespół Goodpasture (tworzenie przeciwciał przeciw komórkom nerek i płuc) i układowy toczeń rumieniowaty (uszkodzenie tkanki łącznej i naczyń w wielu narządach - w tym przypadku w płucach);
- długotrwałe połączenie z maszyną do płuca serca.
Postęp choroby
W śródmiąższu płuc (luźna tkanka włóknista) leukocytów, które są w stanie aktywacji, a płytki krwi zaczynają akumulować się w dużych ilościach.. Wydzielają różnorodne substancje biologicznie czynne - przede wszystkim są to:
- proteinazy (substancje rozkładające białka na aminokwasy);
- wysoce aktywne substancje tłuszczowe, leukotrieny i prostaglandyny;
- rodniki (aktywne fragmenty) kwasów biologicznych.
Wszystkie te związki mają wiele właściwości, które ogólnie można opisać jako destrukcyjne (destrukcyjne). Są to:
- uszkodzić komórki, które wyścielają pęcherzyki płuc;
- zakłócić strukturę komórek pokrywających naczynia od wewnątrz;
- zniekształcić reaktywność naczyń krwionośnych (zdolność reagowania na różne warunki zewnętrzne);
- wpływają na ton mięśni w oskrzelach;
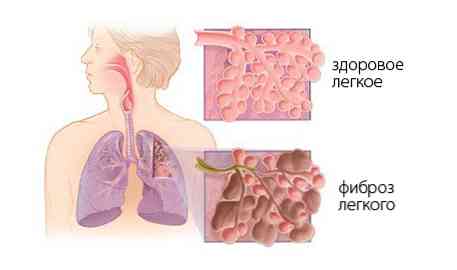
- stymulują rozwój zwłóknienia - powstawanie tkanki łącznej w pęcherzykach płucnych, które zwykle jest zbędne.
Najszybszym ze wszystkich takich destrukcyjnych działań są naczynia płuca:
- przepuszczalność ich ścianek wzrasta dla różnych substancji, które normalnie nie mogą przedostać się do naczynia lub ze zbiornika;
- skurcz naczyń płucnych;
- ciśnienie krwi wzrasta w naczyniach płucnych.
Ze względu na połączenie takich stanów, osocze krwi i jej elementy (przede wszystkim czerwone krwinki) wnikają do pęcherzyków płucnych i luźnej tkanki łącznej płuc. Z tego powodu rozwija się obrzęk płuc, a następnie niedodma (zaniku miąższu płucnego z utratą lekkości). Występuje także spadek aktywności środka powierzchniowo czynnego (substancji, która wyściela pęcherzyki płucne i pozwala im być w dobrej kondycji bez wypadania) - to pogarsza niedodmy (zapadnięcie) tkanki płucnej.
Wszystkie te procesy na poziomie komórek i tkanek prowadzą do zakłócenia następujących procesów fizjologicznych w płucach:
- wietrzenie pęcherzyków zmniejsza się;
- przenikanie tlenu z tkanki płuc do krwi i uwalnianie dwutlenku węgla z krwi do tkanki płucnej.
Objawy zespołu zaburzeń oddechowych u dorosłych
U dorosłych zespół zaburzeń oddechowych może wystąpić co najmniej 2-3 godziny od momentu ekspozycji na czynnik prowokujący i maksymalnie przez 3 dni.. Istnieją 3 fazy rozwoju syndromu cierpienia:
- ostry;
- podostre;
- przewlekły.
 Ostra faza Trwa od 2 do 5 dni. Na początku luźna tkanka łączna płuc nabrzmiewa, następnie obrzęk dotyka pęcherzyków płucnych - płyn gromadzi się w nich krwinkami czerwonymi, białkami i krwinkami białymi. Równocześnie z obrzękiem rozwija się uszkodzenie naczyń włosowatych płucnych i komórek wyściełających pęcherzyki (pęcherzyków). Obejmują one alwocyty wytwarzające środek powierzchniowo czynny - jego synteza jest znacznie zmniejszona, dzięki czemu w płucu mogą powstawać małe, wielokrotne ogniska zapaści tkanki płucnej..
Ostra faza Trwa od 2 do 5 dni. Na początku luźna tkanka łączna płuc nabrzmiewa, następnie obrzęk dotyka pęcherzyków płucnych - płyn gromadzi się w nich krwinkami czerwonymi, białkami i krwinkami białymi. Równocześnie z obrzękiem rozwija się uszkodzenie naczyń włosowatych płucnych i komórek wyściełających pęcherzyki (pęcherzyków). Obejmują one alwocyty wytwarzające środek powierzchniowo czynny - jego synteza jest znacznie zmniejszona, dzięki czemu w płucu mogą powstawać małe, wielokrotne ogniska zapaści tkanki płucnej..
Jeśli zmiany w tkance płucnej są nieistotne, przebieg zespołu stresowego po kilku dniach staje się korzystny. Ostre zjawiska ustępują, obrzęk płuc zmniejsza się, gdy płyn obrzęk, powracający do krwioobiegu, stopniowo ustępuje. W niektórych przypadkach nabywają ostre zdarzenia podrzędny charakter - to znaczy, nie tak wyraźny jak ostry, ale nie znikają. W fazie podostrej rozwija się proces zapalny w tkance łącznej płuc i pęcherzyków płucnych, wpływa również na oskrzele.
Wraz z postępem zmian w tkankach przewlekła faza. Obrzęk nie jest obserwowany, zamiast tego pęcherzyki płucne są poddawane nowemu "atakowi" - rozprzestrzenianiu się w nich tkanki łącznej, co znacznie zakłóca wentylację pęcherzyków płucnych i zapobiega ich wyprostowaniu nadającemu się do wietrzenia. Szczególnie aktywnie zwiększa ilość kolagenu - białka, które normalnie wspiera elastyczność tkanki łącznej ścięgien, kości, chrząstki i skóry, ale zapobiega pękaniu pęcherzyków płucnych.
Jego liczba w pęcherzykach może wzrosnąć 2-3 razy, co jest kluczowe dla ich stanu i zdolności do funkcjonowania.. Kiełkowanie pęcherzyków przez tkankę łączną zachodzi dość szybko - wyraźne zwłóknienie można zaobserwować już po 2-3 tygodniach od wystąpienia choroby.. Oprócz zwłóknienia, mikroukłady powstają w naczyniach płucnych w fazie przewlekłej, a niektóre naczynia stają się puste..
Wszystkie te liczne zmiany na poziomie tkankowym prowadzą do fizjologicznych zaburzeń płuc - przewlekłej niewydolności oddechowej i wzrostu ciśnienia krwi w naczyniach płucnych..
Przebieg kliniczny zespołu stresu dorosłych można podzielić na 4 okresy:
- ukryty
- początkowe zmiany;
- wyraźne manifestacje;
- terminal.
Okres ukryty - czas, w którym czynnik wpływa na tkankę płucną, zmiany na poziomie tkanki już występują, ale same objawy kliniczne nie są jeszcze obecne - ani skargi, ani obiektywny obraz (na przykład podczas osłuchiwania pacjenta i na zdjęciu rentgenowskim). W rzadkich przypadkach u pacjenta może wystąpić zwiększenie oddychania (20 lub więcej zdarzeń oddechowych na minutę). Czas trwania tego okresu wynosi około jednego dnia..
Początkowy okres zmiany występuje w pierwszych 1-2 dniach po ekspozycji na tkankę płuc jakiegokolwiek czynnika, który powoduje zespół stresowy. Jego objawy to:
- raczej ciężka duszność (częste, płytkie oddychanie);
- kołatanie serca.
Już są świszczące płuca, samo oddychanie się zmienia. Na tym etapie rozpoczyna się obrzęk płuc..
Objawy rozwijające się w tym okresie wyraźne manifestacje, wskazują na ciężką niewydolność oddechową. Są to znaki takie jak:
- znaczna duszność;
- połączenie z aktem oddychania mięśni pomocniczych - rozchylają się skrzydła nosa, wciąga się przestrzeń międzyżebrowa;
- wyraźna sinica (sinica) skóry i błon śluzowych;
- zmiany w układzie sercowo-naczyniowym - szybkie bicie serca, gwałtowny spadek ciśnienia krwi.
W termin końcowy patologiczne zmiany w układzie oddechowym i sercowo-naczyniowym osiągają szczyt. W tym samym czasie zaobserwowano:
 znaczny postęp niewydolności oddechowej;
znaczny postęp niewydolności oddechowej;- silne pocenie;
- narastająca duszność;
- dyfuzyjna (rozproszona) sinica;
- obniżenie ciśnienia krwi aż do upadku;
- kaszel z różową spienioną plwociną.
W fazie końcowej rozwija się serce płucne - ekspansja prawego serca, wywołana przez jego przeciążenie.
Etap końcowy jest krytycznie niebezpieczny wraz z narastającym pogorszeniem nie tylko układu oddechowego i sercowo-naczyniowego, ale także innych narządów i układów, przede wszystkim:
- nerki;
- wątroba;
- mózg;
- krwi.
I, wszystkie z nich są dotknięte nocą, co pogłębia przebieg choroby podstawowej - rozwija się tzw. niewydolność wielonarządowa.
Zaburzenie objawiające się nerkami jest oligoanuria (zmniejszenie ilości wydalanego moczu zarówno podczas jednego aktu oddawania moczu, jak i jednego dnia).
O uszkodzeniu wątroby wykazuje umiarkowane zażółcenie skóry, widoczne błony śluzowe i twardówkę. Występuje ze względu na fakt, że w uszkodzonych komórkach wątroby hemoglobina jest niszczona z tworzeniem się bilirubiny.
Szczególnie wyraźne i różnorodne objawy mózgu:
- zahamowanie pacjenta, jego wyraźna apatia i obojętność na wszystko, co dzieje się wokół;
 sporadyczne zawroty głowy;
sporadyczne zawroty głowy;- uporczywy ból głowy;
- ból w oczach - szczególnie gdy próbuje się je wykonać;
- hałas i uczucie zatkania w uszach;
- zaburzenia mowy;
- nudności i wymioty, niezwiązane z jedzeniem;
- drętwienie różnych części ciała - przede wszystkim rąk i nóg;
- osłabienie kończyn górnych i dolnych, które odczuwa się zarówno podczas próby aktywności, jak i odpoczynku;
- silne zmęczenie, nawet jeśli pacjent nie podejmuje żadnej czynnej aktywności fizycznej;
- rozproszenie;
- zaburzenia snu - pacjent zasypia ciężko i budzi się od najdelikatniejszego drażniącego, a nawet nieuzasadnionego;
- zaburzenie pamięci - pacjent zapomina o twarzach, wydarzeniach, szczegółach.
Naruszenia krwi mają wysoką zawartość dwutlenku węgla we krwi i obniżoną zawartość tlenu. Objawy tego stanu są następujące.:
- marmurowy odcień, a potem błękitny kolor skóry;
- częste płytkie oddychanie;
- subiektywne poczucie braku powietrza;
- zwiększone pocenie;
- podwyższone ciśnienie krwi i zwiększone tętno, które są zastąpione przez niedociśnienie i rzadsze niż normalne bicie serca.
Diagnostyka
Objawy kliniczne zespołu niewydolności oddechowej u dorosłych nie są swoiste (to znaczy manifestują się nie tylko w tym stanie). Dlatego, aby potwierdzić diagnozę, wymagane będzie badanie fizykalne (badanie klatki piersiowej, które ujawni wzrost sztywności i nieelastyczności jego elementów, podsłuchiwanie i słuchanie za pomocą fonendoskopu), a także dodatkowe metody diagnostyczne - testy instrumentalne i laboratoryjne..
Spośród metod instrumentalnych najbardziej pouczające są:
- radiografia płuc;
- elektrokardiografia.
Od laboratoryjnych metod diagnostycznych wskazujących na zespół zaburzeń oddechowych są następujące:
- pełna liczba krwinek;
- analiza moczu;
- określenie składu krwi we krwi z pomiarem ciśnienia cząstkowego tlenu i dwutlenku węgla;
- badanie równowagi kwasowo-zasadowej (pH krwi tętniczej jest poniżej 7,3).
W pierwszy okres zmiany w syndromie bólu podczas badań instrumentalnych i laboratoryjnych nie zostaną ujawnione.
 W drugi okres obraz RTG zmienia się - obraz naczyń płucnych jest bardziej wyraźny, szczególnie w częściach płuc odległych od korzenia. Wskazuje to na początek obrzęku płuc. Skład krwi gazowej nie ulega zmianie lub wykryto nieznaczny spadek ciśnienia parcjalnego tlenu..
W drugi okres obraz RTG zmienia się - obraz naczyń płucnych jest bardziej wyraźny, szczególnie w częściach płuc odległych od korzenia. Wskazuje to na początek obrzęku płuc. Skład krwi gazowej nie ulega zmianie lub wykryto nieznaczny spadek ciśnienia parcjalnego tlenu..
W trzeci okres RTG pokazuje wypukłość tętnicy płucnej (ze względu na wzrost ciśnienia w niej), a EKG pokazuje przeciążenie prawego serca.
W czwarty okres podczas badań rentgenowskich i elektrokardiograficznych ujawniają się oznaki dużego przeciążenia prawego serca - w rzeczywistości są to oznaki serca płucnego (stan, w którym prawe serce jest powiększone z powodu przeciążenia). Krew wykazuje krytyczne zwiększenie ilości dwutlenku węgla i postępujące zmniejszenie ilości tlenu..
Analiza biochemiczna krwi i analiza moczu będą pomocne, gdy nerki zostaną zajęte jako część niewydolności wielonarządowej.. We krwi jest określona przez wysoką zawartość:
- kreatynina;
- mocznik.
W moczu zostanie wykryty:
- białkomocz (wydalanie białka z moczem);
- mikrohematuria (krew w moczu, która nie jest wykrywana przez kontrolę wzrokową, ale można ją wykryć badając mocz pod mikroskopem);
- cylindruria (wydalanie z moczem cylindrów - specyficzne odrzuty złuszczonych komórek nabłonka, czerwonych krwinek, leukocytów i cząstek tłuszczu).
Uszkodzenie wątroby w ramach niewydolności wielonarządowej ustala się na podstawie znacznego wzrostu ilości niektórych enzymów wątrobowych, które są uwalniane do krwi w wyniku zniszczenia komórek (jest to aminotransferaza alaninowa i dehydrogenaza mleczanowa).
Leczenie zespołu zaburzeń oddechowych u dorosłych
 Pacjent z zespołem zaburzeń oddechowych jest pilnie hospitalizowany na oddziale intensywnej terapii i intensywnej terapii.. Od czasu rozwoju choroby organizm cierpi na brak tlenu, wykazano pilną terapię tlenową. Jeżeli dopływ tlenu przez maskę jest nieskuteczny, pacjent musi przejść na sztuczne oddychanie: w tym przypadku tlen nie jest dostarczany w prosty sposób - jest pompowany pod pewnym ciśnieniem, które powinno być wyregulowane, aby z drugiej strony nie było nadmiernego zaopatrzenia w tlen - jego nadmiar może uszkodzić tkankę płucną, tym samym nasilając zespół cierpienia.
Pacjent z zespołem zaburzeń oddechowych jest pilnie hospitalizowany na oddziale intensywnej terapii i intensywnej terapii.. Od czasu rozwoju choroby organizm cierpi na brak tlenu, wykazano pilną terapię tlenową. Jeżeli dopływ tlenu przez maskę jest nieskuteczny, pacjent musi przejść na sztuczne oddychanie: w tym przypadku tlen nie jest dostarczany w prosty sposób - jest pompowany pod pewnym ciśnieniem, które powinno być wyregulowane, aby z drugiej strony nie było nadmiernego zaopatrzenia w tlen - jego nadmiar może uszkodzić tkankę płucną, tym samym nasilając zespół cierpienia.
Oprócz terapii tlenowej pacjentowi przepisano leki:
- glukokortykosteroidy - zmniejszają obrzęk miąższu płucnego i mają działanie przeciwwstrząsowe;
- diuretyki - z ich pomocą nadmiar płynu jest usuwany z ciała, zmniejszając w ten sposób stopień obrzęku płuc;
- leki przeciwbakteryjne (antybiotyki o szerokim spektrum działania) - z jednej strony ich działanie jest skierowane na leczenie zapalenia płuc, jeśli stało się przyczyną rozwoju zespołu stresowego, z drugiej strony - zapobieganie wtórnemu zapaleniu płuc w zmienionej tkance płucnej;
- antykoagulanty działanie bezpośrednie i pośrednie - z ich pomocą zapobiega się zakrzepicy, która może rozwijać się z podwyższonym krzepnięciem krwi, obserwowanym podczas zespołu cierpienia;
- w przypadku niewydolności wielu narządów - leki do leczenia zaburzeń ze strony różnych narządów (glikozydy nasercowe na uszkodzenia serca, hepatoprotektory do uszkodzenia wątroby, nootropowe leki na zaburzenia mózgu, itp.).
Zapobieganie
Aby zapobiec wystąpieniu zespołu stresowego, można zapobiec rozwojowi chorób i stanów chorobowych, które go powodują. Przede wszystkim jest to konieczne:
- terminowe leczenie zapalenia płuc;
- zapobiegać niedrożności tętnic płucnych z różnymi zatorami, które zostały bardziej szczegółowo zbadane w części dotyczącej przyczyn choroby w tym artykule;
- bój się warunków, w których zawartość wymiocin żołądka lub innych płynów (na przykład wody podczas tonięcia) jest wrzucana do płuc;
- przestać pracować w niebezpiecznej produkcji związanej z wdychaniem trujących gazów i oparów;
- nie są fizycznie przygotowani i nie są wyposażeni w odpowiedni sprzęt, nie angażują się w alpinizm lub po prostu wędrówki po wyżynach;
 jakościowo i szybko leczą różnego rodzaju wstrząsy (od anafilaktycznego do septycznego), a także różne zaburzenia metaboliczne (reakcje chemiczne w organizmie);
jakościowo i szybko leczą różnego rodzaju wstrząsy (od anafilaktycznego do septycznego), a także różne zaburzenia metaboliczne (reakcje chemiczne w organizmie);- dożylny wlew leków do produkcji w oparciu o obliczenia zapotrzebowania na nie w ciele - i nic więcej;
- wykazywać kliniczną czujność w kierunku syndromu cierpienia, jeśli występują choroby autoimmunologiczne, w których organizm zaczyna walczyć z własnymi komórkami tkanki płucnej;
- rzucenie palenia - po pierwsze, nikotyna ustanawia stadium syndromu cierpienia, zmienia tkankę płucną, a po drugie, pogarsza istniejący już syndrom cierpienia.
Prognoza
Jeśli zespół stresowy zostanie zdiagnozowany w pierwszych godzinach jego wystąpienia, zalecana jest odpowiednia terapia szokowa - płuco zostaje przywrócone, skutki choroby nie rozwijają się lub są niewielkie, oraz prognoza jest ogólnie korzystna.
Jeśli pacjent jest podłączony do aparatu oddechowego przez długi czas, istnieje ryzyko włóknistego uszkodzenia płuc.. W tym przypadku miąższ płucny, bez normalnego stanu, którego normalne działanie oddechowe jest niemożliwe, zostaje zastąpiony przez tkankę łączną, która nie wykonuje bezpośrednich czynności oddechowych, ale służy jako wsparcie miąższu płucnego. Proces ten jest odwracalny: nasilenie zwłóknienia może się zmniejszyć kilka miesięcy po odłączeniu pacjenta od respiratora i zaczął samodzielnie oddychać.
Kovtonyuk Oksana Vladimirovna, komentator medyczny, chirurg, lekarz konsultant



 wstrząs anafilaktyczny (alergiczny);
wstrząs anafilaktyczny (alergiczny);
 znaczny postęp niewydolności oddechowej;
znaczny postęp niewydolności oddechowej; sporadyczne zawroty głowy;
sporadyczne zawroty głowy; jakościowo i szybko leczą różnego rodzaju wstrząsy (od anafilaktycznego do septycznego), a także różne zaburzenia metaboliczne (reakcje chemiczne w organizmie);
jakościowo i szybko leczą różnego rodzaju wstrząsy (od anafilaktycznego do septycznego), a także różne zaburzenia metaboliczne (reakcje chemiczne w organizmie);