
 Niedodma to patologiczny stan tkanki płucnej, w którym opada i traci lekkość. Z tego powodu zmniejsza się czynność oddechowa płuc, w wyniku czego cierpi na nie oddychanie: pogarsza się wymiana gazowa, głód tlenu tkanek i nadmierne nasycenie ciała wzrostem dwutlenku węgla.
Niedodma to patologiczny stan tkanki płucnej, w którym opada i traci lekkość. Z tego powodu zmniejsza się czynność oddechowa płuc, w wyniku czego cierpi na nie oddychanie: pogarsza się wymiana gazowa, głód tlenu tkanek i nadmierne nasycenie ciała wzrostem dwutlenku węgla.
Jeśli niedodma dotknie dolnych płatów płuc, ich funkcja oddechowa jest zmniejszona o 20%. Klęska środkowego płata nie jest tak krytyczna i powoduje pogorszenie oddychania o 5%..
Przyczyny niedodmy płucnej
Występowanie niedodmy może być wywołane przez dowolny czynnik, który zapobiega przedostawaniu się powietrza do płuc i jego wygładzaniu. To jest:
 wszelkie powody prowadzące do zwężenia światła oskrzeli;
wszelkie powody prowadzące do zwężenia światła oskrzeli;- naruszenie integralności ścian oskrzeli za pomocą jednego szybkiego działania mechanicznego na nim;
- zapaść tkanki płucnej (zapaść z powodu jej patologii);
- wrodzone wady układu oddechowego;
- przyczyny prowadzące do depresji ośrodka oddechowego w mózgu.
Zwężenie światła oskrzeli może wystąpić:
- z powodu zablokowania światła od wewnątrz;
- z powodu presji na zewnątrz.
Może wystąpić zablokowanie światła oskrzeli:
- przez ciało obce (z powodu duszności, nieuważnego oddychania lub nieświadomego popychania do dróg oddechowych obiektu, pacjenci psychiatryczni są w stanie to zrobić);
- nagromadzony śluz lub ropa, powstały w wyniku procesów patologicznych w ścianie oskrzeli;
- wymiotować.
Zwężenie światła oskrzeli może naciskać na niego od zewnątrz:
- węzły chłonne powiększone z powodu procesu zapalnego lub nowotworowego;
- w pobliżu guza (w większości przypadków guzów płuc).
Ze względu na to, że w wyniku zablokowania lub ucisku na oskrzelu, reaguje on odruchowym skurczem oskrzeli (to redukuje gładkie mięśnie oskrzeli), zwężenie dróg oddechowych jest jeszcze bardziej zaostrzone..
Naruszenie integralności ścian oskrzeli ze względu na mechaniczny wpływ na to obserwuje się:
- podczas operacji, gdy podwiązanie oskrzeli jest praktykowane jako leczenie gruźlicy płuc;
- z urazem klatki piersiowej, powodującym pęknięcie oskrzeli.
Następujące przyczyny mogą powodować zapaść tkanki płucnej:
 zmniejszenie ciśnienia powietrza w pęcherzykach płucnych (struktury podobne do pęcherzyków, które tworzą tkankę płucną); może to nastąpić z powodu naruszenia techniki wprowadzania pacjenta do znieczulenia;
zmniejszenie ciśnienia powietrza w pęcherzykach płucnych (struktury podobne do pęcherzyków, które tworzą tkankę płucną); może to nastąpić z powodu naruszenia techniki wprowadzania pacjenta do znieczulenia;- gwałtowny spadek ciśnienia otaczającego powietrza; ten stan często występuje u pilotów myśliwców;
- zmniejszenie ilości środka powierzchniowo czynnego - substancji wytwarzanej w pęcherzykach płucnych i utrzymującej ich ściany we właściwym tonie; Typowym przykładem, w którym cierpi na produkcję środków powierzchniowo czynnych, jest zespół zaburzeń oddechowych u noworodków;
- zwiększone ciśnienie wewnątrz tkanki płucnej w porównaniu z ciśnieniem wewnątrz pęcherzykowym; dzieje się, gdy obrzęk płuc;
- nacisk mechaniczny na tkankę płucną.
Nacisk mechaniczny na miąższ płucny może powodować:
 wszelkie patologiczne treści znajdujące się w jamie opłucnowej - krew, wysięk surowcowy (wydzielina wodnistą), ropa lub powietrze;
wszelkie patologiczne treści znajdujące się w jamie opłucnowej - krew, wysięk surowcowy (wydzielina wodnistą), ropa lub powietrze;- powiększone serce w wyniku chorób;
- duży tętniak (miejscowa ekspansja) aorty piersiowej;
- duży nacisk na gruźlicę płuc.
Depresja ośrodka oddechowego w mózgu może wystąpić, gdy:
- urazowe uszkodzenia mózgu z uszkodzeniem rdzenia przedłużonego, w którym znajduje się ośrodek oddechowy;
- guzy mózgu;
- znieczulenie (zarówno wziewne jak i dożylne);
- przesycenie tkanki mózgowej tlenem; może się zdarzyć z nadmiernym podaniem tlenu podczas sztucznej wentylacji płuc;
- przedawkowanie leków o działaniu uspokajającym (uspokajającym).
Wrodzone wady układu oddechowego:
- niedorozwój oskrzeli;
- obecność przegród ścięgnistych, które tworzą zastawki wewnątrzoskrzelowe i zakłócają ruch powietrza;
- przetoki (patologiczne przejścia) między przełykiem a tchawicą;
- zniekształcenia podniebienia miękkiego i twardego (na przykład "usta wilka").
Podkreślono również czynniki, które znacznie pogarszają niedodmy płuc, niezależnie od przyczyny:
- palenie;
- nadwaga;
- astma oskrzelowa;
- mukowiscydoza (patologia genów, w której, między innymi narządami, wpływa oskrzela).
Jak rozwija się patologia
Może wystąpić niedorozwój:
- pierwotny (wrodzony);
- wtórne (nabyte).
Wrodzona niedodma jest obserwowana u noworodków, gdy pierwsza inhalacja nie prowadzi do pełnej ekspansji i wypełnienia płuc powietrzem.. Przyczyny tej niedodmy:
- wady płodu;
- brak środka powierzchniowo czynnego;
- uderzenie w płyn owodniowy lub smółkę dróg oddechowych (podobne do odchodów wydalanych przez płód podczas rozwoju płodowego).
Nabyta niedodma występuje w różnym wieku z powodów opisanych powyżej. Zgodnie z mechanizmem rozwoju zdarza się:
- czopujący (z powodu zablokowania oskrzela);
- kompresyjny (z powodu zewnętrznego nacisku na drogi oddechowe)
- funkcjonalny (w przypadku, gdy wentylacja płuc jest zmniejszona, ale nie ma patologii jako takiej);
- mieszane.
 Stopień niedodmy spowodowany zablokowaniem zależy od tego, czy światło oskrzeli jest częściowo lub całkowicie zablokowane.. Jeśli wystąpi blokada, drożność oskrzeli musi zostać natychmiast przywrócona.. Jest to nie tylko kwestia gwałtownie powstałego głodu tlenu w organizmie spowodowanego zmniejszeniem podaży tlenu: im dłużej powietrze nie przedostaje się przez oskrzela do zapadniętego fragmentu płuca, tym większe jest prawdopodobieństwo, że ten obszar zostanie sklejony i nie zostanie usunięty. Jeśli światło oskrzeli zostanie całkowicie zablokowane przez ponad 3 dni - wentylacja w odpowiednim obszarze płuc nie powróci do normy..
Stopień niedodmy spowodowany zablokowaniem zależy od tego, czy światło oskrzeli jest częściowo lub całkowicie zablokowane.. Jeśli wystąpi blokada, drożność oskrzeli musi zostać natychmiast przywrócona.. Jest to nie tylko kwestia gwałtownie powstałego głodu tlenu w organizmie spowodowanego zmniejszeniem podaży tlenu: im dłużej powietrze nie przedostaje się przez oskrzela do zapadniętego fragmentu płuca, tym większe jest prawdopodobieństwo, że ten obszar zostanie sklejony i nie zostanie usunięty. Jeśli światło oskrzeli zostanie całkowicie zablokowane przez ponad 3 dni - wentylacja w odpowiednim obszarze płuc nie powróci do normy..
Niedodma z powodu nacisku na tkankę płuc ma bardziej korzystny wynik niż z powodu zablokowania. Nawet po długim okresie kompresji płuca istnieje szansa na pełne przywrócenie wentylacji.
Funkcjonalna niedodma rozwija się w dolnych partiach płuc. Występuje w następujących przypadkach:
 u pacjentów obłożnie chorych - najczęściej w długim okresie pooperacyjnym, po udarach, urazach kręgosłupa, u pacjentów w stanie śpiączki i tak dalej;
u pacjentów obłożnie chorych - najczęściej w długim okresie pooperacyjnym, po udarach, urazach kręgosłupa, u pacjentów w stanie śpiączki i tak dalej;- jeśli występuje przedawkowanie leków uspokajających (uspokajających) lub barbituranów (stosowanych w celu tłumienia układu nerwowego);
- z ograniczonym oddychaniem, w celu zmniejszenia bólu (uraz klatki piersiowej, zapalenie opłucnej, ostre schorzenia chirurgiczne jamy brzusznej);
- ze względu na zwiększone ciśnienie w jamie brzusznej, wspomagane zaparciami, wodobrzusze (płyn w jamie brzusznej), wzdęcia;
- z paraliżem przepony;
- ze względu na indywidualne choroby rdzenia kręgowego.
Mieszana niedodma występuje w wyniku sumowania różnych przyczyn opisanych powyżej..
Nasilenie niedodmy zależy od stopnia niedrożności oskrzeli i miejsca zapaści płuc - jej stopień różni się od zrostu zrazikowego, kiedy kończą się oskrzele tylne (najmniejsze oskrzela), aż do załamania całego płuca, gdy główny oskrzak jest zaangażowany w proces patologiczny.
Objawy niedodmy płucnej
Nasilenie objawów niedodmy zależy od takich przyczyn, jak:
- szybkość zapadnięcia się tkanki płucnej (pojawia się ostra i stopniowo rosnąca niedodma);
- objętość oddechowej powierzchni płuc, która została wyłączona z procesu oddychania;
- lokalizacja zaniku;
- mechanizm rozwoju.
Głównymi objawami, w których można podejrzewać wystąpienie niedodmy, są:
- duszność;
- ból klatki piersiowej;
- zmiana koloru skóry;
- zmiany w układzie sercowo-naczyniowym;
- pogorszenie ogólnego stanu pacjenta.
Duszność w niedodmy występuje jako kompensacja faktu, że zwinięta część płuca nie działa, a ciało stara się utrzymać wentylację na tym samym poziomie, zwiększając ilość ruchów oddechowych.. Oddychanie z dusznością:
- przyspieszony;
- powierzchowny;
- może być nierytmiczny.
Po pierwsze, duszność pojawia się podczas wysiłku fizycznego, kiedy organizm potrzebuje dodatkowej porcji tlenu, a następnie w spoczynku. W spoczynku, duszność może wystąpić natychmiast, jeśli niedodma uderzy dużą ilość płuc.
Ból w klatce piersiowej nie występuje w każdym przypadku, dlatego nie jest szczególnie wartościowym sygnałem diagnostycznym.. Zespół bólowy pojawia się, gdy powietrze dostaje się do jamy opłucnej.
Kolor skóry zmienia się z powodu nadmiaru dwutlenku węgla w tkankach, ponieważ nie ma czasu do usunięcia z powodu pogorszenia pracy zapadniętego płuca. W tym przypadku jest:
- niebieski trójkąt nosowo-wargowy u dzieci;
- Niebieskie koniuszki palców i czubek nosa u dorosłych (akrocyjanoza).
Naruszenia na bokach układu sercowo-naczyniowego pozwalają nie tylko ujawnić fakt, że płuca (lub płuca) ustępują, ale także, wraz z innymi objawami, ocenić stopień jego rozwoju. Oto następujące zmiany:
 puls przyspiesza prawie natychmiast po uszkodzeniu niedodmy płuc;
puls przyspiesza prawie natychmiast po uszkodzeniu niedodmy płuc;- zmiany ciśnienia krwi są bardzo wskazujące: po pierwsze, zwiększa się na krótko, następnie zmniejsza się, rozwijając się proporcjonalnie do nasilenia spadku tkanki płucnej;
- rzadziej - ból z serca z powodu nietypowego umiejscowienia: serce przesunęło się na stronę załamanego płuca, ponieważ w wyniku zawału uwolniono część przestrzeni w jamie klatki piersiowej.
Pogorszenie stanu ogólnego pacjenta tłumaczy się nie tyle brakiem tlenu w tkankach, co nadmiarem dwutlenku węgla.. Obserwowane:
- ogólne osłabienie, które odczuwamy subiektywnie, nie tylko z aktywnością, ale także w stanie biernym - siedząc lub leżąc;
- złe samopoczucie;
- zawroty głowy (ze względu na wrażliwość tkanki mózgowej na głód tlenu).
Cechy objawów niedodmy płuc u dzieci
U młodych pacjentów obserwuje się takie same objawy, jak u dorosłych, ale nadal są do niego dołączone objawy charakterystyczne dla niedodmy u dzieci (noworodków):
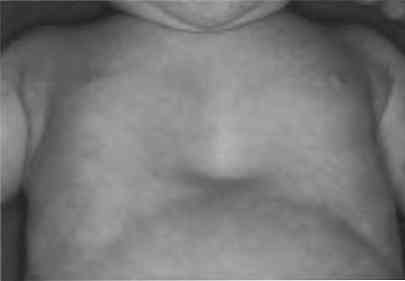 w momencie inhalacji wyraźnie widoczne są przestrzenie międzyżebrowe, które obserwuje się w części płuc dotkniętej niedodmą;
w momencie inhalacji wyraźnie widoczne są przestrzenie międzyżebrowe, które obserwuje się w części płuc dotkniętej niedodmą;- podczas inhalacji następuje odsunięcie kości mostka, która powraca do swojego zwykłego miejsca podczas wydechu - występuje typowa "migracja" mostka związanego z aktem oddychania.
Diagnostyka
 Objawy kliniczne występujące w niedodmy płuc nie są charakterystyczne dla tego schorzenia, dlatego z powodu samej duszności, kołatania serca i niedociśnienia nie można podejrzewać niedodmy. Ta symptomatologia pozwala podejrzewać obecność patologii ze strony narządów oddechowych jako całości i będzie możliwe wyjaśnienie wraz z dalszym badaniem pacjenta, zarówno fizycznie (badanie, stukanie klatki piersiowej przez lekarza, słuchanie fonendoskopu), jak i instrumentalne metody diagnostyczne.
Objawy kliniczne występujące w niedodmy płuc nie są charakterystyczne dla tego schorzenia, dlatego z powodu samej duszności, kołatania serca i niedociśnienia nie można podejrzewać niedodmy. Ta symptomatologia pozwala podejrzewać obecność patologii ze strony narządów oddechowych jako całości i będzie możliwe wyjaśnienie wraz z dalszym badaniem pacjenta, zarówno fizycznie (badanie, stukanie klatki piersiowej przez lekarza, słuchanie fonendoskopu), jak i instrumentalne metody diagnostyczne.
Doświadczony lekarz podejrzewa, że płuca ustępują na podstawie badania: klatka piersiowa pacjenta będzie asymetryczna podczas ruchów oddechowych - z uwagi na to, że jego dotknięta połowa nie porusza się, ponieważ płuca w rzeczywistości nie oddychają (mówiąc w przenośni, nie ma ona nic do oddychania).
Bez stosowania dodatkowych instrumentalnych metod diagnozowania niedodmy płuc, można podejrzewać z jednoczesnym obserwowaniem objawów, takich jak:
 duszność;
duszność;- niebieskie koniuszki palców i nos;
- ogólny podział;
- opóźnienie chorej połowy klatki piersiowej podczas aktów oddychania;
- obecność choroby, która może prowadzić do zablokowania oskrzeli lub nacisku na tkankę płucną (ciało obce w oskrzelu, płyn lub powietrze w jamie opłucnej, intensywna gruźlica, guz w jamie klatki piersiowej itp.).
Ponieważ w większości przypadków niedowład pojawia się na tle już istniejących chorób lub stanów patologicznych, taki podwójny negatywny wpływ na organizm pogarsza jego już zły stan..
W niektórych przypadkach, ze względu na to, że wiele małych odcinków tkanki płucnej spada, niedodma nie pojawia się. Ale obszary upadku mogą stać się miejscem początku ognisk zapalenia płuc - w takich przypadkach właśnie w przypadku ogniskowego zapalenia płuc doświadczony lekarz podejrzewa początkową niedodmę u pacjenta, która następnie powoduje ciężką postać uszkodzenia płuc..
W większości przypadków nie można potwierdzić niedodmy płuc bez stosowania dodatkowych metod instrumentalnych.. Najbardziej przydatne do diagnozowania tej patologii są:
- Badanie rentgenowskie płuc i śródpiersia (grupy narządów zlokalizowanych pomiędzy dwoma płucami);
- tomografii komputerowej, co umożliwi bardziej merytoryczne badanie lekkości płuc;
- bronchoskopii, która może być stosowana do określenia stopnia uszkodzenia oskrzeli - czyli jak negatywne czynniki wpłynęły na zmniejszenie światła.

Podczas instrumentalnych manipulacji diagnostycznych ważne jest nie tylko ustalenie obecności niedodmy i jej dokładnej lokalizacji, ale także wyjaśnienie objętości zwiniętej tkanki w celu określenia prawidłowej strategii leczenia i objętości manipulacji terapeutycznych..
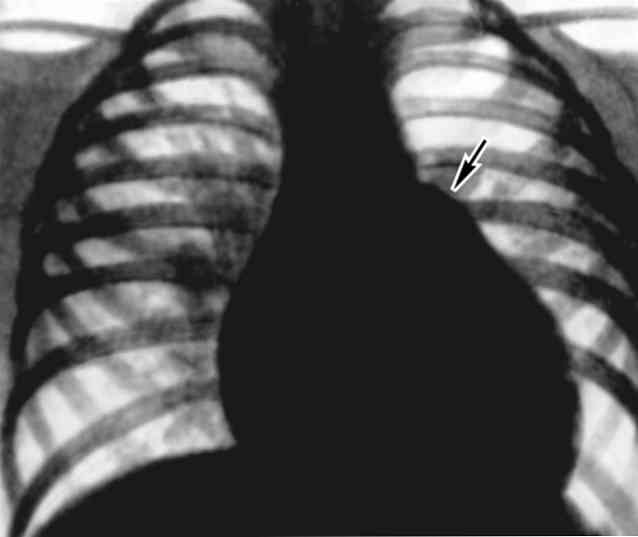
Na zdjęciu rentgenowskim do diagnostyki niedodmy, stanu nie tylko tkanki płucnej, ale także korzeni płuc, żeber, narządów śródpiersia, kopuły przepony, opłucnej, jamy opłucnowej, a nawet kręgosłupa (odchylenie skoliozy w kierunku wybrzuszenia w kierunku chorego płuca).
Leczenie niedodmy płucnej
Leczenie niedodmy jest następujące:
- eliminacja przyczyny, która to spowodowała;
- sztuczna wentylacja płuc;
- korekta równowagi kwasowo-zasadowej krwi, zmieniona z powodu braku równowagi pomiędzy tlenem a nasyceniem węglanem w krwi;
- terapia antybiotykowa;
- terapia mająca na celu wyeliminowanie zespołów, które nieuchronnie powstają w niedodmy;
- fizjoterapia.
Zajęcie się przyczynami niedodmy jest bardzo szerokim zakresem działań..
W przypadku niedowładu spowodowanego zablokowaniem oskrzeli, procedury medyczne, które są istotne:
- bronchoskopia z ekstrakcją ciała obcego przezskórnie;
- bronchoskopia z aspiracją treści śluzowo-ropnej, a następnie płukanie oskrzeli antyseptycznymi oraz terapeutyczne i profilaktyczne podawanie leków przeciwbakteryjnych;
- cewnikowanie oskrzeli (tymczasowe przebywanie w oskrzelach pustej rurki, przez które następuje odsysanie treści patologicznych, które blokują oskrzela);
- jeżeli pozwala na to stan pacjenta - drenaż ułożeniowy metodą naturalną (za pomocą odkrztuszania lub sztucznie wywołanego kaszlu, podczas gdy pacjent musi leżeć po zdrowej stronie klatki piersiowej).
W przypadku wystąpienia niedodmy spowodowanej uciskiem tkanki płucnej należy wykonać takie manipulacje medyczne, jak:
- przebicie ściany klatki piersiowej igłą uderzającą w jamę opłucnową (nakłucie opłucnej), wykonywane w celu odsysania wysięku, krwi, ropy lub płynów;
- chirurgiczne leczenie nowotworów płuc i węzłów chłonnych, eliminacja torbieli, ropni, aw niektórych przypadkach ognisk gruźlicy.
Wraz z rozwojem fizjologicznej niedodmy nie można jej dryfować. Aby go wyeliminować, wykonywane są następujące czynności:
- ćwiczenia oddechowe pod nadzorem lekarza gimnastyki; w tym samym czasie wytwarzają wysokie ciśnienie wewnątrzoskrzelowe (na przykład przez pompowanie baloników);
- wdychanie mieszaniny powietrza i 5% dwutlenku węgla w celu pobudzenia ośrodka oddechowego.
 Sztuczną wentylację płuc wykonuje się w momencie wystąpienia niewydolności oddechowej. W niektórych przypadkach praktykuje się to nie tylko w celu nasycenia tkanek tlenem, ale także w celu terminowego rozszerzenia płuc, które w pewnym momencie po rozpoczęciu zapaści.
Sztuczną wentylację płuc wykonuje się w momencie wystąpienia niewydolności oddechowej. W niektórych przypadkach praktykuje się to nie tylko w celu nasycenia tkanek tlenem, ale także w celu terminowego rozszerzenia płuc, które w pewnym momencie po rozpoczęciu zapaści.
Aby skorygować równowagę kwasowo-zasadową we krwi, zaleca się wlew kroplówki dożylnej w postaci infuzji, która rekompensuje brak pewnych pierwiastków krwi. Transfuzję przeprowadza się, biorąc pod uwagę wyniki biochemicznej analizy krwi.
Ze śpiącym płucem infekcja często się łączy. Dlatego prowadzi się antybiotykoterapię - dla:
- leczenie zakaźnych zmian;
- zapobieganie powikłaniom infekcyjnym (zapalenie oskrzeli, zapalenie płuc, zapalenie opłucnej).
Terapia post-syndromiczna polega na eliminacji różnych objawów i następstw niedodmy. Przydziel:
- środki przeciwbólowe - z zespołem bólowym spowodowanym wciąganiem do opłucnej;
- preparaty do normalizacji układu sercowo-naczyniowego.
Fizjoterapia służy zapobieganiu i eliminowaniu skutków niedodmy - a w szczególności:
- poprawić krążenie krwi;
- zapobieganie bliznowaceniu w płucach.
W tym celu użyj:
- w ostrej fazie choroby - promieniowanie UVF;
- w fazie podostrej - masaż wibracyjny i regularny w celu ułatwienia rozładowania plwociny i śluzowego rozładowania oskrzeli;
- na etapie regeneracji - elektroforeza z użyciem leków.
Zapobieganie
Środki zapobiegawcze obejmują liczne działania, które pomogą wyeliminować przyczyny niedodmy, lub przynajmniej zmniejszyć szkodliwe skutki czynników prowokujących. To jest:
 zaprzestanie palenia;
zaprzestanie palenia;- zdrowy tryb życia z prawidłowym trybem pracy, odpoczynku, snu i odżywiania, co pozwala znacznie zmniejszyć ryzyko onkologii narządów klatki piersiowej;
- lekarstwo na zapalenie oskrzeli i płuc (w rezultacie regionalne węzły chłonne nie wzrosną);
- właściwe dawkowanie środków uspokajających i barbituranów;
- prawidłowe wprowadzenie pacjenta do znieczulenia podczas operacji
i wiele innych.
Rokowanie dla niedodmy płuc
Nagła, szybko rosnąca niedodma nawet jednego płuca, która rozwinęła się w wyniku wniknięcia powietrza do jamy opłucnej (podczas urazu, podczas operacji), jest śmiertelna.
Atelekty, które rozwijają się w wyniku ucisku oskrzeli, z późnym dostarczeniem opieki, charakteryzują się złożonym rokowaniem..
Prognozowanie fizjologicznej i wynikającej z niej niedodmy spowodowanej uciskaniem płuc jest korzystne.. Pogorszeniem rokowania w takich przypadkach może być połączenie zapalenia płuc..
Kovtonyuk Oksana Vladimirovna, komentator medyczny, chirurg, lekarz konsultant


 wszelkie powody prowadzące do zwężenia światła oskrzeli;
wszelkie powody prowadzące do zwężenia światła oskrzeli; zmniejszenie ciśnienia powietrza w pęcherzykach płucnych (struktury podobne do pęcherzyków, które tworzą tkankę płucną); może to nastąpić z powodu naruszenia techniki wprowadzania pacjenta do znieczulenia;
zmniejszenie ciśnienia powietrza w pęcherzykach płucnych (struktury podobne do pęcherzyków, które tworzą tkankę płucną); może to nastąpić z powodu naruszenia techniki wprowadzania pacjenta do znieczulenia; wszelkie patologiczne treści znajdujące się w jamie opłucnowej - krew, wysięk surowcowy (wydzielina wodnistą), ropa lub powietrze;
wszelkie patologiczne treści znajdujące się w jamie opłucnowej - krew, wysięk surowcowy (wydzielina wodnistą), ropa lub powietrze; u pacjentów obłożnie chorych - najczęściej w długim okresie pooperacyjnym, po udarach, urazach kręgosłupa, u pacjentów w stanie śpiączki i tak dalej;
u pacjentów obłożnie chorych - najczęściej w długim okresie pooperacyjnym, po udarach, urazach kręgosłupa, u pacjentów w stanie śpiączki i tak dalej; puls przyspiesza prawie natychmiast po uszkodzeniu niedodmy płuc;
puls przyspiesza prawie natychmiast po uszkodzeniu niedodmy płuc; w momencie inhalacji wyraźnie widoczne są przestrzenie międzyżebrowe, które obserwuje się w części płuc dotkniętej niedodmą;
w momencie inhalacji wyraźnie widoczne są przestrzenie międzyżebrowe, które obserwuje się w części płuc dotkniętej niedodmą; duszność;
duszność; zaprzestanie palenia;
zaprzestanie palenia;